Generalidades
=> Acomete qualquer segmento da coluna sendo mais frequente na região lombar
=> Postula-se que a causa seja a redução do conteúdo de proteoglicanos, reduzindo as características de gel do núcleo (perda da hidratação). Consequentemente a pressão corporal é distribuída ao ânulo, podendo levara sua ruptura com extravasamento do núcleo pulposo.
Fatores biomecânicos adicionais
Locais de maior mobilidade da coluna:
– cervical: C5, C6
– torácica: 1/3 inferior
– lombar: L4-L5 e L5-S1
Maior pressão intradiscal na posição sentada ou na flexão da coluna, a ruptura é mais fácil com rotação e flexão associadas
=> A lesão medular nas protusões discais ocorrem por fatores mecânicos (tração, compressão, irritação) e biológicos (compressão dos vasos medulares levando a isquemia)
=> O diagnóstico da hérnia discal é feito pelo quadro clínico sendo os exames diagnósticos utilizados para confirmar o quadro ou para o diagnóstico diferencial (esclerose múltipla, esclerose lateral amiotrófica). A RM é o exame de escolha
=> Nas hérnias discais lombares o tratamento cirúrgico está indicado nos déficit neurológicos progressivos e/ou falha no tratamento conservador associados a episódios de dor frequentes, que limitem a atividade rotineira do paciente.
Hérnia de Disco Cervical
– 1,4 H : 1 M
– Associada a doença discal lombar
– Fatores associados: levantamento de peso, fumo, mergulho
– Alterações hipertróficas:
– Predominantes na articulação (diferente da coluna lombar)
– Pode desenvolver nas articulações facetárias e corpos vertebrais
– Esporão anterior ocasionalmente resulta em disfagia
Quadro clínico
– Sintomas relacionados à coluna
– Dor facetária: dor referida não acompanha dermátomos. Existe mapa específico
– Relacionados à raiz nervosa
– Sintomas radiculares geralmente são intermitentes e relacionados com dor no ombro ou cervical
– Diferenciar compressão mais distal:
– Síndrome do desfiladeiro torácico
– Síndrome do túnel do carpo – Síndrome do túnel cubital
– Avaliar membros inferiores para afastar mielopatia
– Sinal de alívio da abdução do ombro
– Mão é colocada na cabeça: deve aliviar a dor por compressão radicular
– Se dor iniciar após manter a posição por 1 minuto:
– Geralmente a causa é neuropatia compressiva distal como síndrome cubital ou doença primária do ombro
– Sintomas de mielopatia
– Sinal de Hoffman se coluna cervical superior
– Dor mau localizada, latejante
– Dor pode ser a única queixa
– Parestesia, fraqueza, atrofia, fasciculação – Reflexos exaltados
– Babinski
– Espasticidade
– Dor fina ou generalizada pode ser descrita com extensão do pescoço
Diagnóstico diferencial
Fatores extrínsecos:
– Tumores do tórax, síndromes compressivas distais ao pescoço, processos degenerativos do ombro, disfunção de ATM, lesões no ombro
Fatores intrínsecos:
– Herniação discal, artrite hipertrófica, doenças congênitas com estenose cervical
– Tumores cervicais, fratura
Tratamento
Não-operatório:
– Maioria: herniação sintomática, radiculopatia não progressiva
– Repouso breve, AINH e exercícios
Cirúrgico:
– Indicações
– – Falha no tratamento conservador
– – aumento do déficit neurológico
– – Mielopatia
– Acesso:
– – Disco mole lateral: posterior
– – Disco duro ou central mole: anterior
Cervicobraquialgia
O quadro clínico irá variar de acordo com o nível da raiz comprimida (C5, C6, C7, C8) afetando determinadas áreas do MMSS.
– Diagnóstico diferencial: síndrome de Pancoast(tumor do ápice pulmonar, acomete mais ás áreas de C8 e T1), síndrome da fossa supraclavicular, síndrome do túnel do carpo, periartrite do ombro.
– Tratamento cirúrgico está indicado quando houver piora do quadro clínico dificultando as atividades habituais. A descompressão pode ser feita por via anterior (mais fácil execução e menor risco pois é extra dural – Técnica de Smith Robinson) ou posterior
Mielopatia cervical
Compressões medianas: geralmente leva a compressão da artéria espinhal anterior (responsável pela irrigação da medula), levando a um acometimento medular mais abrangente. Nos raros casos agudos, o quadro clínico é de paralisia flácida e nos casos crônicos caracteriza-se por síndrome sublesional (lesão piramidal paraparesia espástica) ou síndrome lesional (lesão da substância cinzenta dos cornos anteriores – hipotrofia muscular).
– Ausência dos reflexos cutâneos abdominais, sintomatologia sensitiva, distúrbios esfincterianos também podem estar presentes.
– Diagnóstico diferencial: tumores endodurais, esclerose lateral amiotrófica, etc.
– Tratamento: nos casos de compressão aguda o tratamento cirúrgico é de urgência e nas compressões crônicas a cirurgia dependerá da gravidade da compressão (pois o objetivo é prevenir o agravamento do quadro) para definir o momento ideal. O tratamento cirúrgico é mais freqüente que nas cervicobraquialgias.
Hérnia de Disco Torácica
=> São as menos comuns acometendo os pacientes entre a 4º e 6º décadas
– Menos comum do que a lombar
– Na coluna torácica: mais comum no 1/3 inferior – 5-6ª décadas de vida
– Ruptura: flexão e rotação
– Disco: pressão maior sentado do que deitado e maior com inclinação anterior do tronco
Quadro Clínico
Varia dependendo da localização: laterais (compressão do nervo intercostal) ou centrais (mielopatia e dor radicular)
– Dor do tipo intercostal ou quadro clínico por compressão medular
Dois grupos:
– Jovem: trauma -> herniação mole -> radiculopatia ou mielopatia
– – Bom prognóstico
– História crônica (6-12 meses) -> compressão crônica de raiz ou medula
– – Mais comum
Mielopatia:
– Fraqueza dos MMII, clônus, sinal de Babinski, marcha alargada, disfunção vesical ou urinária
Diagnóstico Diferencial
Doença cardiopulmonar, TGI, infecção, degenerativa, metabólica, tumoral
– Doenças neurológicas, tumores do sistema nervoso, afecções de vísceras torácicas (coronariopatias) e abdominais (colelitíase)
Tratamento
Tratamento conservador pode estar indicado nas hérnias laterais sem sinomatologia.
– Hérnia lateral com compressão de nervo intercostal, sem compressão medular -> conservador
A cirurgia é indicada nos casos de compressão medular (toracotomia anterior com discectomia)
– Compressão medular -> tratamento cirúrgico
– – Discectomia anterior
– – Laminectomia é contra-indicada pelo risco de piora do déficit
Hérnia de Disco Lombar
– Dor lombar tem início na 2ª década de vida
– Causa mais comum de lombocitalgia mecânica
– Doença discal > 3º-4º décadas
– L4 ou L5: 95% das rupturas dos discos intervertebrais
Manifestações Clínicas
Lombalgia, lombociatalgia e síndrome da cauda equina
Lombalgia
– Dor lombar baixa e nádegas que piora à flexão do tronco, dor piora ao tossir e sentar
– Intermitente – Melhora na posição de Fowler
Dor radicular
Depende da localização da hérnia o padrão da radiculopatia:
– Mediana: lombalgia aguda, eventualmente com irradiação
– Hérnia centro-lateral
– – Pode comprometer a raíz transeunte ou a raíz emergente
– Hérnia foraminal: raíz emergente
– Hérnia extremo-lateral ou extra-foraminal
– – Compromete a raíz superior, na região lombar
Lasègue: para L4 e L5
– Lasègue contra-lateral: patognomônico de herniação discal
– Raízes L2 e L3: teste de estiramento femoral
– Paciente em decúbito ventral com flexão do joelho com palpação da fossa poplítea
– Dor na coxa anterior
Síndrome da cauda equina
– Única urgência cirúrgica
– Dor aguda, perda do controle esfincteriano, anestesia em sela e perda de força nos MMII
Degeneração do disco intervertebral
– Ruptura interna do disco: erosão do anel fibroso
– Prolápso discal: ligamento longitudinal posterior continua íntegro
– Hérnia extrusa: ruptura do ligamento longitudinal posterior com migração do núcleo pulposo para dentro do canal vertebral
– Hérnia sequestrada: fragmento migra para dentro do canal, para cima, para baixo ou para o interior do forame
Avaliação radiológica
RX: AP + P devem ser feitos em todos os doentes
– RX oblíquo não deve ser realizado de rotina
Mielografia: útil para diagnóstico do disco mole (soft disc) que se projeta para o interior do canal confrome a mudança de posição
TC:
– Critérios para afirmar se existe hérnia de disco à TC
– Protrusão discal focal e assimétrica, geralmente centrolateral, diretamente sobre a raiz
– Compressão demonstrável sobre a raiz nervosa ou sobre o saco dural
– Edema da raiz afetada com seu alargamento e apagamento das margens ou proeminência das veias epidurais adjacentes
– Com contraste endovenoso: auxilia na diferenciação entre tecido fibroso e hérnia residual
RM: melhor exame
– RM com gadolínio: auxilia na diferenciação entre tecido fibroso e hérnia residual
Discografia: valor discutível
– Útil se programação de quimionucleólise ou discectomia percutânea
– Procedimentos contra-indicados se extravassamento do contraste para o canal
Diagnóstico diferencial
– Urogenital, gastrointestinal, sistema vascular, endócrino, músculo esquelético
– Tumor, infecção, distúrbio metabólico, anomalias congênitas
– Espondilite anquilosante, mieloma múltiplo, insuficiência vascular, artrite do quadril, osteoporose com fratura pó estresse, cisto sinovial, tumores extra durais, neuropatia periférica, herpes zoster
– Ciática não relacionada a hérnia: ruptura de cisto sinovial da cabeça medial do gastrocnêmio, disfunção sacroilíaca, lesão no sacro e pelve, fratura da tuberosidade isquiática
Tratamento
Conservador em 80-90%
– Feito por, pelo menos, 6 semanas
Cirúrgico
– Única indicação urgente: síndrome da cauda equina
– Persistência e/ou progress do déficit neurológico
– Falha no tratamento conservador
– Crises repetitivas de lombociatalagia
– Melhor paciente: dor na perna, abaixo do joelho, unilateral, por no mínimo 6 semanas
– Dor deve melhorar com repouso e AINH
– RNM deve confirmar o nível do envolvimento consistente com o exame físico
Técnicas
– Limitada convencional
– Microdiscectomia: bons resultados, mas não permite identificação de estenose
– Discectomia + artrodese
– Resultados similares entre a discectomia ± artrodese
– Artrodese: evidências de instabilidade + hérnia discal ou lesão das duas facetas articulares durante a cirurgia
– Discectomia percutânea
– – Hérnias contidas pelo ligamento longitudinal posterior, sem estenose
– – Hérnia discal não é totalmente aspirada
— Resultado inferior a outras técnicas
– – Difícil para L5-S1 por causa das cristas ilíacas
– Quimionucleólise: uso reduzido por efeitos colaterais
– Hemilaminectomia: geralmente necessária para anormalidade de raiz
Anomalia de raiz lombar
– Tipo I: anastomose intradural entre raízes de diferentes níveis
– Tipo II: origem anômala da raiz
– – Subtipos
– – 1. origem cranial
– – 2. origem caudal
– – 3. Combinação de origem caudal e cranial
– – 4. Raízes conjuntas
– Tipo III: anastomose extra-dural entre raízes
– Tipo IV: divisão extra-dural da raiz nervosa
– Laminectomia: se estenose central que geralmente ocorre na cauda eqüina
– Facetectomia: geralmente para estenose foraminal ou estenose grave do recesso lateral
– – Se mais de uma faceta removida: deve-se fazer artrodese
Cirurgia por endoscopia na coluna
A Cirurgia por Vídeo ou Endoscopia da Coluna é uma moderna técnica cirúrgica minimamente invasiva para o tratamento de hérnias de disco e estenoses do canal (estreitamento do canal), que vem modificando o tratamento cirúrgico da coluna, pois mostra ser um método menos traumático, com o mínimo de morbidade e resultados clínicos semelhantes quando comparado com as técnicas convencionais. Através de uma pequena incisão (menor que 1cm) é introduzida uma câmera com iluminação e instrumentos de alta precisão para o alvo do problema, sendo possível a visualização direta por vídeo enxergando internamente o problema e as estruturas nervosas.
A principal diferença entre a cirurgia com endoscópio e a cirurgia convencional é que na endoscopia, o cirurgião consegue enxergar através de uma câmera acoplada ao sistema e pode “olhar” para qualquer direção a partir do canal de trabalho e com a luminosidade ideal controlada através de um foco de luz também acoplado ao sistema. Portanto, o uso do endoscópio, não está limitado apenas às indicações clássicas como hérnia de disco, estenose de canal vertebral e estenose de forame intervertebral; o endoscópio pode ser utilizado em qualquer cirurgia que se deseje uma visão privilegiada de dentro de um orifício natural ou de um orifício criado pelo canal de trabalho.
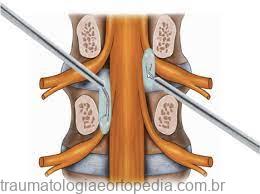
A endoscopia é portanto, uma técnica de mínima invasão e mínima agressividade, que permite visualizar o local exato da doença com um grande aumento através de monitores de alta definição.
Comparando com uma cirurgia clássica de hérnia de disco, as principais vantagens do uso do endoscópio são:
– menor incisão na pele;
– separação das fibras musculares ao invés de descolamento do músculo do osso;
– procedimento mais rápido;
– sangramento mínimo;
– menos dor pós operatória;
– recuperação mais rápida;
– o procedimento é ambulatorial e o paciente vai embora no mesmo dia da cirurgia;
– alívio mais rápido da dor;
– retorno mais rápido ao trabalho;
– baixa taxa de infecção (associado às vantagens da realização do procedimento em Hospital Dia, nosso índice de infecção nas endoscopias da coluna é “0”);
– alto índice de sucesso.
*Durante o procedimento, geralmente é utilizado um aparelho de Laser ou de Radiofrequência, portanto muitos conhecem este procedimento como “cirurgia de hérnia de disco a laser”.
COMO É REALIZADA A CIRURGIA ENDOSCÓPICA DA COLUNA?
Para realizar a Cirurgia por Vídeo da Coluna ou Endoscopia da Coluna, o cirurgião introduz um fino tubo (cânula), através de uma pequena incisão, até o local do problema, nela passará uma câmera com fibra ótica na parte interna do endoscópio que transmitirá as imagens por vídeo em um monitor.
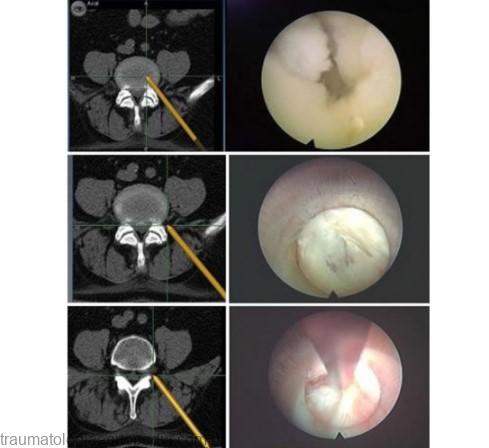
O cirurgião, então, através de instrumentos especiais e de alta precisão, consegue, sob visualização direta, remover partes do disco lesado e fragmentos herniados, descomprimindo e aliviando a pressão no nervo e dentro do disco. Após a remoção, todo o instrumental é retirado cautelosamente e a musculatura retorna ao seu local. Muitos pacientes sentem alívio imediato dos sintomas logo após o procedimento.
Existem principalmente 2 tipos de acessos endoscópicos para o tratamento das doenças lombares (hérnias de disco e estenoses), o acesso transforaminal e o acesso interlaminar. Considero importante que o paciente saiba qual tipo de procedimento foi proposto para resolução do seu problema, pois apesar de haver a possibilidade de utilizar os 2 acessos para resolução de alguns casos, muitas vezes uma das técnicas apresenta resultado superior à outra.
Acesso transforaminal
É o acesso realizado pelo lado da coluna, o endoscópio é direcionado ao forame intervertebral, local por onde a raíz nervosa sai da coluna. É ótimo acesso para hérnias nos níveis mais altos e também para as hérnias que são bem laterais, como as hérnias foraminais. Este acesso é realizado com anestesia local e sedação, o que leva à possibilidade de conversar com o paciente durante a cirurgia.
Acesso interlaminar
É o acesso realizado por trás da coluna. No nível de L5S1 existe uma janela que permite fácil acesso por trás, a chamada janela interlaminar. Por outro lado, acidentes ósseos naturais dificultam o acesso transforaminal neste nível. Portanto, o acesso interlaminar é ótimo para hérnias de disco no espaço L5S1, e também pode ser utilizado para hérnias centrais ou centro-laterais em níveis mais altos da coluna lombar. Por esta via, não há necessidade de se trabalhar no estreito forame intervertebral, portanto, a anestesia pode ser geral. Nesta técnica, realizamos a anestesia geral endovenosa total, que permite maior conforto ao paciente, despertar rápido e alta 3h após o procedimento.
A endoscopia para cirurgia da coluna não é apenas um procedimento, mas sim uma técnica cirúrgica que além das inúmeras vantagens, constitui uma maneira revolucionária de enxergar o problema. Assim como algumas décadas atrás o microscópio cirúrgico trouxe melhoria nos resultados operatórios e o endoscópio revolucionou a gastrocirurgia e a neurocirurgia; esta técnica faz o mesmo para a cirurgia de coluna quando bem utilizada.
> Arquivos de Apresentações em ppt
> Arquivos de Resumos em pdf



Dúvida sobre:
Na ressonância de coluna lombar é feito descrição de todas vértebras onde se encontra mais crítica L4-L5 que possui diminuição ou altura do anel fibroso ( acredito que seja a protusao da mesma) promove compressa sobre a raiz descendente de L5 sem conflito.
E mais criticamente L5-S1 que possui abaulamento do anel fibroso onde comprimir a raiz descendente de S1 promovendo compressão da raiz descendente com conflito sobre a raízes correspondente.
Minha pergunta é sobre essa palavra com conflito…..o que quer dizer exatamente, já que nas outras vértebras foi mencionado que era sem conflito apenas na L5-S1 que referênciou com conflito.
O que é esse com conflito e se é possível as outras ser sem conflito e só essa ser com conflito??????
URGENTE SABER POIS POSSUO MUITAS DORES
Luciano, protrusões, abaulamentos ou hérnias de disco são normais. O problema é quando ocorre o conflito, ou seja, a compressão mais avançada, não somente encostando na raiz, mas empurrando ela. Isso traz sintomas mais importantes de dor e radiculopatia com necessidade intervenção. Caso não tenha alterações neurológicas de aumento ou redução de reflexos e perda de movimento ou sensibilidade, é o tratamento com bloqueio > associado com retirada da carga que causou o problema e correção postural com fortalecimento do tronco. Tendo clínica exuberante, acaba sendo a discectomia com retirada da hérnia > . Tendo somente dores leves, é medicação como pregabalina e retirar os fatores de risco, pois o corpo pode cicatrizar as hérnias.
O tratamento de hérnia de disco com a quiropraxia têm ótimos resultados e é muito procurado nos E.U.A e outros países aonde a Quiropraxia é muito conhecida e difundida.
Quiro Salus – Quiropraxia