Estenose do canal vertebral, estenose espinhal, estreitamento das vértebras
– Mais comum no sexo masculino, > 50 anos
– Mais comum na região lombar e raro na torácica
– Qualquer estreitamento no canal espinal, canal radicular ou forame interverterbral com tradução clínica
– Generalizada ou localizada
Fisiopatologia
– Degeneração de discos com estreitamento discal -> redundância ligamentar -> redução do canal medular
– Instabilidade agrava os sintomas -> sobrecrescimento facetário e hipertrofia ligamentar
– Ligamento amarelo espesso no recesso lateral onde se liga a cápsula facetária -> compressão de raiz
Locais
Estenose central: envolvimento entre as facetas articulares, que é ocupado pela dura e seu conteúdo
– Geralmente por protrusão discal, ânulo, osteófito ou espessamento do ligamento amarelo
– Sintomas: resultam em claudicação neurogênica
Estenose lateral: compressão neste local causa radiculopatia
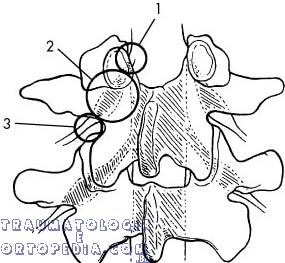
– borda lateral da dura e estende-se a borda medial do pedículo
– É onde a raiz sai da dura e vai distal e lateralmente abaixo da faceta articular superior
– Causas de estenose nesta zona:
– – Artrite facetária: causa mais frequentemente
– – Esporão do corpo vertebral
– – Doença do disco ou ânulo fibroso
Zona média de Lee (2): região foraminal que fica ventral a pars (abaixo do pedículo)
– Gânglio dorsal e raiz ventral ocupam 30% deste espaço
– É o ponto onde a dura torna-se confluente com a raiz nervosa como epineuro
– Causas de estenose nesta área:
– – fratura de pars com proliferação de fibrocartilagem – – herniação discal lateral
Zona de saída de Lee (3): área do forame intervertebral
– Esta a raiz do nervo que pode ser comprimida por:
– – Disco muito lateral – – Espondilolistese associada a subluxação ou artrite facetária
Causas
Divisão do segmento anatômico
– Nível do disco: local onde ocorrem as alterações que provocam a estenose
Estruturas que contribuiem para a estenose
– Ligamento amarelo hipertrofiado: é o elemento mais importante da estenose
– Articulações interapofisárias
– Disco
– Avaliar:
– – Forma do canal: mais comuns, ovóide e triangular
– – – Triangular
– – – Ovóide
– – – Trevo (15%): forma mais vulnerável
– Alterações degenerativas
– Espondilolistese
– Nível forame
– Nível pedículo
– Causas:
– – Artrite degenerativa, incluindo a síndrome de Forestier (hiperostose e rigidez da coluna em idosos)
– – mais comum
– Formas congênitas como acondroplasia e espondilolistese displásica – rara
– Outras: Paget, fluorose, cifose, escoliose e fratura com estreitamento de canal
– Hiperostose idiopática esquelética difusa:
– Hipertrofia e ossificação do ligamento longitudinal posterior na coluna cervical
– – Doença geralmente restrita à coluna cervical
– – Diferenciação:
– – – Congênita: geralmente central e evidente nos estudos de imagem
– – – Adquiridas
Geralmente são degenerativas e localizadas nas facetas e ligamento amarelo
– alterações artríticas nas articulações visíveis ao RX
– L4-L5 mais envolvido, seguido de L5-S1 e L3-L4
– Herniação e espondilolistese pode exacerbar o estreitamento
– Espondilolistese e espondilolise raramente causa estenose vertebral em jovens
– Paget e fluorose: resultam em estenose central ou lateral
– – Paget responde bem a tratamento medicamentoso com calcitonina
– Combinação de alterações degenerativas, idade, espondilolistese ou espondilolise em > 50 anos geralmente resulta em estenose do recesso lateral ou foraminal
História natural
– Todas as formas de estenose
– Desenvolvimento insidioso de sintomas, geralmente exacerbados por trauma ou peso
– Maioria tem alterações radiológicas
– Maioria tem curso estável e 50% melhoram com tratamento conservador
Avaliação clínica
Síndromes clínicas
– Claudicação neurogênica intermitente: principal
– Dor irradiada na perna, sem localização precisa
– Pode estar associada a adormecimento e fraqueza
– Piora pela marcha, posição em pé e alivia com a flexão da coluna
– Mal localizada na estenose central mas pode acometer uma raiz na estenose lateral
– Dor radicular – ciatalgia
– Dor atípica no membro inferior
Síndrome da cauda equina crônica
– Associação de estenose cervical e lombar
– Tríade: claudiação neurogênica, distúbio da marcha e quadro misto de mielopatia e radiculopatia nas extremidades superiores e inferiores
– Pode ser confundido com ELA
Estenose central:
– sintomas bilaterais e envolve as nádegas e coxa posterior em distribuição não dermatomal
Estenose do recesso lateral:
– Sintomas geralmente dermatomais por compressão de raíz
– Mais dor durante o repouso e à noite e mais tolerância a caminhada do que as centrais
– Pode ter Lasègue (+) na estenose lateral mas é raro
– Exame físico inconsistente:
– Lasègue geralmente normal
Síndrome da cauda equina na estenose lombar
– Síndrome da cauda equina aguda -> hérnia discal
– Hérnia de disco geralmente entre L4-L5 e L5-S1 mas a cauda equina geralmente ocorre com hérnias mais altas
– Mau prognóstico se ciatalgia bilateral
– Tratamento
– Hérnia sem estenose: laminectomia unilateral – Hérnia com estenose: laminectomia bilateral
Síndrome da cauda equina crônica -> estenose de canal
– Tratamento: descompressão somente após avaliação completa
Medida do canal
– Sem estenose: diâmetro sagital > 12 mm
– Estenose relativa: diâmetro sagital entre 10 e 12 mm
– Estenose absoluta: diâmetro sagital < 10 mm
RX: não confirma estenose
Achados sugestivos:
– Pedículos curtos no lateral
– Estreitamento entre pedículos no AP
– Ossificação ligamentar
– Estreitamento do forame
– Hipertrofia doas facetas articulares posteriores
– Flexão e extensão ajudam a definir instabilidade, antes de laminectomia, e determinar a necessidade de fusão
– Translação de > 4,5 mm ou rotação > 10-15º = instabilidade
– TC: pode definir a estenose
– – Saco dural com área < 100 mm2
– RM: afastar tumores e infecção
– – Não deve ser usada como rastreamento pelo número alto de falsos positivos
– – T2 sagital: imagem similar a mielograma
– – T1 sagital: atenção ao forame
– – Ausência de gordura normal ao redor da raiz é indicativo de estenose foraminal
– – T1 e T2 axial: boa imagem do canal central
– – Protrusão muito lateral do disco é identificada no T1 axial pela obliteração do intervalo normal de gordura entre o disco e a raiz
– – A zona foraminal é melhor avaliada pelo sagital T1 que confirma a presença de gordura ao redor da raiz
Tratamento conservador
– Geralmente responde bem
– Repouso não mais do que 2 dias
– Controle da dor
– Exercício
– Cortocoesteróide epidural pode ser útil
– – Sem comprovação científica adequada
– – Candidato: sintoma radicular agudo
– – Claudicação neurogênica não responsiva a tratamento analgésico normal e repouso
Tratamento Cirúrgico
Sem melhora com tratamento conservador
Melhora neurológica é inconsistente após cirurgia:
– Dor intensa
– Dor melhora parcialmente
– Estenose lombar: não resulta em paralisia, somente em redução na capacidade em deambular e dor: evitar SO
– Cervical e torácica: mais associada a paralisia indolor na forma de mielopatia
Risco de mal prognóstico:
– RX duvidoso
– Mulher
– Cirurgia prévia sem sucesso
– Espondilolistese
– Problemas trabalhistas
Fatores de bom prognóstico para cirurgia:
– Herniação discal
– Estenose em um único nível
– Fraqueza < 6 semanas
– Idade < 65 anos
– Monorradiculopatia
Melhor prognóstico:
– Estenose grave
– Dor lombar leve
– Duração < 4 anos
Princípios da cirurgia
– Descompressão por laminectomia ou fenestração: escolha para estenose lombar
– Artrodese necessária se:
– – ressecção óssea excessiva comprometer a estabilidade
– – espondilolistese ístmica ou degenerativa, escoliose ou cifose
– – degeneração do segmento adjacente após artrodese prévia, estenose recorrente , hérnia discal após descompressão
– Laminectomia
– – é preferível em paciente com estenose grave e multinível em paciente mais idoso
– Laminotomia bilateral e facetectomia parcial que preserva as estruturas da linha média
– – alternativa em doentes jovens com disco intacto
– – Localizar a origem da dor com bloqueios de raiz pré-operatória para descompressão focal
– – Remoção de mais de uma faceta completa necessita de artrodese com instrumentação
– – Exceção: idoso ou tenha um disco estreito no nível
– – Associado a espondilolistese degenerativa: artrodese vertebral associada a laminotomia
Complicações
– Risco maior de pseudoartrose: artrodese L4-L5, > 80 anos, DM
Instabilidade vertebral por doença discal degenerativa
– Carga fisiológica induz deformação anormalmente grande na articulação intervertebral
– Sem evidência de trauma
– Há transmissão de carga para as articulações facetárias
– Método de Knutsson: determina movimento ântero-posterior
– Instabilidade: desvio anterior ≥ 5 mm na coluna lombar ou torácica
– Diferença de movimento angular > 11º de T1 a L5
– > 15º L5-S1 em comparação com L4-L5
– Tratamento: artrodese lombar
> Arquivos de Apresentações em ppt
Estenose do canal vertebral lombar >
> Arquivos de Resumos em pdf


