Objetivo da osteotomia
Alívio da dor, melhora da função, aumento da vida útil do joelho
Mal alinhamento aumenta o estresse -> dano articular -> piora do mal alinhamento
Indicações
Candidato ideal:
– 6ª década de vida
– alinhamento em varo
– artrose unicompartimental medial
– sem instabilidade do joelho
– extensão completa e flexão > 100º
– sem sintomas na femoropatelar
Bons resultados: podem ser obtidos em outros doentes
– Artrose tricompartimental
– Contratura em flexão até 20º
– Melhor para pacientes com deformidade em varo do que valgo
Contra-indicações
Relativas:
– > 65 anos: resultado melhor com a prótese
– Artrite inflamatória
– Antecedente de meniscectomia medial ou lateral
– Frouxidão ligamentar moderada ou grave
– Sintomas de instabilidade com artrite geralmente não melhoram somente com a osteotomia:
– – Idoso com instabilidade e artrose: ATJ
– – Jovem com instabilidade e artrose: osteotomia e reconstrução de partes moles
– Mal alinhamento excessivo
– – Se a superfície articular tibial for adversamente angulada após a cirurgia
– – Se mal alinhamento de > 12-15º, a osteotomia deve ser feita na região supracondilar do fêmur
– – Deformidades distantes do joelho devem ser tratadas no seu ápice
Avaliação do doente
– Dor deve ser localizada no compartimento afetado, com piora à atividade e melhora ao repouso
– – Dor difusa reduz chance de sucesso
– Se flambagem lateral durante a marcha: considerações especiais para super correção da osteotomia
– Se cirurgia do quadril for necessária: fazer antes da osteotomia do joelho
– Arco de movimento > 90º
– Sem contratura em flexo > 10º-20º
– Deve-se afastar sintomas por lesão meniscal
– Ausência do LCA: pode-se fazer em alguns casos
– Avaliação radiológica
– – AP e lateral em pé, túnel intercondilar, axial de patela
Mau resultado
– Artrose difusa
– Erosão óssea excessiva – Subluxação tibiofemoral
– Eixo mecânico: 1-2º varo
– Linha conectando o centro da cabeça femoral com o centro da tibiotalar
– – É mais preciso do que o eixo anatômico para definir as forças de carga pelo joelho
– Eixo anatômico: 5º-7º valgo
– Ângulo diáfise femoral – linha transcondilar
Magnitude da correção
Hipercorreção
– Deformidade em varo deve ser hipercorrigida para eixo anatômico valgo de 10º
– Deformidade em valgo deve ser hipercorrigida para eixo anatômico neutro
Tipos de varo
Primário: alinhamento tibiofemoral total em varo
– incluindo varo aumentado, causado pela perda do menisco medial e da cartilagem tibiofemoral medial
– Linha de suporte de peso (LSP)
– – a medida que desvia para o compartimento tibiofemoral medial -> liberação da carga no compartimento lateral com sobrecarga medial
Duplo varo: alinhamento em varo é causado por 2 fatores
– alinhamento tibiofemoral ósseo e geométrico + separação do compartimento tibiofemoral lateral pela lesão ligamentar lateral
– – forças tensoras sobre os ligamentos laterais, trato iliotibial e outros tecidos moles
– – separação do compartimento lateral ocorrerá durante postura em pé ou deambulação (lançamento condilar lateral)
– hierarquia dos tecidos moles na face lateral que resiste contra a separação da articulação tibiofemoral lateral
– – bíceps femoral, quadríceps e gastrocnêmio atuam de forma dinâmica
– – resiste contra a adução do joelho durante a marcha, mantendo o contato lateral
– – – se insuficiente: separação da articulação tibiofemoral lateral
– – – estruturas laterais podem se alongar
Triplo varo: + lesão das posterolaterais
– alinhamento em varo de 3 causas
– – alinhamento varo tibiofemoral
– – aumento da separação tibiofemoral lateral por deficiência do LCL e complexo musculotendíneo poplíteo
– – recurvato em varo durante a extensão pelo aumento anormal de rotação externa tibial
– posição de recurvato e varo
– – pode indicar dano de outras estruturas ligamentares como LCA, LCP e cápsula posterior
– nas deficiências de LCA + varo
– – pode ocorrer diversas formas de subluxação sintomática
– – é importante descobrir qual é a subluxação sintomática
Indicações para osteotomia valgizante
– reconstrução do LCA que não teria um bom efeito se isolada
– instabilidade com joelho em varo com recurvato
– varo triplo que necessita de reconstrução das estruturas ligamentares posterolaterais, além do LCA
Momento ideal para osteotomia tibial e reconstrução ligamentar:
Varo duplo:
– teste do afastamento: utilizado na artroscopia para determinar se é seguro realizar a reconstrução do LCA juntamente com a osteotomia ou se ele deve ser estadiado para permitir um encurtamento adaptativo dos tecidos posterolaterais
– – sem abertura articular lateral anormal ou rotação tibial externa, osteotomia tibial e reconstrução do LCA podem ser realizadas no mesmo tempo
– – se abertura do compartimento lateral: fixação tibial do enxerto do LCA não deve ser realizada pois pode colocar o enxerto sob estresse
Varo triplo: estadiamento dos procedimentos reconstrutivos dos ligamentos após osteotomia
– todos os procedimentos simultâneos estão associados com maiores complicações
– feita 1º a osteotomia e depois o LCA + canto posterolateral
Osteotomia tibial proximal
– sempre supra tuberositária ou intra tuberositária
– em V, em cúpula, em cunha de subtração ou adição ou progressiva com fixador externo
– osteotomia em cúpula: permite correções > 15º
– osteotomia de adição com placa de apoio
– < 7,5 mm: enxerto da própria tíbia – > 1cm: crista ilíaca
Planejamento:
– Cunha:
– Tíbia de 56 mm: 1 mm de base ≈ 1º correção
– Regra geralmente hipercorrige: tíbia média masculina é de 80 mm e feminina de 70 mm
Tipos:
Osteotomia em cunha:
– De abertura
– De fechamento: mais estável
– Valgizante de fechamento é a preferida pela maioria para correção do varo
– Varizante de fechamento: boa opção para mal alinhamento em valgo com artrite lateral
– osteotomia supracondiliana do fêmur
– – Se valgismo > 12º
– – Se osteotomia for criar obliqüidade da superfície articular tibial > 10º
– – Osteotomia em domo: preferida para correções grandes
Osteotomia curva:
– Permite desvio anterior do tubérculo tibial para reduzir forças de reação na femoropatelar
– Ambas são feitas entre o joelho e o tubérculo tibial
Osteotomia valgizante de fechamento:
– Ligamento colateral fibular e tendão do bíceps femoral são liberados da cabeça da fíbula
– Cabeça da fíbula é excisada proximal ao nervo fibular
– Osteotomia proximal 2 cm abaixo da interlinha articular e com inclinação posterior de 10º
– Osteotomia distal feita com a medida da cunha adequada
– Manutenção do periósteo medial
Osteotomia varizante de fechamento:
– Para pacientes com artrose do compartimento lateral e mal alinhamento em valgo
– Alinhamento final deve ser de um eixo anatômico de 0º
– Osteotomia é feita da mesma forma que a valgizante, com exceção da osteotomia da fíbula
– Deve-se tencionar o ligamento colateral medial
Osteotomia em domo:
– Incisão no 1/3 médio da fíbula para ressecção de 1 cm
– Serra curva é colocada abaixo do ligamento patelar, na porção superior do tubérculo tibial
– Após osteotomia, tíbia é deslocada 1 cm para anterior e rodada para correção do alinhamento
Osteotomia tibial alta em joelhos com deficiências ligamentares crônicas
– deficiência do LCA: aumenta a complexidade da doença com angulação em varo e artrose no compartimento medial
– deficiências póstero-laterais aumentam a angulação em varo e sintomas clínicos
Contra-indicações para osteotomia tibial
– déficit de extensão > 10º
– subluxação tibial lateral significante
– artrose patelofemoral moderada ou grave
– motivação baixa ou expectativas não realistas
– exposição do osso no compartimento tibiofemoral medial > 15 mm2
– meniscectomia prévia lateral ou dano da cartilagem tibiofemoral lateral
– depressão e concavidade da articulação tibiofemoral medial, causada por artrose avançada que impeça o carregamento do compartimento lateral
Planejamento pré-operatório
– Artroscopia
– – teste de abertura articular lateral e medial
– posterolateral insuficiente: ≥ 8 mm de abertura na incisura intercondilar e ≥ 12 mm de abertura articular na periferia do compartimento tibiofemoral lateral
– marcar a coordenada de 62,5% no platô tibial, relativo ao CCF e centro do tornozelo
– traçar linha do centro da cabeça femoral para a coordenada de 62% no planalto
– traçar a linha da articulação tibiotalar para 62% do planalto
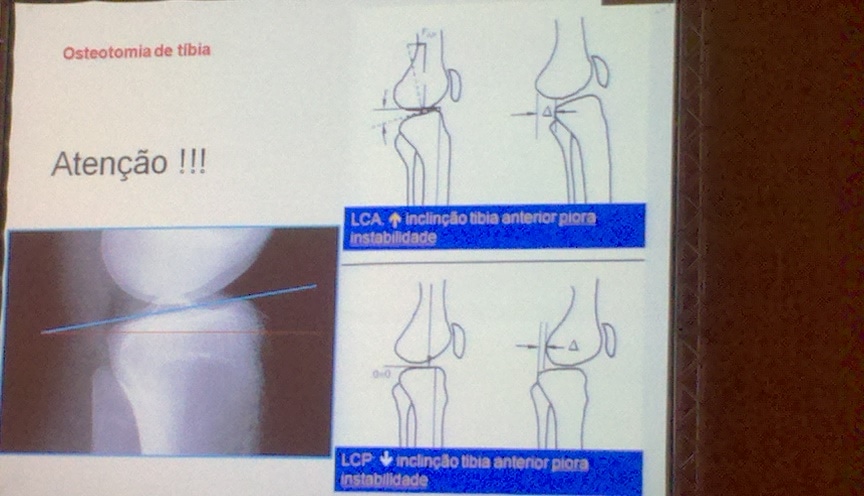
– perfil: inclinação tibial posterior > 8º pode aumentar a força que atua após reconstrução do LCA
– Patela alta ou baixa:
– – pode contra-indicar uma osteotomia em cunha de abertura ou fechamento, já que estes procedimentos poderão abaixar ou elevar ainda mais a posição da patela
Cunha de abertura ou fechamento
Osteotomia em cunha de abertura
Indicações:
– correção angular pequena: dissecção lateral e osteotomia da fíbula são evitadas
– correção angular grande, de 12º a 15º, para evitar encurtamento tibial excessivo
– avanço distal ou reconstrução do ligamento colateral medial é necessário
– quando a reconstrução do LCL e póstero-lateral é necessária, evitando uma osteotomia fibular proximal já que os enxertos dos ligamentos serão ancorados na fibula proximal
Desvantagens:
– necessidade de enxerto ósseo
– geralmente é necessário a transecção da fixação distal do LCM superficial
– se cunha de abertura de 5-7,5 mm, as fibras do LCM podem ser incompletamente seccionadas em níveis diferentes para manter a fixação distal, alongando o ligamento
Tratamento do ligamento colateral medial superficial (LCMS)
3 abordagens cirúrgicas:
– cunha de abertura entre 5-7,5 mm:
– – procedimento em casca de torta com varias incisões transversais em diferentes locais, alonga o LCMS
– Transecção da fixação distal: quando cunha for maior do que 5-7,5 mm
– – geralmente a 6 cm da articulação
– – LCMS é reinserido após a osteotomia, distalmente
– Avanço distal do LCMS por procedimento reconstrutivo por insuficiência do LCMS
– – em alguns casos é necessário o reforço do LCMS com o semitendíneo
– – ao final da reconstrução do LCMS, é feita a plicatura da cápsula posteromedial anteriormente ao LCMS para remoção de qualquer redundância anormal com o joelho em extensão total
Osteotomia de cunha de fechamento
Vantagem:
– consolidação acelerada
– retorno mais rápido à carga
– < chance de perda da correção
Desvantagem:
– maior dissecção e osteotomia da região do colo fibular proximal
– área nua da fíbula: área de segurança para evitar lesão do nervo fibular e LCL
– Opções para a fíbula durante a osteotomia
– – deslizamento proximal
– – – fortemente contra-indicada em joelhos com deficiência do LCA
– – – encurtamento dos ligamentos lateral e posterolateral -> pode levar a instabilidade posterolateral
– – osteotomia fibular proximal
– – – na região do colo fibular
– – – proteção do nervo fibular: camada periostal lateral e posterior cuidadosamente preservada
– – osteotomia na junção dos terços médio e distal da fíbula por incisão póstero-lateral de 3 cm
– – – tendões fibulares afastados anteriormente
Osteotomia tibial
– mão livre
– pino guia 25 mm distal à superfície articular
– cortical medial é preservada para estabilidade e evitar translação tibial
– cuidado para não alterar a angulação tibial posterior para evitar perda de extensão ou tensão anormal sobre o LCA
– angulação anterior do planalto pode aumentar a extensão e forçar o LCP
Reabilitação
– ADM 0-90º imediata
– Isométricos para quadríceps e mobilização patelar
Cunha de fechamento:
– Carga parcial (1/4) após 4 semanas – 5ª semana: cadeia fechada – Carga total em 8 semanas
Cunha de abertura: carga parcial não é liberada até 6-8 semanas
– Retorno à atividade esportiva: somente quando força for 70% da contra-lateral
Osteotomia femoral distal
Deformidade em valgo
– Incomum e difícil de tratar
– Geralmente associada com artrose do compartimento lateral
– Pode ser associada a outras doenças como:
– – Trauma
– – Raquitismo
– – Anormalidade de crescimento
– – Osteodistrofia renal
– – Poliomielite
– – Instabilidade ligamentar
Opções para tratamento
– Osteotomia varizante da tíbia proximal, osteotomia supracondilar varizante e ATJ nos com artrose do compartimento lateral
Com valgo:
– Linha articular geralmente inclina superolateralmente -> não é bem corrigida com osteotomia tibial
– Se deformidade > 12º em valgo ou 10º de inclinação -> supracondilar
Indicações de osteotomia varizante
– Deformidade em valgo > 10º a 15º associada a:
– – artrose, dor, instabilidade ou combinação destes, sem melhora com tratamento conservador
– – Instabilidade: não é vista como contra-indicação
– – – Pode tratar a instabilidade ao corrigir o eixo mecânico
Contra-indicações
– Relativas:
– – ADM < 90º
– – Deformidade em flexão > 20º
– – Artrose tricompartimental
– – Doenças inflamatórias
– – Má qualidade óssea
Síntese: placas devem ser colocadas na face lateral (princípio da banda de tensão)
Correção: deve-se corrigir para 0º de eixo anatômico
Técnica cirúrgica
Fixação com placa lateral
– 1º fio 2 cm proximal e paralelo à articulação
– 2º fio deve fazer o ângulo da osteotomia
– 3º fio colocado proximalmente em relação ao 1º
– Osteotomia é feita e é feito o alinhamento entre o 1º e o 3º fio
– 2º fio é usado como guia para a lâmina ou DCS
– Lâmina ou parafuso DCS entram oblíquos em relação à linha articular
Fixação com placa medial
– Fio guia de medial para lateral 2 cm proximal e paralelo à articulação
– 2º fio paralelo ao primeiro, na altura do tubérculo dos adutores para ajudar a guiar o osteótomo
– 3º fio 3 cm proximal ao epicôndilo medial e posicionado perpendicularmente ao eixo femoral
– Formão é usado para a inserção da lâmina distal, na ½ anterior do fêmur e angulado levemente para posterior
– Corte distal é feito paralelo ao 2º fio (deve estar > 2 cm da lâmina) e proximal ao 3º fio
> Arquivos de Apresentações em ppt
Autor: Dr. Márcio Silveira – ortopedista especialista em joelho
Tabelas para osteotomia de abertura em cunha medial tibial >