Epidemiologia
– 3-5ª décadas
– Sexo feminino (predomínio masculino quando envolve alcoolismo e trauma)
– Bilateralidade 35-80%, em média 50%
– Brancos 3:1
Fisiopatologia
Ela é ocasionada pela interrupção do fluxo sanguíneo normal à cabeça femoral. Podendo ocorrer em qualquer parte da rede vascular, ou seja, arterial ou venosa, capilar ou sinusal.
Osteonecrose (ON) é a condição final, que pode ser originada por diversos fatores e mecanismos:
• Lesão celular direta (citotoxicidade celular)
A célula é diretamente lesada pelo agente agressor, como, por exemplo, a radioatividade, quimioterapia, corticoterapia, álcool e nicotina
• Fatores arteriais extra-ósseos
A ON ocorre por falta de suprimento sanguíneo arterial. Por exemplo, a necrose da cabeça femoral pode ocorrer em até 80% das fraturas deslocadas do colo do fêmur.
• Fatores venosos extra-ósseos
A estase venosa é normalmente encontrada em todos os casos de ON. Como é uma circulação terminal, a obstrução do fluxo venoso pode alterar globalmente a rede circulatória.
Há aumento da pressão intra-óssea, que pode leva à lesão dos vasos sinusóides, mais estase sanguínea, isquemia e necrose óssea.
• Fatores intravasculares intra-ósseos
Existe uma forte associação entre ON e embolia intravascular. Os sedimentos de eritrócitos falcizados originando trombos na anemia falciforme, o aumento do nitrogênio no sangue por rápida descompressão ocasionado microêmbolos (doença dos mergulhadores) e os êmbolos gordurosos nas hiperlipidemias são exemplos desse mecanismo.
Embora qualquer um desses mecanismos ou fatores possam ser responsabilizados pela ON, o achado mais comum é a diminuição ou a obliteração da circulação sanguínea de uma área especifica do osso.
Após cerca de seis horas da agressão vascular, a morte celular já pode ser evidenciada histologicamente. Quando estresses biomecânicos são transmitidos às trabéculas subcondrais, as microfraturas que ocorrem não podem ser reparadas, levando a um enfraquecimento progressivo do osso subcondral. Ao mesmo tempo, as áreas necróticas são envolvidas em um processo de reabsorção de osso morto e formação de osso novo. Infelizmente, a reabsorção sobrepuja a formação óssea, aumentando o enfraquecimento da estrutura óssea.
Um colapso progressivo do osso subcondral toma forma e pode estar associado com o aparecimento do ‘sinal do crescente’ radioluscente, antes do achatamento da cabeça femoral.
O envolvimento primário do acetábulo é incomum.
A cartilagem articular permanece intacta e viável até após o colapso trabecular, uma vez que a sua nutrição ocorre através do líquido sinovial e não é dependente da circulação da cabeça femoral. Após o colapso, a cartilagem está sujeita a mecanismos anormais de pressão, que levam a um processo degenerativo progressivo.
Etiologia
A etiologia pode ser dividida em:
• Idiopática: ocorre em 25% dos casos.
• Traumática: decorrente dos traumas regionais, das luxações (não existem casos de necrose da cabeça femoral em casos de luxação anterior do quadril) e dos procedimentos cirúrgicos, mais freqüente, pacientes mais idosos
• Atraumática: são classificadas as diferentes condições patológicas atraumáticas:
1. Corticoterapia
2. Alcoolismo
3. LES
4. AR
5. Anemia falciforme
6. Doença de Gaucher
7. Coagulopatias
8. Pancreatite
9. Radioterapia
10. Disbarismo
11. Hiperuricemia
12. Quimioterapia
Diagnóstico diferencial >
Quadro clínico e exame físico
Os pacientes são tipicamente assintomáticos inicialmente no curso da ON e eventualmente tem dor na virilha (podendo ser na nádega, no joelho, na região trocantérica) durante a deambulação.
A marcha pode apresentar uma claudicação antálgica, e a mobilidade do quadril pode estar limitada. O primeiro sinal clínico pode ser uma rotação interna dolorosa.
Exames
Os exames laboratoriais são normais, mas podemos encontrar células falciformes, alterações no sistema hematopoiético, células LE, ácido úrico elevado, hiperlipidemia, etc.
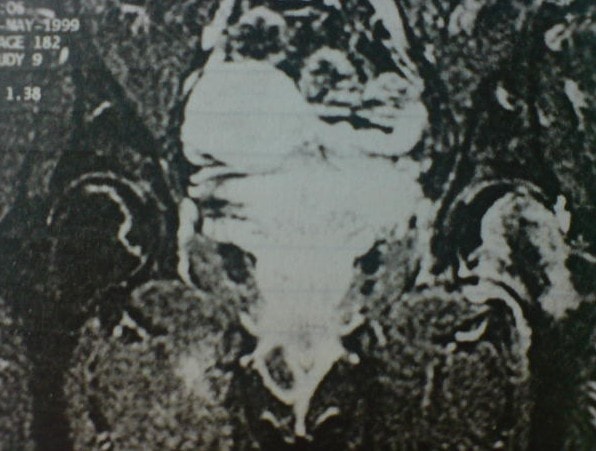
Radiografias simples devem ser obtidas incluindo vistas ântero-posterior e na posição lateral de rã – melhor par ver o sinal crescente. Nas fases iniciais podem parecer normais, evoluindo com o progredir da doença.
Na fase inicial, dois exames impõem-se: a cintilografia óssea e a RM (melhor que a cintilo)
A cintilografia com Tecnécio 99, devido a seu baixo custo, pode ser positiva precocemente. Ela não é patognomônica, não diferenciando de uma moléstia inflamatória ou tumoral. Alguns autores relataram que a captação foi diminuída no estágio bem inicial da doença e foi variável ou aumentada em um estágio no qual ocorrem os sintomas. Entretanto, uma vez aparecendo os sintomas, nenhuma relação existiu entre o aspecto cintilográfico da cabeça femoral e a dor e função do quadril.
A ressonância magnética (RM) apresenta 99% de sensibilidade e especificidade. Alterações na gordura da medula óssea podem ser diagnosticadas 72h após o início da doença. A diferenciação entre osteoporose transitória e ON também pode ser realizada. A RM é útil para acompanhar a progressão e para avaliar a eficácia do tratamento. RM: Exame padrão ouro -> identifica a lesão na fase pré-radiográfica; T1: faixa de baixa intensidade na periferia da lesão; T2: imagem com dupla linha (borda interna de alta intensidade dentro de uma orla periférica de baixa densidade).
Quando radiografias simples mostram alterações em apenas uma articulação, uma RM da pelve é obrigatória, não somente para definir claramente a extensão da doença no quadril sintomático, mas também para avaliar o quadril assintomático.
A TC e planigrafia podem ser úteis no diagnóstico, mas são usadas mais frequentemente na evolução da necrose.
Imagens dos exames aqui >
A venografia e a biópsia, utilizadas no passado, são pouco indicadas devido ao seu caráter invasivo.
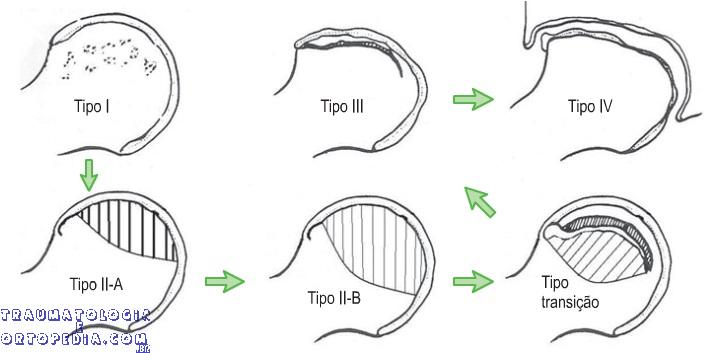
Classificação
Todas começam com estágio 0
Ficat e Arlet >
| Estágio | Sintomas | Radiografia | Cintilografia | Patologia |
| 0 | Não | Normal | Diminuição |
|
| 1 | Não / leves | Normal | Diminuição | Infarto da cabeça femoral
|
| 2 | Leves | Alteração da densidade | Aumento | Reparo espontâneo da cabeça
|
| 2A | Esclerose ou cistos |
| ||
| 2B | Achatamento (Sinal da crescente) |
| ||
| 3 | Leves / moderados | Perda da esfericidade | Aumento | Fratura subcondral; colapso; fragmentação
|
| 4 | Moderados / graves | Diminuição do espaço articular e alteração acetabular | Aumento | Alterações artrósicas |
Steinberg (subdividiu estágios III e IV de Ficat e incluiu comprometimento da cabeça)
| Estágio | Características |
| 0 | Rx normal, cintilo normal, RNM normal
|
| I | Rx normal, cintilo e RM anormal (A < 15%; B 15-30%; C > 30%) |
| II | Rx com esclerose e cistos (A; B; C)
|
| III | Colapso subcondral (crescente) sem achatamento (A; B; C)
|
| IV | Achatamento da cabeça femoral sem
estreitamento articular ou envolvimento acetabular (A e < 2mm
depressão; B ou 2-4mm; C ou >4mm)
|
| V | Estreitamento articular ou envolvimento acetabular (A; B; C)
|
| VI | Alterações degenerativas avançadas |
Ohzono >
Classificação de osteonecrose da cabeça femoral pela localização.
ARCO
| Estágio | Características |
| Zero | Somente alterações histológicas
|
| 1 | RM ou cintilo (+) |
| 2 | Raio X (+) ausência de colapso
|
| 3 | Raio X (+) colapso parcial
|
| 4 | Raio X (+) osteoartrite |
Ratliff: osteonecrose após fratura de fêmur na criança
I – todo o fêmur proximal, mais grave, todos os vasos lesados
II – apenas porção da cabeça, lesão vasos epifisários laterais
III – colo atá a fise, poupa a cabeça, vasos metafisarios
Na criança, o tratamento visa ADM. Complicação: coxa vara (20%)
Tratamento
O histórico natural da ON no seu estágio inicial, antes do colapso subcondral, ainda não está claro, mas evidências sugerem que a velocidade de progressão é alta, especialmente em pacientes sintomáticos. Uma vez que ocorra colapso subcondral e seja perdido espaço articular, osteoartrose progressiva geralmente é considerada inevitável.
Nenhum método de tratamento mostrou-se eficaz para deter o processo da doença antes do colapso subcondral ou para retardar a progressão da destruição da cabeça femoral e osteoartrose após colapso subcondral. Remissão espontânea, mesmo nos estágios II foi descrita, mas é raro.
Recomendações para tratamento:
Estágio I: se assintomático, observação, a não ser que um procedimento seja feito do outro lado, quando recomenda-se a descompressão
Estágio II: se assintomático = I
– Sintomático: descompressão ± enxerto, a não ser quando houver alto risco de falha (manutenção do corticoesteróide, anemia falciforme, abuso do álcool) quando deve-se esperar a progressão para estágio III
Estágio III:
– Se jovem com lesão pequena (<30%): considerar Sugioka
– – Sugioka tem melhores resultados para estágio II
– Se jovem com lesão subtotal: considerar hemiartroplastia
– Se idoso ou perda total da cabeça: ATQ
Estágio IV
– Se jovem com cabeça femoral suficientemente adequada: considerar resurfacing
– – Resurfacing pode ter resultado ruim pela doença no colo femoral
– Se idoso ou lesão muito grande: ATQ
Tratamento conservador
Deambulação com muletas ou repouso no leito, geralmente é ineficaz. Entretanto, pacientes sintomáticos que possam beneficiar-se com uma técnica de preservação da cabeça devem usar muletas até que o tratamento cirúrgico seja efetuado, a fim de prevenir colapso neste ínterim.
Tratamento cirúrgico
• Descompressão central
A vantagem teórica da descompressão central baseia-se na crença de que o procedimento alivia a pressão intra-óssea causada pela congestão venosa, desse modo melhorando a vascularização e possivelmente retardando a progressão da doença. Alguns autores observaram melhores resultados com a descompressão central em relação ao tratamento não operatório.
Diversos estudos observaram que quanto mais inicial o estágio da doença, melhores os resultados da descompressão central.
A revisão da literatura atualmente mantém o uso da descompressão central para o tratamento dos estágios I e IIA de Ficat com pequenas lesões centrais em pacientes jovens, não obesos, que não estão tomando esteróides.
Para estágios de Ficat mais elevados (IIA e III) os resultados da descompressão central são muito menos previsíveis, de modo que os métodos alternativos de tratamento devem ser explorados.
Phemister sugeriu descompressão central com enxerto ósseo estruturado para o tratamento da ON. Foram descritas técnicas utilizando osso cortical, osso esponjoso, enxerto ósseo vascularizado. Estimulação elétrica como complemento à descompressão central e ao enxerto ósseo, ou mesmo como tratamento principal, demonstrou ser de pouco benefício no tratamento da ON.
– Pós-operatório: sustentação parcial de peso (50%) sobre muletas por 6 semanas (em pacientes com doença avançada pode ser prolongada)
• Enxerto fibular vascularizado
De acordo com Urbaniak, a fundamentação para enxerto ósseo vascularizado baseia-se em quatro aspectos da operação e do pós-operatório: (1) descompressão, o que pode interromper o ciclo de isquemia e hipertensão intra-óssea; (2) excisão do sequestro, que poderia inibir a revascularização da cabeça; (3) preenchimento do defeito que é criado, com enxerto esponjoso osteoindutor e uma estrutura cortical viável para suportar a superfície subcondral e para aumentar o processo de revascularização; (4) proteção do enxerto em consolidação durante um período de sustentação de peso limitada.
É recomendado enxerto fibular vascularizado em pacientes de 50 anos ou menos (para aqueles maiores de 50 anos recomendam artroplastia total de quadril, se os sintomas justificarem intervenção cirúrgica) estágio IIA e IIB. O uso concomitante de esteróide não é uma contra-indicação a este procedimento.
Atualmente não é indicado para pacientes com ON assintomático em estágio inicial, uma vez que os resultados da descompressão central são igualmente eficazes para este grupo de pacientes.
Em pacientes com comprometimento bilateral sintomático, um segundo procedimento de enxerto vascularizado pode ser feito 3 meses depois do primeiro.
– Pós-operatório: após 6 semanas sem sustentação de peso, 15% do peso corporal podem ser aplicados nas 6 semanas seguintes. Durante os 3 meses seguintes, a quantidade de sustentação de peso é aumentada, gradualmente até sustentação completa, não assistida por 6 meses.
• Osteotomias do fêmur proximal
Várias osteotomias foram desenvolvidas com a intenção de deslocar o segmento necrótico da cabeça femoral da área principal de sustentação de peso. Esses procedimentos obtiveram melhores resultados para lesões de tamanho pequeno ou médio (menos que 30% de comprometimento) em pacientes jovens nos quais é ótimo retardar uma artroplastia.
Os pacientes com menos de 55 anos se saíram melhores que os mais velhos, e os pacientes com ON idiopática ou pós-traumática obtiveram melhores resultados do que aqueles com necrose induzida por álcool ou esteróides.
Osteotomia intertrocantérica pode ser considerada para o tratamento da ON estágio II ou III na qual menos que 30% da cabeça está acometida.
Doença estágio III com comprometimento total da cabeça ou estágio IV é mais bem tratada por artroplastia total de quadril, a não ser que esta esteja contra-indicada.
• Osteotomia de Sugioka
O fundamento do procedimento é reposicionar a parte ântero-superior necrótica da cabeça femoral para um local sem sustentação de peso. O segmento da cabeça e do colo é rodado anteriormente em torno do seu eixo longitudinal de modo que a forca de sustentação de peso seja transmitida ao que era previamente a superfície articular posterior da cabeça femoral, que não é comprometida no processo isquêmico (menos que 30% de acometimento da cabeça femoral).
Ela é especialmente útil em lesões estágio I e II e provavelmente não deve ser executada em lesões estágios III ou IV. É um procedimento tecnicamente minucioso com taxas bastante alta de complicações.
– Pós-operatório: tração cutânea de 2 Kg é aplicada continuamente durante a 1ª semana e durante 2 semanas adicionais somente à noite. Assim que houver tolerância à dor, assentamento do quadríceps é iniciado. Exercícios ativos de amplitude de movimento do quadril são iniciados com 10 a 14 dias. Sustentação parcial do peso com muletas é iniciado com 8 semanas, e o uso das muletas é recomendado durante 6 meses após a cirurgia.
• Hemiartroplastia de ressuperficialização
Se a ON comprometer mais que 30% da cabeça, as taxas de êxito das cirurgias citadas tendem a diminuir. As opções para grandes lesões e doença avançada incluem hemiartroplastia de ressuperficialização, artroplastia parcial (unipolar ou bipolar) e artroplastia total.
A longo prazo os resultados não são tão bons quanto aos da artroplastia total. Muitas falhas foram atribuídas ao desgaste da cartilagem acetabular. Se a qualidade (pré-operatória) da cartilagem acetabular estiver em dúvida, deve ser optado por artroplastia total.
• Artroplastia total e parcial
A maioria dos estudos relataram resultados igualmente ruins como uso da hemiartroplastia unipolar e bipolar.
No estágio final da ON, quando alterações artrósicas graves são observadas em ambos os lados da articulação do quadril, a artroplastia total é uma das únicas opções (estágios III com mais de 30% e IV).
A grande preocupação refere-se ao fato que estes pacientes são jovens e possuem grande atividade física. Portando os resultados da artroplastia total nos casos de ON são piores que na osteoartrite.
• Artrodese não está indicada, porque o comprometimento muitas vezes é bilateral
> Arquivos de Apresentações em ppt
> Arquivos de Resumos em pdf


