– 1-7 em 1000
– Mais comuns: paralisia cerebral, mielodisplasia
– Outras: distrofias musculares, miopatias congênitas, atrofia muscular espinal, ataxia de Friedreich, neuropatias hereditárias sensitivomotoras e poliomielite
– Maioria é genética, com exceção da poliomielite
Exame físico
– Atraso no DNPM
– Marcha anormal
– Deformidade nos pés: pé cavo e cavovaro é comum
– Deformidade espinal
– Fasciculação de língua: comum na síndrome do corno anterior
– Redução da sensibilidade vibratória: vista nas HMSN como Charcot-Marie-Tooth
Exames
– CPK: mais sensível para anormalidades da musculatura estriada
– Níveis mais altos são vistos em Duchenne ou Becker
– ENMG: bom para diferenciar miopatia de neuropatia
– Biópsia muscular: importância igual aos testes moleculares
– Biópsia nervosa: útil para suspeita de doença dismielinizante
Distrofias musculares
– Doenças herdadas, não inflamatórias – Sem causa periférica ou central aparente
Distrofias ligadas ao X
Distrofia muscular de Duchenne
Distrofia de Becker
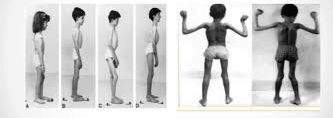
Enfermidade: Semelhante ao Duchenne, porém menos grave, progressão lenta e início após 7 anos.
Quadro Clínico: Deambulam até fim da adolescência / Manobra de Gower / Pé equino e cavo / Pseudo-hipertrofia da panturrilha / Escoliose
Associações: Cardiopatias e pneumopatias menos graves
Tratamento = duchenne. Órteses enquanto deambulam. Alongamento do tendão de Aquiles ou osteotomia do mediopé, se equino / Artrodese, se escoliose progressiva
Distrofia muscular de Emery-Dreifuss
– Recessiva ligada ao X, rara
– Contraturas precoces e cardiomiopatia
– Fraqueza muscular leve até os 10 anos com tendência a andar na ponta dos pés
– Manobra de Gowers pode estar presente
– Características distintivas ocorrem na criança mais velha e iníco da adolescência
– Contratura do aquiles, contratura em flexão do cotovelo e em extensão do pescoço
– Retração dos paravertebrais lombares
– Anormalidades cardíacoas com bloqueios do 1º grau ou completos
– Fraqueza muscular progressiva com alguma estabilização na vida adulta
– Maior parte consegue deambular na 5ª a 6ª décadas de vida
Diagnóstico: biópsia com miopatia e distrofina normal
– Diferencial: Becker, Duchenne, distrofia escapulofibular muscular e síndrome da coluna rígida
Tratamento igual ao das outras distrofias
– Escoliose: cirurgia se progressão após 40º
Distrofias autossômica dominante
Distrofia fascioscapuloumeral
– Fraqueza muscular na face, cintura escapular e membros superiores
– Mais comum em mulheres
– Poupa o deltóide e a parte distal do peitoral maior – Início geralmente no início da adolescência
– Escápula alada
Tratamento
– Escapula alada: pode ser fixada à 3ª – 7ª costelas
Distrofia muscular distal
– Forma rara de distrofia muscular
– Geralmente com início no adulto jovem
– Envolvimento inicial na musculatura intrínseca das mãos -> progride proximalmente
– Nos membros infeirores, panturrilha e tibial anterior são acometidos primeiro
– Ausência de anormalidades sensitivas, especialmente vibratória, diferencia de Charcot-Marie-Tooth
Distrofias musculares autossômicas recessivas
Distrofia de cinturas
– Comum
– Geralmente mais benigna do que outras distrofias – Geralmente começa na 2ª ou 3ª década de vida
– Grande variedade de evolução
Quadro clínico:
– Similar a distrofia facioescapuloumeral, exceto pelo não envolvimento dos músculos faciais
– Fraqueza começa pela cintura pélvica ou escapular
– Progressão geralmente lenta com contraturas que surgem 20 anos após o início da doença
– Distribuição da fraqueza similar a Duchenne e Becker
Formas
– Tipo cintura pélvica: mais comum
– – Fraqueza dos extensores e abdutores aumento da lordose lombar, anormalidades da marcha e instabilidade dos quadris
– Tipo escapuloumeral: mais rara
– – CPK menos alta
– – Distrofina presente e normal
Tratamento: similar a Duchenne e Becker
– Geralmente óbito ocorre antes dos 40 anos
Distrofia infantil fascioescapuloumeral
– Forma grave da distrofia fascioescapuloumeral
– Diplegia facial notada na infância – Perda auditiva sensitivoneural aos 5 anos
– Restrição à cadeira de rodas na 2ª década de vida
Atrofia espinal muscular
Ataxia de Friedreich
– doença degenerativa espinocerebelar
– alta incidência de escoliose
– autossômica recessiva
– início entre 7 e 15 anos
– ♂ = ♀
Quadro clínico
– Tríade: arreflexia de joelhos e tornozelos, ataxia, sinal de Babinsky
Critérios de Geoffroy modificado por Harding
– Sintomas primários:
– – Sintomas primários com início < 25 anos
– – Ataxia progressiva dos membros e da marcha
– – Tendão aquileu e patelar abolido – Babinsky
– – Disartria
– – – redução da velocidade de condução dos nervos dos membros superiores
– Sintomas secundários:
– – Escoliose, fraqueza piramidal dos membros inferiores, ausência de reflexos nos membros inferiores, perda da sensibilidade vibratória e posicional dos membros inferiores, alterações ao ECG
– – Fraqueza muscular: simétrica, com início proximal, mais grave nos membros inferiores
Tratamento ortopédico: para pé cavovaro, deformidades da coluna e espasmos musculares dolorosos
Miotonia
– Grupo de doenças com inabilidade de relaxamento da musculatura esquética em relaxar após contração
– Demonstrado pela lentidão no relaxamento da mão fechada
– Mais comuns: distrofia miotônica, distrofia miotônica congênita e miotonia congênita
– Todas são raras e com herança autossômica dominante
Distrofia miotônica
– miotonia simétrica, fraqueza muscular progressiva, atrofia gonadal, cataratas, calvice frontal, doença cardíaca e demência
– começa com acometimento distal
– miotonia começa a desaparecer com a progressão da fraqueza muscular
– início no final da adolescência
– progressão proximal
– ENMG: padrão de “dive-bomber”
Distrofia miotônica congênita
– Ocorre em crianças com mães com forma frusta ou leve
– Problemas ortopédicos: luxação congênita dos quadris, pés tortos, contraturas articulares
Miotonia congênita
– Geralmente presente ao nascimento mas aparente aos 10 anos
– Aparência herculeana
Miopatias congênitas
– Crianças flácidas ao nascimento
– Central core disease
– Não progressiva, com atraso do DNPM
– Distribuição da fraqueza igual ao Duchenne
Miopatia nemalina
– Geralmente tem início da infância com hipotonia que afeta todos os músculos esqueléticos
– Alterações esqueléticas lembram arachnodactilia
– Contraturas não são comuns
– Maiores problemas são escoliose e lordose lombar
Miopatia miotubular ou centronuclear
– Biópsias com miotubos persistentes que seriam normais na vida fetal
– Disproporção congênita de tipo de fibra
– Fibras do tipo I de tamanho reduzido com fibras do tipo II grandes
– Grau de fraqueza é variável
Miopatia metabólica
Neuropatias sensitivomotoras hereditárias
Classificação
– Tipo I, II, III são encontradas predominantemente na faixa etária pediátrica
Tipo I: atrofia fibular, doença de Charcot-Marie-Tooth (forma hipertrófica), síndrome de Roussy-Levy
– Autossômica dominante, desmielinizante
– Redução da condução nervosa – Fraqueza de fibulares
– Ausência de reflexos profundos
Tipo II: forma neuronal de Charcot-Marie-Tooth com perda axonal progressiva
– Reflexos normais com tempo de condução levemente anormal – Herança variável
– Tem quadro clínico similar ao tipo I mas com instalação mais tardia e sintomas mais leves
Tipo III: Dejerine-Sottas
– Início na infância com alterações mais graves do que nos tipos I e II
– desmielinizante
– Diagnóstico: exame físico + ENMG + teste genético
Tratamento
– Distúrbios de marcha
– Deformidades dos pés: cavovaro
– displasia dos quadris
– deformidade espinal
– disfunção dos membros superiores
Paralisia Cerebral
Mielomeningocele
Poliomielite
Fase aguda: infecção viral no corno anterior da medula e núcleos motores do tronco cerebral
– 1% desenvolvem forma paralítica – Febre, mal estado geral e encefalopatia paralítica
– Fase aguda termina se 48 horas afebril e ausência de envolvimento muscular progressivo
– Dura 7-10 dias
– Fase de convalescença: por 2 anos após a fase aguda em que há melhora espontânea da paralisia muscular
– Prevenção de deformidade – Fazer fisioterapia para músculos com força entre 30-80%
– Músculos com < 30% da força em 3 meses são considerados permanentemente paralisados
Fase crônica: começa após 2 anos
Tratamento
– Restauração de equilíbrio muscular e correção de deformidades
– Contraturas de partes moles
– – Procedimento de Yount: liberação da banda iliotibial distal
– – Ober: se contratura em flexão do quadril estiver presente e associada a flexo do joelho
– Transferências tendíneas: músculo deve ter força grau 4 antes da transferência
– Na transferência, músculos perdem 1 ponto de força
– Osteotomias
– Artrodese
Complicações:
– Deformidade mais comum do pé: pé cavo ou cavovaro
– Deformidade mais comum do joelho: valgo e recurvato
Síndrome pós-poliomielite (SPP)
Diagnóstico de exclusão
– Reativação do vírus da poliomielite pode ser confundido com esclerose amiotrófica lateral
– 5 critérios:
– – história prévia de poliomielite
– – recuperação parcial neurológica
– – período de estabilidade neurológica ≥ 15 anos
– – início ≥ 2 dos seguintes após período de estabilidade
– – fatiga não habitual, dor articular ou muscular, fraqueza nova em grupo muscular afetado ou não afetado, perda funcional, intolerância ao frio e atrofia nova
– sem outro diagnóstico para explicar os sintomas


