Complicações Precoces
Mortalidade
– 10 a 41%. A mortalidade dos pacientes submetidos a artroplastia por fratura do colo femoral é nitidamente mais alta do que nos pacientes submetidos a reconstrução eletiva.
Mortalidade: precoce (90 dias) 2,5x maior que tardia
– Causas: ICO, TVP
– Complicações pulmonares
– Atelectasia: causa mais comum de febre pós-operatória dentro de 24-48 horas
– Edema pulmonar: cardiogênico ou não cardiogênico (SARA) – Pneumonia
– TEP
– Cardíacas
– Problemas relacionados ao polimetilmetacrilato (PMMA)
– Hipotensão: de 33%-100% – Provavelmente pela embolização do conteúdo medular
* Lavagem do canal reduz o efeito da embolização
Fratura
– 4,5%. A fratura geralmente ocorre no momento da redução da prótese.
Intra-operatória:
Classificação de Mallory, Krause e Vollen:
– Tipo I: área do trocanter menor e calcar
– Tipo II: até 4 cm proximal a ponta da prótese (fraturas ocorrendo na parte da diáfise femoral protegida pela prótese intramedular)
– Tipo III: distal ao tipo II (fraturas distais à extremidade da prótese)
Conduta: tipo I e II: cerclagem; tipo III: prótese mais longa
Fratura peri-protética:
Classificação Vancouver – Duncan:
– Tipo A: Região trocantérica
– – Ag: trocanter maior
– – Al: trocanter menor
– Conduta: maioria pode ser tratada conservadoramente com repouso
– Tipo B: ao redor ou logo distal à haste
– B1: prótese estável
– – Redução aberta e fixação interna
– – Fixação com placa é a mais indicada
– B2: prótese instável -> Revisão com componente longo
– B3: estoque ósseo inadequado
– – Não pode ser tratada com redução aberta e fixação interna e nem com componente maior
– – Usar endoprótese ou enxerto de banco
– – Mais comuns e mais problemáticas
– Tipo C: bem abaixo da haste
– Fixada com técnica convencional
Instabilidade precoce
Quadril que desloca até 3 meses da cirurgia
– Geralmente resulta de frouxidão de partes moles antes da cicatrização da pseudocápsula
– Fatores que influenciam na instabilidade precoce:
– Via de acesso: posterior 2-3x > anterior
– Offset baixo
– Orientação da taça acetabular
Luxação
Pode ser causada por: demasiada anteversão ou retroversão da prótese; capsulectomia posterior; excessiva flexão ou rotação pós-operatórias com o quadril aduzido.
Fatores de risco:
– Avulsão ou não união do trocanter maior
– Cirurgia prévia no quadril
– Via posterior
– Impacto
– Tensão ruim das partes moles
– Abdutores fracos
– Mal posicionamento dos componentes
– Anteversão excessiva: luxação com rotação externa, abdução e extensão
– Retroversão excessiva: luxação com rotação interna, flexão e adução
– Vertical: com adução
– Horizontal: impacto com flexão -> luxação posterior
< 3 meses: maioria
– mal posicionamento do quadril antes do controle da força muscular e cicatrização
> 3 meses: maior risco de recorrência (44%)
– melhora da ADM com manifestação do impacto
Conduta
Se componentes em posição adequada:
– Redução incruenta + repouso com abdução, tração ou imobilização com gesso
– 15º abdução, prevenir flexão acima de 60º
– Imobilização deve durar de 6 semanas a 3 meses
Um ou 2 componentes mal posicionados e luxação recorrente -> cirurgia de revisão
– Mal posicionamento < 10º do acetábulo pode ser corrigido com polietileno com borda elevada
– Colo curto pode necessitar de troca da cabeça femoral
Sem mal posicionamento e sem impacto: considerar avanço do trocanter maior
– Se instabilidade associada a déficit neurológico: considerar troca por bipolar ou componente constrito
Infecção
Infecção: 2 a 20%. A infecção após uma substituição protética resulta em uma taxa de mortalidade extremamente alta.
Precoce ou fase I: ≤ 1 mês de cirurgia
– Aguda, secreção purulenta, eritema, calor e edema, febre
– Superficial: superficial à fáscia lata
– – Desbridamento + ATB
– Profunda
– – Desbridamento com luxação do quadril, troca do polietileno e manutenção dos componentes
– – Critérios para manutenção dos componentes:
– – – Infecção < 3-4 semanas
– – – Bactéria gram (+) sensíveis aos antibióticos e componente fixo
– Componente sem cimento: risco maior de mau resultado após limpeza
Lesão vascular
Intervenção imediata.
Lesão neurológica
Nervo ciático: mais lesado
– Geralmente por aumento de tamanho do membro (mais grave que lesão direta)
– Risco maior se aumento > 4 cm
Nervo femoral: geralmente por afastador
Complicações Tardias
Dor
A principal complicação tardia.
Pode estar presente sem alteração radiológica ou pode associar-se com afrouxamento ou com migração distal ou proximal da prótese.
Outras causas de dor: infecção e erosão da cartilagem acetabular.
Se os sinais e sintomas clínicos forem importantes e estiver presentes afrouxamento ou migração, pode estar indicada a revisão para artroplastia total de quadril. Antes da revisão, infecção deve ser afastada.
Ossificação heterotópica
25 a 40%.
Na maioria dos casos, a ossificação é mínima e não interfere na função do quadril.
No caso incomum no qual a movimentação do quadril é acentuadamente restrita, a excisão cirúrgica da ossificação pode ser considerada.
Calcificação heterotópica
– História prévia de calcificação heterotópica ↑ risco na cirurgia contra-lateral em até 90%
– Outros riscos: espondilite anquilosante, osteoartrose hipertrófica ou hiperostose idiopática difusa, antecedente de fratura de acetábulo, sexo masculino, idade avançada
– Fatores técnicos: via de acesso, osteotomia trocantérica, fratura femoral, tempo cirúrgico prolongado, anestesia, hematoma pós-operatório, luxação, infecção, método de fixação do componente
– Classificação de Brooker para ossificação heterotópica
– Grau I: ilhas isoladas de osso nas partes moles
– Grau II: exostose estende-se da pelve, fêmur, ou ambos, com separação de > 1 cm
– Grau III: exostoses separadas por < 1 cm
– Grau IV: anquilose do quadril
– Tratamento: se necessário, fazer ressecção
– Ressecção: deve ser indicada somente quando ossificação for madura (6-12 meses)
– Maturidade: RX, fosfatase alcalina
Fratura por estresse
Tratamento de acordo com o tipo de fratura.
Instabilidade tardia
Maioria das instabilidades são precoces
– Se luxação > 5 semanas: alto risco de recorrência
Soltura dos componentes da prótese
– A causa mais comum de soltura das próteses de quadril, precocemente é o erro de técnica
– A segunda causa de soltura precoce é a infecção
– A causa de soltura tardia mais comum é o desgaste com produção de debris
Soltura femoral
Sinais sugestivos ou diagnósticos:
– Fratura da haste
– Mudança da posição do componente
– Fratura do cimento (geralmente próximo à ponta)
– Áreas de rarefação ou fragmentação do cimento
– Radioluscência entre o manto de cimento e o osso
– Radioluscência entre o 1/3 supero medial da haste e o manto de cimento
– Migração do manto e da haste ou migração da haste no cimento
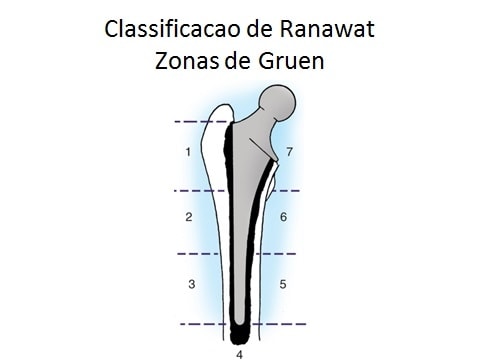
Zonas de Gruen:
Avaliar a estabilidade do componente femoral
– Zona I: 1/3 proximal lateral
– Zona II: 1/3 médio lateral
– Zona III: 1/3 distal lateral
– Zona IV: distal à haste
– Zona V: 1/3 distal medial
– Zona VI: 1/3 médio lateral
– Zona VII: 1/3 proximal
Mecanismos de Gruen de soltura nas cimentadas:
– Modo I: Pistonagem
– – Ia: descida da haste no manto de cimento
– – – Linha radioluscente entre a haste e o cimento na porção supero medial
– – Ib: descida do cimento e manto no fêmur
– – – Zona radioluscente em todo o manto de cimento
– – – Geralmente halo de esclerose no fêmur, ao redor há haste
– Modo II: Pivot medial da haste
– – Migração proximal medial e na ponta distal, lateral
– – Resulta de suporte superomedial e inferomedial do cimento inadequado
– – Pode causar uma fratura do cimento na ½ da haste ou do osso esclerótico na ponta da haste
– Modo III: Pivot no calcar
– – Falta de suporte na ponta distal da haste
– – Porção proximal apóia no calcar e o movimento da haste na porção distal leva a esclerose lateral e medial
– Modo IV: entortamento cantilever
– – Causado pela perda proximal de suporte da haste enquanto a porção distal está fixa
– – Ocorre deformação proximal da haste com linhas de radioluscência e fadiga
Componentes femorais cimentados
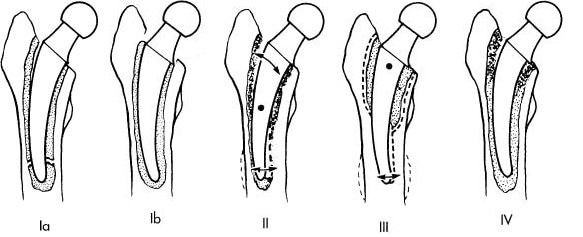
Classificação de Engh, Bobyn
– Tipo I: crescimento ósseo
– – Sem migração, sem formação de linha rádio opaca ao redor da haste
– – Maior parte da interface osso-implante parece estável
– – Pode ter hipertrofia cortical na ponta da haste (spot welds)
– Tipo II: fixação fibrosa estável
– – Sem migração mas com linha rádio opaca extensa ao redor da haste separadas em 1 mm
– – Sem spot welds
– Tipo III: instável
– – Sinais de migração progressiva no canal
– – Parcialmente envolvido por linhas rádio opacas divergentes
Soltura acetabular
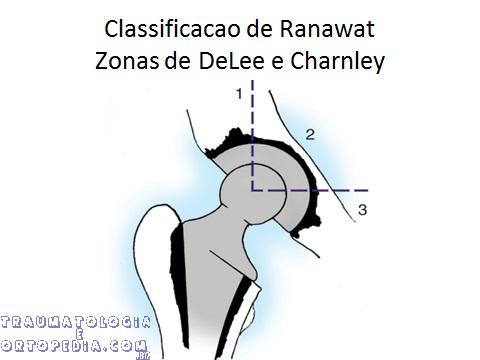
Diferente do fêmur, soltura raramente ocorre na interface cimento-componente
Geralmente é biológica
Sinais radiológicos de soltura nas cimentadas:
– Absorção óssea ao redor de parte ou de todo o manto de cimento e aumento da largura da área de absorção
– Especialmente significante se > 2 mm e progressiva > 6 meses PO
– Migração superior ou medial e protrusão do manto de cimento e taça na pelve
– Fratura medial do acetábulo
– Mudança no ângulo de inclinação
– Fratura da taça e cimento
– Radioluscência de até 2 cm de largura com ou sem linha fina densa, que pode se desenvolver em uma ou mais zonas de DeLee
Pseudoartrose do trocanter e migração
União fibrosa estável geralmente não tem sintomas associados
– Migração > 2 cm:
– – reduz braço de alavanca do mecanismo abdutor
– – 50% Trendelenburg (+)
– – 17,6%: luxação
– Tratamento cirúrgico: dor ou perda grave do mecanismo abdutor


