Definição
Fratura (fx) por fadiga: carga anormal sobre osso normal
Fx por insuficiência: carga normal sobre osso enfraquecido
Reação de estresse: remodelação fisiológica até fx por estresse
Diagnóstico precoce por cintilografia
– 90% do osso é fibra colágena (ossos e ligamentos – tipo I), 8% cristais de hidroxiapatita
– colágeno resiste bem a tensão, e cristais a compressão
– osso sofre remodelação de acordo com as forças que é submetido
– homeostase óssea relaciona-se a frequência e intensidade da carga aplicada, e a fatores atléticos e hormonais.
Propriedades pisoelétricas
– Osteoclástica em locais de tensão (eletropositividade)
– Osteoblástica em locais de compressão (eletronegatividade)
FX por estresse: diferenciam-se das traumáticas por resultarem de carregamento cíclico e repetitivo. Decorrente do aumento dos ciclos, aumento da intensidade ou diminuição da área aplicada. Músculos protegem. O músculo absorve o choque. A fatigabilidade muscular por sobrecarga propicia fx por estresse, já que nesse caso, todas as forças serão transmitidas diretamente ao osso.
Epidemiologia
– Mais comum em mulheres
– Mais comum em adolescentes e adultos jovens
– Menos frequente em crianças (pula-pula)
População militar: condicionamento intenso por poucos dias
MILITARES
1. 61% tibia
2. 26 femur
3. 9,3 metatarso
4. 1,94 tarso
5. 1,58 patela
Corredores = 69% das fx por estresse
CORREDORES:
1. tíbia 34
2. fíbula dist 24
3. diáfise 2º e 3º meta 18
4. colo e diáfise fêmur: 14%
CORREDORES DE VELOCIDADE
Mais fx no início e fim de temporada
Risco de 4-12m:1h
Incidência geral: 2-5%
Mais em brancos
Atletas mulheres: 28-66%
Fatores de risco
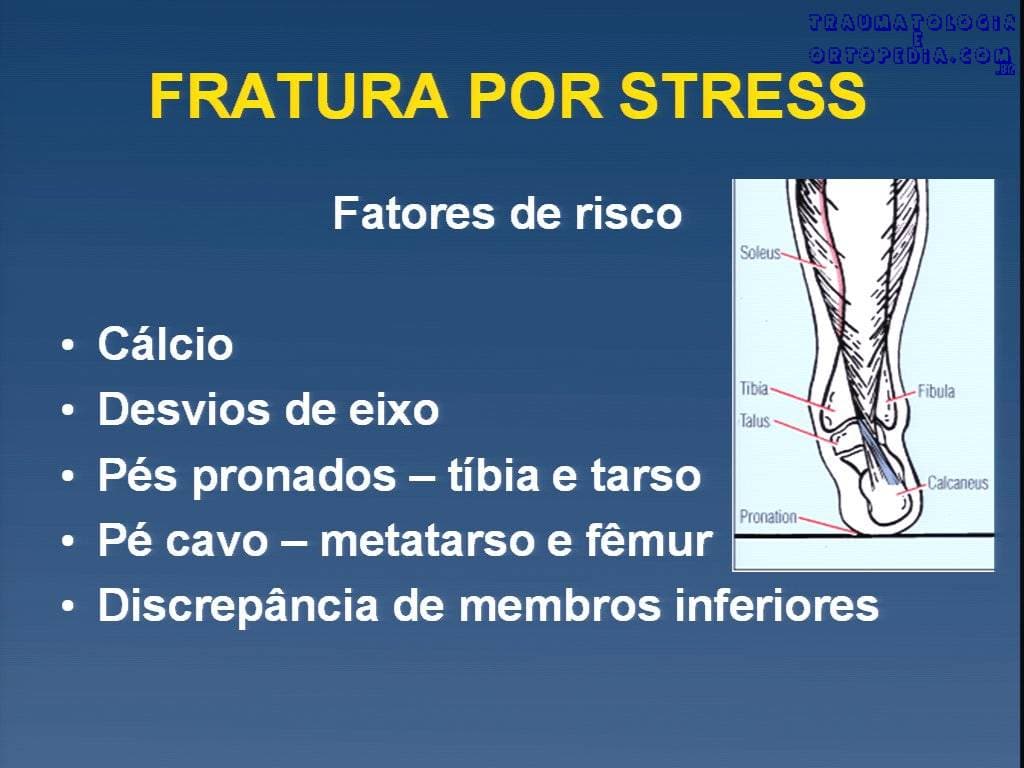
Biomecânicos ou ambientais:
1. idade
2. sexo
3. raca
4. nível de atividade
5. nível de condicionamento físico
6. distúrbios hormonais (hipoestrogenismo)
7. desequilíbrios alimentares
8. características biomecânicas
a. assimetria de membros
b. anteversao femoral aumentada
c. diminuição da largura da tíbia
d. valgismo excessivo dos joelhos
e. pronação dos pés
– Tamanho ósseo menor
– Condicionamento físico de base ruim
– Maguinitude do treinamento e freqüência
– Dorsiflexão limitada do tornozelo
– Aumento de rotação externa do quadril
– Amenorréia
– Densidade óssea baixa: significativo somente para mulheres atletas
– – Não serve para rastreamento
Esportes de risco para fraturas por estresse
- Esportes de ultra resistência (ultramaratona, ironman): por melhor preparado que esteja o atleta, o desgaste proporcionado por estas atividades é excessivo e sempre colocará o praticante em risco para fraturas por estresse;
- Esportes que enfatizam o corpo magro, como o ballet, ginástica rítmica, ginástica artística, nado sincronizado e a patinação artística. Nestes esportes, o déficit energético é comum e pode provocar a fratura por estresse;
- Esportes com categorias de peso, como o remo, a canoagem e muitos esportes de combate, novamente pelo risco de deficiência energética.
Tríade da mulher atleta
1. Distúrbios dietéticos
2. amenorréia (por hipoestrogenismo), geralmente de causa hipotalâmica, por falta de secreção de GnRH
3. osteoporose (conseqüência mais grave: perda óssea, menor mineralização e maior chance de fx por estresse)
Mulher tem chance 3,8 a 12 vezes maior de fx por estresse que o homem.
Atletas tem 66% de amenorreia, contra 2-5% da população geral
Distúrbios alimentares em 15-66%
Brancas tem mais chance de osteoporose
Efeitos da amenorreia:
– Perda óssea prematura
– Pobre mineralizacao
– Maior chance de fx por stress
Etiologia
2 teorias:
1. musculatura enfraquecida reduz absorção do choque, permite a redistribuição de forças para o osso, aumentando o estresse em pontos focais do osso. Isso explica o grande número de fx por estresse nos mmii.
2. tração muscular através do osso é suficiente para gerar forças repetitivas suficientes para gerar fx por estresse.
Modificações súbitas nas características do condicionamento pode ser causa, assim como local inadequado de treinamento.
Fisiopatologia
Enquanto o osso esta remodelando, inicialmente a taxa osteoclástica é maior que a blástica, podendo ocorrer a fx por estresse
Quadro clínico
– Dor insidiosa e progressivamente limitante
– Dor inicialmente leve e presente durante a atividade
– Dor relacionada a carga
– Modificações no treinamento
– – Associado a troca de treino, de calçado, de volume ou intensidade ou técnica
– – Sintomas surgem após 4-5 semanas depois de mudanças no treinamento
Exame físico:
– Dor à palpação do local
– Pode ter edema
– Dor à percussão
– Localização anatômica típica
Diagnóstico
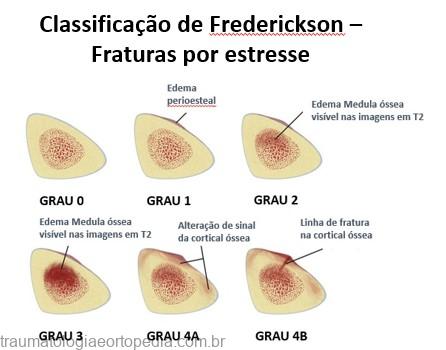
Rx + grau 4 (fratura de estresse)
RM Stir – = para a busca
RM Stir + -> T2 – = grau 1 (reação de estresse)
. ———– T2 + -> T1 – = grau 2
. ———– T1 + = grau 3
Cintilografia:
– capitação 2 fases = síndrome do estresse tibial medial
– capitação 3 fases = fratura de estresse
__________________________
Não necessita de exame de imagem se história é típica.
RX: sensibilidade baixa com especificidade alta
– Alterações raramente aparecem < 2-3 semanas após sintomas
– Geralmente não aparecem até 3 meses dos sintomas
– Alterações:
– – Formação de osso periosteal
– – Calo endosteal
– – Padrão horizontal ou oblíquo de esclerose
– – Traço de fratura com área de espessamento cortical
Cintilografia: se RX inconclusivo
– 3 fases: teste mais sensível (quase 100%)
– – Imediata: avalia perfusão óssa
– – 2-5 minutos: avalia hiperemia regional
– – 2-4 horas: acúmulo ósseo
– Diagnóstico
– – Periostite: (+) somente na última fase
– – Fratura por estresse: (+) em todas as fases
– Na cicatrização: normalização da fase inicial para a última
– Captação pode persistir por até 1 ano – não é bom para acompanhamento
– Diferencial: osteoma osteóide, tumores ósseos, osteomielite, infarto ósseo
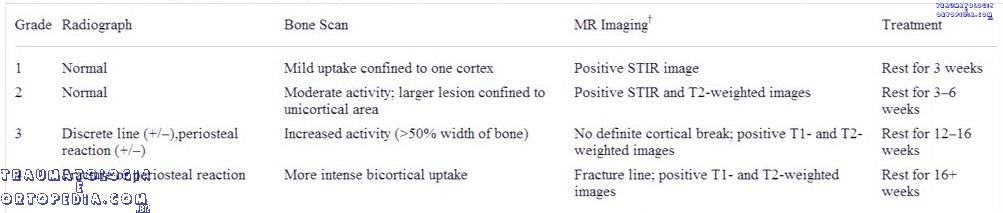
| Grau | Cintilografia | RM |
| 1 | Área pequena Mau defiinida | Edema periostal leve a moderado em T2 com supressão de gordura Sinal medular normal |
| 2 | Atividade moderada Melhor definida | Edema periostal moderado a grave Edema medular em T2 com supressão de gordura |
| 3 | ↑ de atividade Cortical-medular larga | Edema periostal moderado a grave em T2 com supressão Edema medular em T1 e T2 com supressão |
| 4 | ↑ intenso transcortical | Linha de fratura visível |
– RM: pode fazer o diferencial da cintilografia (+), se dúvida
– Melhor visto no T2 com supressão de gordura
– Mais específica do que a cintilografia
TC: bom para decisão de tratamento em ossos como navicular
– Fratura sacral e da pars pode ser bem avaliada por TC
Locais de fraturas

1. MMSS
a. Mais frequente no úmero e ulna
i. Úmero: principalmente em atletas de arremesso
ii. > 30 anos, inativos por longo período
iii. afastamento por 3 semanas e fortalecimento do bíceps e tríceps
b. ulna: rara, mais frequente na pratica de boliche
2. MMII
a. Tíbia 50%
i. Local mais frequente
ii. Local variável com modalidade
1. corredores: distal
2. salto: terço proximal
3. bailarinos: médio
iii. dd: sd compartimental crônica, sd stress medial tibial
iv. tratamento:
1. conservador
2. cirúrgico: raro, só se refratário ao tratamento
b. Ossos do tarso 25%
c. Metatarsos 8,8%
d. Colo do femur
i. Cortical superior:
1. tratamento cirúrgico (pinagem in situ)
ii. Cortical inferior: maioria
1. tratamento conservador
2. retorno as atividades em 10 semanas
e. Diáfise femoral: (5% do total das fx stress no colo do fêmur)
i. Tratamento é a proteção de descarga
ii. Consolidação em 12 semanas
iii. Him: se fx recorrente
Classificação das fraturas por estresse
As fraturas por estresse são classificadas em dois grupos:
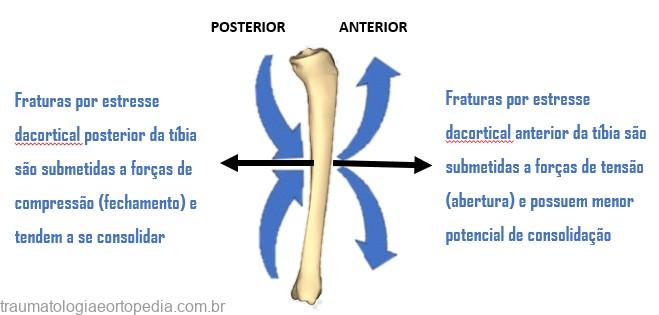
- Fraturas de baixo risco: são aquelas que se localizam em áreas de compressão do osso. Entre elas temos: fêmur proximal (cortical ínfero-medial), diáfise da tíbia (cortical posterior), tíbia proximal, fíbula, 2o ao 4o metatarso, membros superiores e costelas;
- Fraturas de alto risco: ocorrem em áreas de tensão do osso, ou seja, áreas que, ao invés de se fecharem e serem comprimidas, tendem a se abrir. Incluem-se neste grupo: fêmur proximal (cortical súpero-lateral), diáfise da tíbia (cortical anterior), maléolo medial, navicular, e 5º metatarso.
Tratamento
A primeira e mais importante medida é o afastamento das atividades de impacto que sobrecarreguem o local acometido. Atletas que insistem em treinar apesar da dor apresentam risco de desenvolver fraturas completas do osso.Um exemplo disso são os atletas profissionais que, durante uma competição esportiva, fraturam um osso a partir de um trauma relativamente leve. Provavelmente, eles já estavam com alguma fratura por estresse e, apesar da dor, continuavam treinando.O tratamento específico depende de qual o osso acometido:
- Fraturas de baixo risco são de tratamento não cirúrgico, com afastamento das atividades de impacto. Dependendo da intensidade da dor, pode-se utilizar muletas e imobilizadores por curto período, seguidos de exercícios sem impacto para fortalecimento, assim que a dor permitir;
- Fraturas de alto risco, nos graus III e IV da classificação de Fredericson, exigem o uso de muletas e imobilizadores por período mais prolongado. A necessidade de cirurgia deve ser avaliada caso a caso.
Princípios:
– 1ª fase: Repouso modificado para permitir remodelamento
– – Eliminação do estresse – nos atletas, treinamento alternativo
– 2ª fase: quando houver melhora significativa da dor ou ausência
– – Membros inferiores: geralmente 2 semanas após ficar sem dor para caminhar
– – Condicionamento aeróbico com repouso e treinamento cruzado
CLEMENT: 2 FASES DO TREINAMENTO
1. repouso modificado
a. controle da dor (medicação)
b. fisioterapia analgésica
c. descarga de peso permitida na vida diária
d. alongamentos
e. manutenção da condição aeróbica (pedalar, nadar)
2. após 10-15 dias assintomático
a. fase um mais:
b. correção de fatores biomecânicos
c. regulação do ciclo menstrual
d. correção de distúrbios nutricionais (ca) e metabólicos
e. retorno gradual ao esporte
f. geralmente não usa imobilizações
O tratamento não cirúrgico da fratura por estresse pode ser separado em três fases:
Fase I
O tratamento de Fase I envolve o controle da dor por meio de gelo e fisioterapia. Se o paciente estiver desconfortável mesmo para caminhadas, o uso de muletas deverá ser indicado. O repouso da perna por meio do uso de muletas é a forma mais rápida de mudar o desequilíbrio entre a reabsorção e a remodelação óssea, que no fundo é o que levará à cura da fratura por estresse.Atividades sem impacto, como natação ou bicicleta, serão permitidos desde que não desencadeiem a dor. Exercícios para o tronco ou membros superiores também estão liberados. A caminhada sem o auxílio de muletas será permitida assim que o paciente for capaz de fazê-lo sem piora na dor. Neste momento, poderá progredir para a fase II do tratamento.
Fase II
Na Fase II, inicia-se a reabilitação muscular específica para o esporte do paciente. Vale lembrar que fraquezas e desequilíbrios musculares estão diretamente relacionados com o desenvolvimento das fraturas por estresse, e estas deficiências, quando presentes, deverão ser abordadas nesta etapa do tratamento. A manutenção da resistência aeróbia também deverá ser abordada.
Fase III
A terceira e última fase consiste na retomada gradual da atividade esportiva específica. Isso deve ser feito inicialmente em dias alternados. A avaliação de potenciais erros de treinamento devem ser exaustivamente avaliados, para não repetir esses erros no retorno. Além do tratamento específico da fratura, conforme explicado acima, a avaliação do estado nutricional e eventuais correções são fundamentais, já que sem isso o osso não terá como se refazer de uma maneira eficaz.
Tratamento por região
Pelve
– Ramo púbico: não é raro em corredoras
– Dor na região inguinal que piora no apoio unipodálico
– Tratamento: modificação no treino
Fratura sacral: predomina na corredora de longa distância
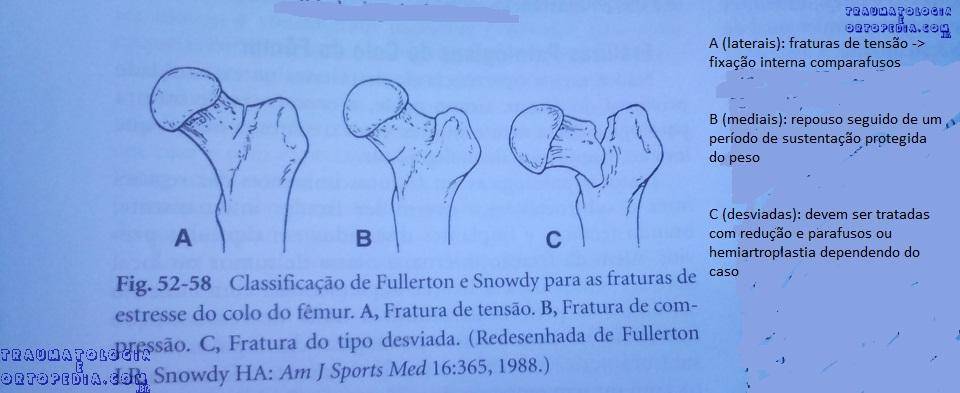
Colo femoral
– Fratura no lado de compressão: lesão do colo inferior ou medial
– Mais jovens
– Fratura no lado tensão: superior
– Mais velhos – Maior risco de falhar e desviar
– Quadro clínico: dor na virílha ou coxa anterior
– – Piora à rotação do quadril
– RM é melhor do que cintilografia nesta região
– – Estágio 1 ou 2 (sem fissura cortical): protocolo de repouso modificado
– – Estágio 3 na face de compressão: fissura cortical sem desvio
– – – Podem ser tratadas conservadoramente
– – Estágio 3 na face de tensão: pode ser tratado conservadoramente
– – – Muitos autores recomendam a fixação pelo risco de desvio
– – Estágio 4: alargamento da fissura cortical ou desvio da fratura completa
– – – Tratamento cirúrgico
– – – Doente jovem com fratura desviada: tratamento na urgência
Diáfise femoral: geralmente medial ou posteromedial
– São estáveis e melhoram com tratamento não operatório
Diáfise da tibia: mais comum
– Local de acometimento mais comum: cortical de compressão posteromedial
– Geralmente no 1/3 proximal ou distal
– Fratura anterior do 1/3 médio: rara, geralmente associada a salto
– Palpação do espessamento cortical se crônico
– Frequentemente progridem para pseudoartrose ou fratura completa
– Diferencial:
– – inflamação da origem do tibial posterior ou solear
– – inflamação da inserção da fáscia na região posteromedial (canelite ou síndrome do estresse medial da tíbia)
– Tratamento: geralmente responde bem a medidas não operatórias
– – Inicialmente repouso com muletas ou imobilização
– – Nos casos crônicos: tratamento não operatório tem menor chance de sucesso
– – Pode-se indicar perfuração no local da pseudoartrose
– – Haste intra-medular para casos refratários
– – Alguns: tratamento de escolha para pseudoartrose da cortical anterior
Maléolo medial
– Fratura típica com orientação vertical que origina da junção entre o maléolo e o pilão
– Grau 1 e 2: órtese e retirada do impacto com retorno à função em 6-8 semanas
– Grau 3 e 4: tratamento conservador apropriado mas pode necessitar de 4-5 meses
– Lesão crônica: pode necessitar de cirurgia: perfuração + fixação com parafuso
– Atleta de elite: fixar com parafuso
Navicular
– Dor vaga medial do arco do pé com dor à palpação do navicular
– Fratura ocorre no plano sagital, no 1/3 central
– Tratamento conservador por 6 semanas
– Fixação se não consolidar
Metatarsos
– Comum em corredores e no ballet
– Mais comum: colo do 2º
– Dor gradual e progressiva no antepé com dor à palpação
– Tratamento com mudança de atividade
Diáfise proximal do 5º MTT: comum em jogadores de basquete
– Cicatrização lenta e com alta taxa de recorrência
– Local: porção 1,5 proximal da diáfise
– Tratamento
– – Fratura aguda com 2-3 semanas de duração
– – Sem esclerose medular com ausência ou pouca atrofia cortical
– – Tratamento conservador por 6-8 semanas com gesso sem carga
– – Carga no gesso: associado a refratura e pseudoartrose
– – Atletas: tratamento cirúrgico com enxerto + fixação
– Sintomas crônicos ou recorrentes
– – Alterações sugestivas de retardo de consolidação ou pseudoartrose
– – Retardo de consolidação: fratura pela cortical medial e lateral com alguma esclerose medular
– – Pode consolidar com imobilização gessada sem carga
– – Recuperação pode durar 6 meses
– – Considerar tratamento cirúrgico para encurtar tempo de tratamento
– – Pseudoartrose: linha de fratura muito larga com formação óssea periostal e esclerose medular completa
Patela: raro
– Geralmente transversa e melhora com imobilização em extensão por 4 semanas
Fíbula: geralmente 1 a 2 polegadas da linha do tornozelo
– Muito menos comum do que as de tíbia
– Geralmente responde a tratamento não operatório
– modificação do perfil de atividade
– gesso curto, sem carga com aumento progressivo de atividade
Calcâneo: tratamento conservador é eficaz em quase todos os casos
Úmero
– Jogadores de baseball, tênis, levantamento de peso
– Tratamento com repouso modificado
Autor: Dr. Márcio Silveira – ortopedista especialista em joelho