– mais comum no sexo masculino, 8 – 15 anos
– 25 – 40% das fraturas fisárias
– 60% ocorre no esporte
– O tipo mais comum é a Salter-Harris (SH) II.
Anatomia
- Articulação do tipo gínglimo
- O ligamento tibiofibular anterior inferior tem papel importante nas fraturas do tornozelo
- O centro de ossificação da tíbia distal surge entre os 6 e 24 meses de vida
- A fise fecha ao redor dos 15 a 17 anos no sentido de medial para lateral e de posterior para anterior, portanto a parte anterolateral é a ultima a se fundir na tíbia distal
Fechamento assimétrico da fise
- importante para fraturas de Tillaux e triplanar
- 1º porção média -> 2º porção medial -> 3º porção lateral
- 25-38% de todas as lesões fisárias; 3º (1º: falanges; 2º rádio distal)
- lesão fisária da tíbia: 8-15 anos
- lesão fisária da fíbula: 8-14 anos
- lesão ligamentar é rara pois é mais resistente do que a fise
- após 15-16 anos: padrão de adulto
- deformidades relacionanadas ao crescimento mais comuns com SH-III e SH-IV
Regras de Ottawa para solicitar Rx
• dor nas proximidades do maléolo
• incapacidade de apoiar o peso na perna
• sensibilidade à palpação do maléolo
– Incidências: AP, P, AP verdadeira (para a fíbula não ocultar a fratura de Tillaux)
– Para fratura – avulsão lateral: 45º flexão plantar + elevação da borda medial em 15º
– Ligamento calcâneo fibular: pé a 45º rodado interno
– Rx sob estresse para lesão ligamentar (rara)
Avaliação clínica
– dor, deformidade, incapacidade funcional, equimose e edema
– instabilidade ligamentar pode estar presente
– fragmento de Tillaux: fragmento ósseo da tíbia lateral que é avulsionado durante a lesão
Avaliação radiológica
RX
– AP + P + mortisse
– Sobreposição tibiofibular
– Aparece no AP com 5 anos para ambos os sexos
– Aparece no mortisse com 10 anos para ♀ e 16 anos para ♂
– Espaço claro tibiofibular: de 2-8 mm (23% tem espaço > 6 mm – considerado anormal em adultos)
TC é útil para avaliação de fraturas intra-articulares como Tillaux ou fratura triplanar
RM pode ser importantes nas lesões osteocondrais, ligamentares e nos casos de fechamento precoce da fise
Linhas de Park-Harris: aparecem de 6-12 semanas após a fratura
– Se não forem paralelas ou apresentarem defeitos, indicam lesão fisária
Classificação de Dias e Tachdjan
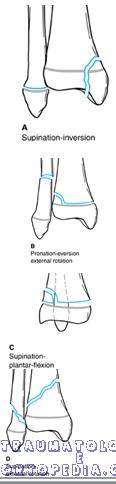
1- Supinação – inversão (mais comum)
– Grau I: separação da epífise distal da fíbula (SH I ou II)
– Grau II: fratura tíbia: SH III ou IV
2- Supinação – flexão plantar
– deslocamento da epífise tibial para posterior
– não há fratura da fíbula
– difícil ver no Rx AP
3- Supinação – RE
– grau I: SH II da tíbia distal (Thurstand Holland medial e posterior), com linha de fratura estendendo para proximal e medial.
– grau II: fratura em espiral da fíbula de medial para póstero-superior
4- Pronação – RE – Eversão
– fratura tíbia SHI ou II: deslocado lateral e Thurston lateral
– fratura transversa da fíbula
– fratura Tillaux e fratura da porção ântero-lateral da extremidade distal da tíbia – Salter III. A porção não envolvida na fratura sofre fechamento.
– fratura triplanar: fratura Salter IV, que no AP se assemelha ao SH III e no posterior Salter II
• Lesão anatômica: Classificação de SALTER HARRIS
Tratamento conservador
Fratura da tíbia distal
– SH tipo I: qualquer um dos 4 mecanismos
– Sem desvio: gesso longo 3 a 4 semanas, após bota com salto 3 semanas
– – Para fratura deslocada, seguir por 2 anos ou até aparecimento da linha de Park-Harris
– SH tipo II: qualquer um dos mecanismos. É o mais comum
• Sem desvio: gesso longo 3 a 4 semanas e salto 3 a 4 semanas
• Com desvio: não tentar insistentemente a redução, pois pode ocorrer remodelação com o crescimento
– Desvio aceitável: desconhecido
– Até 2 anos para o fechamento da fise
– 15º de angulação plantar para fraturas desviadas posteriormente
– 10º de valgo para fratura desviada lateralmente
– 0º de varo para fratura desviada medialmente
– Alargamento fisário < 3 mm
– < 2 anos para o fechamento da fise: < 5º de desvio
– Tenta-se redução fechada seguida pela redução aberta se necessário
– Fixação com parafusos percutâneos se o Thurston-Holland permitir
– Se fragmento pequeno: fixação com fio de Kirschner liso através da fise
– Se fratura não vista de 7-10 dias após a lesão: provavelmente deve-se deixar o desvio residual
– SH III e IV: são causadas pela supinação-inversão
– Sem desvio (< 1mm): pode ser tratado conservadoramente – Confirmar com TC
• Minimamente deslocada: TC, se não deslocada = gesso longo + acompanhamento com Rx semanal por 2 semanas (confirma redução com gesso na TC)
• Deslocada: redução fechada quando pouco deslocada = gesso ou FK após redução; se bastante deslocada: RAFi (não transfixar a fise ou a articulação, parafusos deve ser paralelos à fise e inseridos no interior da epífise)
• Se maior que 7 dias deslocamento: aceita desvio de 2mm
– Com desvio: redução anatômica
– Redução fechada pode ser tentada mas com ↑ risco de falha
– Tentada se desvio de 2 mm com eversão do pé e pressão sobre o fragmento
– Se obtida: gesso ou fixação percutânea com fios de Kirschner + gesso
– Redução aberta
– – Incisão limitada e fixação com parafuso canulados
– – Síntese deve passar entre a articulação e a epífise
– – Outras opções: síntese com FK liso, parafuso cortical e esponjoso de pequenos fragmentos, canulado 4 mm
– – Após a redução, a fratura SH I e II da fíbula geralmente reduz e fica estável
– – Fratura crônica: deve ser reduzida se desvio > 2 mm
– SH V: mecanismo de Trauma -> forte compressão axial; o diagnóstico é feito vários meses após o trauma, por parada de crescimento.
Fratura de maléolo lateral
– SH I ou II
– Minimamente desviada: redução fechada e gesso para andar por 4-6 semanas
– Desvio aceito: 50% de translação
– SH III e IV: geralmente reduz e fica estável com a redução da fratura do maléolo tibial
– Se instável: fixação com fio liso intramedular ou oblíquo
– Fratura avulsão do maléolo lateral:
– Por inversão – Pode não consolidar com gesso
– Em geral ficam com dor, sem instabilidade -> excisão da não união
– se instabilidade: reconstrução do complexo ligamentar lateral
Fratura de maléolo medial
– SH I e II: redução fechada é o tratamento de escolha
– pode ser necessário abrir por interposição de partes moles
– se < 10 anos, alguma angulação é aceitável pela remodelação
– se redução aberta, pode-se usar parafuso transmetafisário de compressão ou FK paralelo e proximal à fise
– gesso longo por 3 semanas seguido de curto por 3 semanas
– SH III ou IV: redução anatômica é necessária
– desvio intra-articular > 2 mm é inaceitável
– redução aberta e fixação interna
– via anteromedial com parafusos esponjosos paralelamente abaixo e acima da fise
– imobilização pós-operatória com gesso curto por 6 semanas
Desvios aceitos em crianças
Com + de 2 anos de crescimento restante:
– 15º de inclinação plantar (para deslocamento posterior)
– 10º valgo
– 0º varo
Crianças com menos de 2 anos de crescimento restante: até 5º
Tratamento cirúrgico
Salter II
Para fraturas instáveis ou graves lesões de partes moles: usa FK, parafuso pequenos fragmentos ou canulados de 4 mm
– Se o desvio não for corrigido com o crescimento faz-se osteotomia corretiva
– Salter II raramente é cirúrgico: se é, interposição de tecidos moles: faz-se via ântero-medial e fixa
– Salter III e IV: incisão medial 4cm proximal ao maléolo (em bastão de hóquei)
– Pós-operatório: gesso longo por 3 semanas sem carga + bota com salto 3 semanas
– Se fratura isolada da fíbula: gesso 4 a 6 semanas com salto
– Adolescente = adulto
– Aceita até 50% de desvio
Tillaux Juvenil
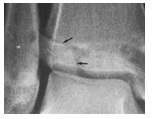
– Mecanismo de Trauma (MT): RE
– É uma fratura do tipo III de Salter-Harris, que acomete a porção ântero-lateral da tíbia distal e ocorre por avulsão pelo ligamento tibiofibular anterior inferior desta porção ainda aberta, mediante a rotação externa do pé (fecha central, depois medial e por último lateral)
– QC: edema leve e sensibilidade na interlinha
– Até 2 mm = gesso longo, com joelho até 30º + pé em RI
– Se desvio: RAFi com canulado (4 mm), por abordagem ântero-lateral (isolar o nervo fibular superficial)
– não há preocupação com o crescimento.
Fratura Triplanar
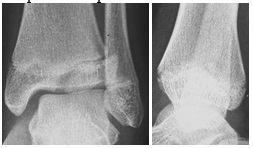
MT: RE
– É uma fratura que consiste de três fragmentos (MARMOR), sendo eles:
– – Quadrante Antero-lateral da epífise distal da tíbia
– – As porções medial e posterior da epífise, alem d eum componente metafisário posterior
– – Metáfise tibial
– – Tem o aspecto de uma fratura do tipo III no RX em AP e de uma fratura do tipo II no perfil (RX AP: SH III / RX P: SH II)
– ocorre no sexo masculino por volta dos 14 anos
– sexo feminino aos 12 anos
– não ocorre em > 16 anos
Tratamento:
• Fratura não-deslocada (até 2 mm): gesso , com joelho 30º – 40º + RI para fratura lateral e eversão para medial
• Fazer TC para verificar redução e Rx na 1ª semana
• Após 3-4 semana faz bota com salto por + 3 a 4 semanas
• Desviada: reduz sob escopia e fixa
• Desviada: RAFi: fratura lateral -> acesso ântero-lateral; fratura medial: acesso ântero-medial
• Fx 3 partes (SH II + SH III): RAFI
• Fx 2 partes (SH IV): redução fechada é possível normalmente
Complicações
– Pseudoartrose e retardo de consolidação são raros
– Fratura triplanar mal reduzida ou imobilizada em bota gessada desde o início, costumam a levar a consolidação viciosa
– Deformidade angular: pode ocorrer por fechamento prematuro da fise, especialmente após SH III ou IV
– Angulação anterior ou em flexão plantar ocorre após fratura tipo II e em supinação -> flexão plantar
– Valgo ocorre mais por SH II em RE
– Varo ocorre por alteração do crescimento, mais comum em lesão por supinação-inversão com fechamento da fise medial; fechamento da fise fibular por má redução ou interposição de partes moles
– Consolidação viciosa faz-se osteotomia supramaleolar
– Barra óssea após fratura SH III ou IV pode estar relacionada ao tratamento cirúrgico
– Rotacional
– redução inadequada de fratura triplanar
– deformidade extra-articular pode ser corrigida por osteotomia mas as intra-articulares não
– Discrepância de comprimento de MMII
– complica 10-30% dos casos, dependendo da idade dos pacientes
– 2-5 cm pode ser tratado por epifisiodese do lado oposto
– se esqueleto maduro: osteotomia
– Artrite pós-traumática pode ocorrer em fraturas articulares
– – redução inadequada da superfície articular de SH III e IV
– – 1 mm de deslocamento lateral do tálus diminui a área de contato tíbiotalar em 42%
– Pode ocorre raramente necrose avascular da epífise distal da tíbia.


