– Meninos 4-5:1 (pior prognóstico nas meninas)
– Mais comum com nível sócio-econômico menor
– 4-8 anos
– Atraso na idade óssea
– Bilateral de 10-12%
– Mais comum em orientais
– Alterações nos níveis de somatomedinas
– Relação genética mau definida
– Aumento do risco com o aumento no número de filhos e da idade dos pais
– Risco maior entre a 3ª – 6ª criança
É uma necrose avascular idiopática do núcleo de ossificação secundário do fêmur proximal. Autolimitada. De ântero-lateral para póstero medial.
Etiologia
Desconhecida
– Hipótese de alteração vascular na cabeça femoral
– Desbalanço entre proteína C e proteína S
– Aumento da pressão venosa intra-óssea
Irrigação da cabeça femoral
1. anel arterial extra-capsular: formado pelas artéria circunflexa lateral e medial
– porção anterior: principalmente pela circunflexa lateral
– porção posterior, lateral e medial principalmente pela circunflexa medial
– maior volume sangüíneo corre pela cervical ascendente lateral (ramo da circunflexa medial)
– dá origem ao ramo cervical ascendente extra-capsular que dá origem aos ramos epifisários e metafisários
2. vasos cervicais ascendentes (ramos retinaculares)
3. artéria do ligamento redondo
Patologia
Cartilagem articular: as duas camadas mais superficiais são nutridas por embebição
– Zona superficial: normal ou espessada
– Zona média:
– – 2 tipos de anormalidades: hipercelularidade com desarranjo e áreas contendo matriz frouxa
– Zona profunda: única camada com nutrição afetada pela isquemia
– – Placa fisária alterada: existe alterações em outras epífises –> especialmente doença de Köhler
Quadro clínico
– Claudicação insidiosa
– 17% relacionam história de trauma
– Raramente queixa-se de dor
– Quando presente, relacionada à atividade e aliviada pelo repouso
– Localizada na virilha, coxa anteromedial ou joelho
Exame físico
– Redução de ADM
– Redução da rotação medial
– Redução da abdução: contratura de adutores ou sinovite
– Trendelenburg (+)
– Atrofia de coxa, panturrilha e glúteos por desuso pela dor
– Diferença de comprimento dos membros: colápso da cabeça e mau prognóstico
Diagnóstico diferencial
Displasia Epifisária, Sinovite, Artrite
– Fase inicial: artrite asséptica, osteomielite e sinovite tóxica
– Bilateral: afastar doenças generalizadas: hipotireoidismo, displasia epifisária múltipla
– < 4 anos: displasia de Meyer (benigna)
– Sinovite transitória: 2 meninos : 1 menina. 3 anos de idade
– Duração média dos sintomas de 6 dias
Estágios radiográficos
Estágios de Waldenstrom
Inicial
– Núcleo de ossificação femoral relativamente radiodenso pela osteopenia do osso adjacente
– Alargamento do espaço articular medial
– Placa fisária irregular e metáfise radioluscente
– Cabeça femoral parece < do que do lado contra-lateral
– Falha no núcleo de ossificação com aumento de tamanho
Fragmentação: aspecto reparativo proeminente
– Áreas de aumento de radioluscência e radiodensidade e espessamento das trabéculas existentes.
– Zona subcondral radioluscente – sinal do crescente ou de Caffey – um dos sinais mais precoces da síndrome de Legg-Calvé-Perthes na fase de fragmentação
– Ocorre por fratura de estresse do osso subcondral
– Extensão da zona determina a extensão do fragmento necrótico
Reparativa ou reossificação
– Radiodensidade aparece nas áreas que eram radioluscentes
– Alterações na forma do colo e da cabeça tornam-se aparentes – Densidade óssea retorna ao normal
Estágio cicatrizado: presença de deformidade residual da doença
Patogênese da deformidade
– Distúrbio de crescimento na placa fisária e crescimento epifisário
– Placa fisária
– Parada de crescimento central -> colo curto e crescimento excessivo do trocanter
– Deformidade da cabeça -> deformidade do acetábulo, principalmente lateral
– Colápso trabecular e sobrecrescimento das 2 camadas mais superficiais da cartilagem de crescimento levam a perda de rotação e abdução
Padrões de deformidade
4 padrões:
Coxa magna
– Ossificação da cartilagem articular hipertrofiada e reativação da placa de crescimento ao longo do colo femoral
Padrões de fechamento fisário prematuro
– Central
– Colo curto e epífise relativamente redonda
– Sobrecrescimento troncantérico e deformidade acetabular leve
– Lateral
– Cabeça femoral desviada externamente
– Sobrecrescimento troncantérico – Epífise oval com deformidade acetabular
Formação irregular da cabeça
Osteocondrite dissecante: menos comum
– Geralmente ocorre com a instalação tardia da doença
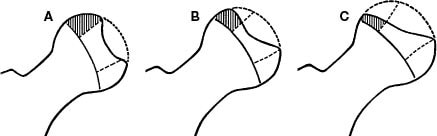
Classificação
Classificação de Caterrall feita na fase de fragmentação máxima para determinar o envolvimento epifisário
– Importância do envolvimento epifisário baseado na presença ou ausência de 7 sinais radiológicos
I: ¼ da cabeça envolvida (anterior)
II: ½ da cabeça envolvida (anterior e central)
III: 2/3 da cabeça comprometida (cabeça na cabeça)
IV: toda a cabeça comprometida
Classificação Artrográfica de Laredo: De I a V. Melhor época para cirurgia é no estágio III
Classificação de Salter-Thompson:
– Dois grupos: baseados na fratura do osso subcondral
A) comprometimento de ½ da cabeça (coluna lateral preservada) – Catterall grupo 1 e 2
B) comprometimento de toda a cabeça (Geralmente indica osteotomia do inominado) – Catterall grupo 3 e 4
Classificação do Pilar Lateral de Herring: Na fase de fragmentação
– Pilar lateral: ocupa 15-30% lateral da cabeça
A ) Preservação do pilar ou mínimo acometimento
B ) Comprometimento de até 50% da altura do pilar lateral
C ) Comprometimento de mais de 50% do pilar lateral
* esta classificação é mais preditiva quanto ao prognóstico
Fases de Jonsäter: Necrose – Fragmentação – Reossificação – Residual
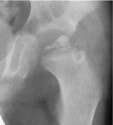
Exames de Imagem
Raio-X: permite o diagnóstico, classificação e acompanhamento clínico
– AP e frog-leg
Cintilografia com tecnécio: auxilia no diagnóstico precoce
– Ajuda a diferenciar sinovite transitória e Perthes
Artrografia: pode identificar alterações da forma da cabeça não visível ao RX convencional
RM: sensível para o diagnóstico mas não é boa para avaliar estágio da doença. Eficácia comparável à cintilografia, porém permite avaliação exata da extensão da necrose.
Características radiológicas importantes
Bom prognóstico: integridade da coluna lateral evita do desabamento
– Sem resultados ruins em doentes que não tem ≥ 2 sinais de cabeça em risco na fase ativa
Sinais da cabeça em Risco:
– calcificação lateral da epífise
– horizontalização da fise (quadril aduzido)
– cistos metafisários
– subluxação lateral (antecipa possibilidade de quadril em dobradiça)
– sinal de Gage (sinal da unha): lise metáfiso-diafisária (radioluscência em V na epífise lateral e metáfise)
História natural
– 20-40 anos após a doença 70-80% estão ativos e sem dor
– 10x > osteoartrose do que a população geral
Fatores prognósticos
– Deformidade residual da cabeça femoral e incongruência articular: são os mais importante
– Início da doença (> 8 anos)
– Extensão do envolvimento
– Potencial de remodelação
– Tipo de tratamento -> Estágio do início do tratamento
– Meninas
Classificação de Stulberg
– prognóstico a longo prazo:
1- formato da cabeça praticamente normal
2- contorno da cabeça dentro de 2mm dos círculos concêntricos de Mose
3- cabeça e acetábulo elípticos (Congruência Incongruente)
* artrose após 50 anos
4- cabeça com achatamento de 1 cm e acetábulo acompanha formato
* artrose após 50 anos
5- colapso da cabeça (Incongruência Incongruente)
* artrose ANTES dos 50 anos

Tratamento
Não há uniformidade nos critérios para indicar tratamento. 60% dos casos evoluirão bem mesmo sem tratamento. Centralização da cabeça no acetábulo pode ser feita de forma cruenta e incruenta
Catterall grupo 1 – Salter-Thompson tipo A – Pilar lateral tipo A
– Tratamento para doentes com fatores de mau prognóstico
Catterall grupo 3 e 4 – Salter-Thompson tipo B – Pilar lateral tipo C
– Deformidade com < 8 anos -> considerar tratamento
– > 8 anos, principalmente sexo feminino considerar tratamento, mesmo sem deformidade
Todos devem ser tratados se:
– sinais clínicos de risco: redução de ADM, dor, etc
– sinais radiológicos de risco
– Se fase de reossificação ou de cicatrização, não deve ser tratado, a não ser que tenha sintomas
Métodos de tratamento: deve prevenir deformidade e doença degenerativa
– Restaurar a ADM: movimento melhora a nutrição sinovial da cartilagem articular
Contenção: conceito que norteia o tratamento
– Pode ser feito de forma cruenta ou incruenta
– Métodos de contenção
– – Órtese de abdução
– – Osteotomia femoral
– – Osteotomia inominado
– – Acetabuloplastia lateral de cobertura
– Contra-indicações:
– – Incapacidade de contenção ao RX
– – Fenômeno de dobradiça
Tratamento conservador
Maioria: manter quadril reduzido, centralizado e manter ADM. Repouso para reduzir sinovite e impedir deformidade. Se não houver sinais da cabeça em risco e estiver na fase de reossificação, tratar conservadoramente. Na fase de fragmentação pode-se usar Órtese de Abdução de Atlanta (Scottish Rite Hospital), não deambular até fase de reossificação.
– Órtese de abdução por 6-18 meses: sucesso discutível
– – Procedimentos de partes moles podem ser necessários para fazer a redução da cabeça
– Retirada de carga com manutenção da ADM até reossificação
– Problemas:
– – Associado a atrofia por desuso
– – Osteopenia
– – Encurtamento da extremidade acometida
– – Perda da cifose torácica
– – Cálculo urinário
– – Problemas sociais e emocionais
Tratamento cirúrgico
Vantagem de mobilização precoce e evita órteses
Tipos de tratamento cirúrgico
Osteotomias podem ser realizadas (varização, com ou sem derrotação) e tenotomias de adutores para diminuir pressão. Vai depender do quadro.
– Vantagem de colocar a cabeça femoral na profundidade e posicionar a porção vulnerável anterolateral da cabeça longe da influência deformante da borda acetabular
– Reduz as forças na cabeça femoral
– Reduz a pressão intra-óssea venosa
– Pré-requisitos:
– – ADM completa
– – Congruência entre a cabeça femoral e o acetábulo
– – Habilidade de conter a cabeça femoral com o acetábulo em abdução e rotação interna
– – Deve ser feita no estágio inicial ou de fragmentação para ter efeito sobre a deformidade
– Aspectos negativos:
– – Geralmente necessita de fixação interna e imobilização em gesso por 6 semanas
– – Riscos associados ao procedimento cirúrgico
– – Necessidade de retirada do material de síntese
– – Ângulo de varismo não pode < 110º
– – Membro provisoriamente encurtado
Osteotomias proximais no fêmur:
Osteotomia de extensão e abdução: se adução e flexão fixa
– Pode-se fazer osteotomia de Chiari
– Melhora a cobertura lateral da cabeça femoral mas não reduz o impacto lateral pela abdução
– Pode aumentar a fraqueza de abdutores
– Pode ser útil em cabeça femoral com cobertura ruim e que começa a desenvolver sintomas de doença articular degenerativa: subluxação lateral, cobertura inadequada ou abdução em dobradiça
Osteotomia varizante + osteotomia do inominado
– Vantagem teórica de aumentar a contenção da cabeça femoral
– Faz correções menores em cada segmento
– Indicado se cumprir os pré-requisitos para ambos os procedimentos e que não teria correção satisfatória com um procedimento isolado
Osteotomias peri-acetabulares:
Osteotomia do inominado: redireciona o acetábulo
– Dá melhor cobertura para a porção anterolateral da cabeça femoral
– Pode corrigir um pouco do encurtamento causado pela doença
– Necessidade de órtese é eliminada
– Pré requisitos
– Cabeça femoral redonda
– Congruência presente – ADM ampla
– Deve ser feita na fase inicial da doença
– Cabeça precisa estar bem posicionada em flexão, abdução e rotação interna
– Desvantagem
– Cirurgia é feita no lado normal da articulação
– Pode aumentar as forças sobre a cabeça femoral por lateralizar o acetábulo e aumentar o braço de alavanca dos abdutores
Acetabuloplastia tipo “Shelf”
– Usada em crianças > 8 anos com Catterall 2,3 e 4 ± sinais de risco, Salter-Thompson tipo B, Pilar lateral tipo B e C
– Se houver subluxação, precisa ser reduzida na artrografia dinâmica
– Contra-indicações
– Quadris que não preenchem os critérios acima – Efeito dobradiça de abdução
– Fatores para mau resultado: menina, > 11 anos, Catterall 4
Osteotomia tripla do inominado: pouco estudo para Perthes
– Opções de tratamento no quadril em que a contenção não é possível e com apresentação tardia com deformidade
Queilectomia: para impacto femuro-acetabular
> Arquivos de Apresentações em ppt
> Arquivos de Resumos em pdf



Abner, qual a prova? Testei aqui e consegui.
clico para fazer as provas, mas não abre. Por que?