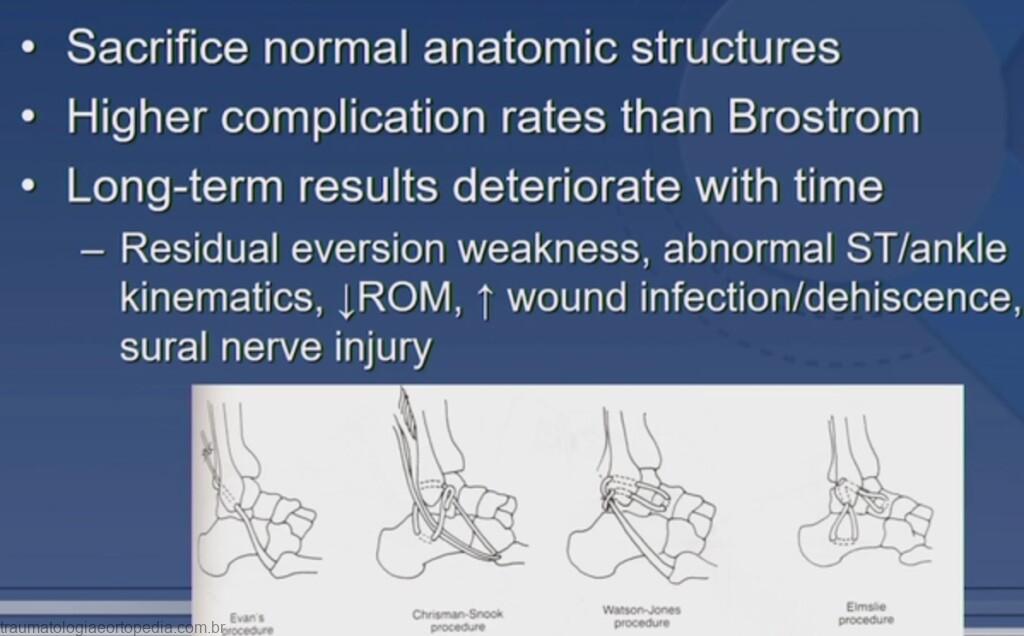
O tratamento inicial na vigência de uma lesão ligamentar lateral do tornozelo é, na maioria das vezes, o conservador, com o intuito de restaurar a estabilidade desta articulação; entretanto, de 10% a 20% dos pacientes desenvolvem instabilidade, levando à perda de rendimento esportivo e até mesmo ao prejuízo nas atividades de vida diária.
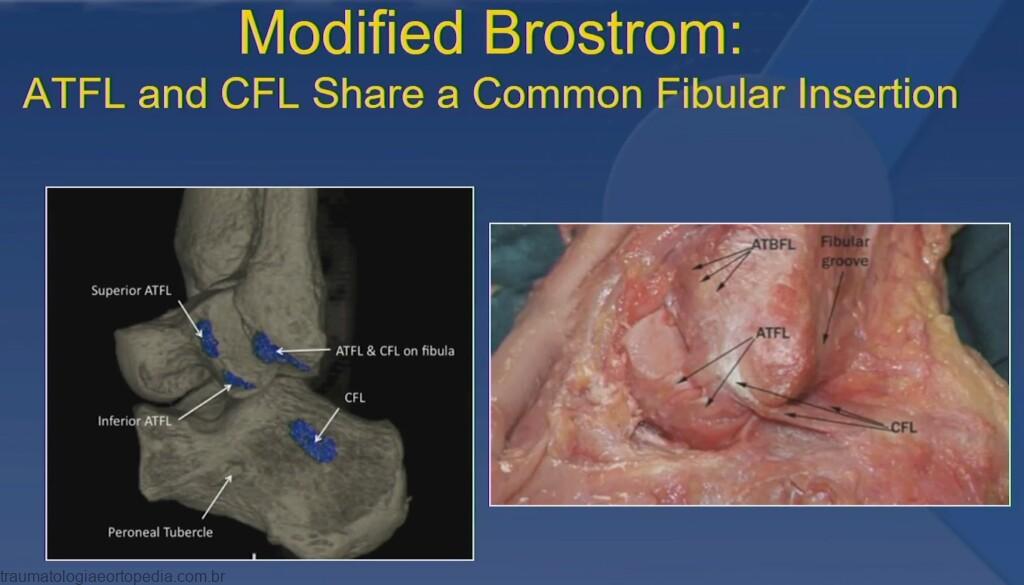
O complexo ligamentar lateral do tornozelo – ligamento fibulotalar anterior (LFTA), ligamento fibulocalcâneo (LFC), ligamento fibulotalar posterior (LFTP) – é relatado como a estrutura mais freqüentemente lesada nos esportes, com índices variando de 13 a 56% de todas as lesões envolvendo corridas e saltos, como no futebol, no basquete e no vôlei. O LFTA é o mais importante estabilizador lateral do tornozelo, sendo lesado com
mais freqüência.
As entorses que comprometem o complexo ligamentar lateral do tornozelo correspondem a 85% de todas as entorses desta articulação, tendo como mecanismo de trauma a supinação e a inversão do pé, com rotação externa da tíbia e pé em flexão plantar.

A instabilidade lateral do tornozelo é considerada crônica quando tiver duração maior que seis meses. As instabilidades podem ser mecânicas, funcionais ou a associação de ambas. A instabilidade mecânica ocorre por excessiva mobilidade do tornozelo com manobras clínicas ou radiográficas alteradas. A instabilidade funcional é definida como sensação subjetiva de instabilidade do tornozelo durante uma atividade.
A indicação cirúrgica foi devido à instabilidade ligamentar mecânica, funcional ou ambas, por mais de seis meses, sem melhora com tratamento conservador – medicação, uso de órteses e fisioterapia. A instabilidade foi diagnosticada por meio de anamnese, exame físico com testes da gaveta anterior e estresse em varo do tornozelo positivos, e exames radiológicos (ressonância nuclear magnética e radiografias de estresse em varo e gaveta anterior do tornozelo) que auxiliam no diagnóstico clínico e anatômico dos ligamentos envolvidos.
Técnica cirúrgica
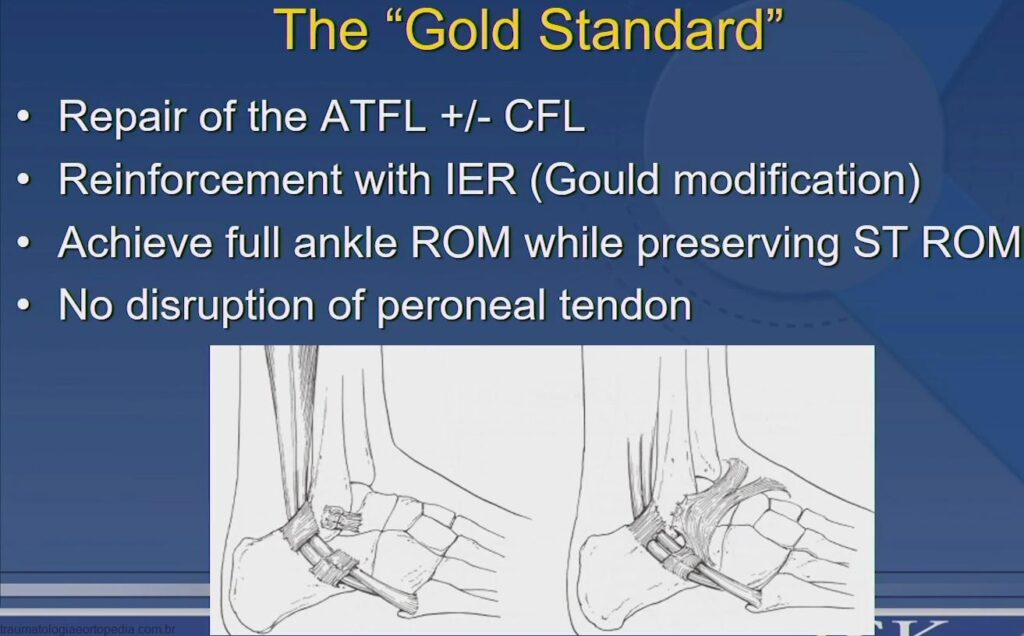
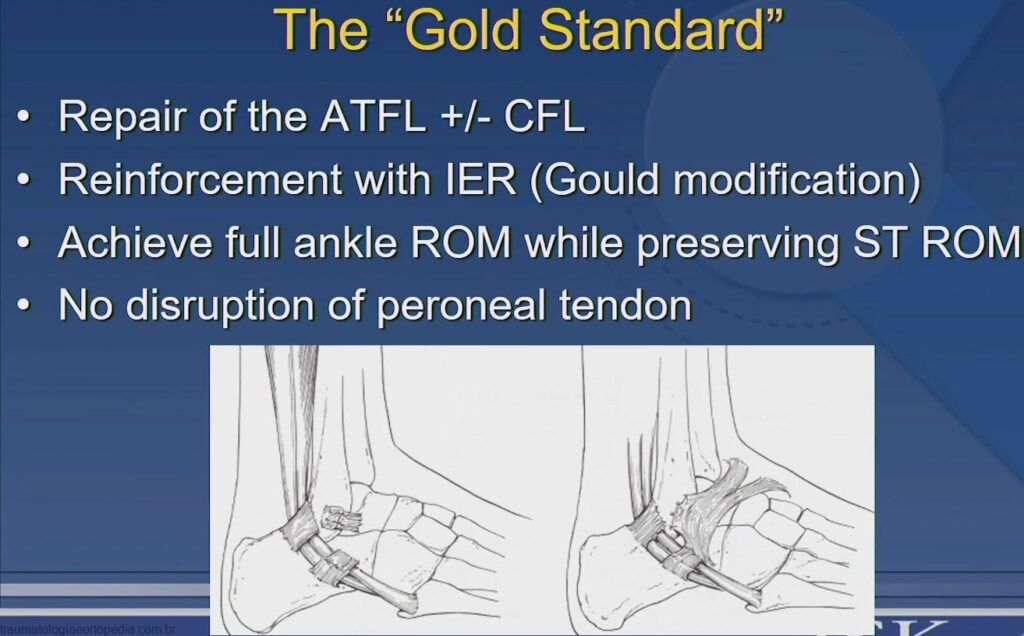
Brostrom
A técnica cirúrgica descrita por Broström, em 1966, preconiza a sutura direta dos cotos ligamentares, podendo ser realizada na fase aguda ou crônica. O autor idealizou a técnica após verificar, por meio de estudos histológicos, que os ligamentos encontravam-se sem reabsorção ou degeneração
mesmo depois de longo tempo de lesão.
A técnica de Broström consta de incisão de pele curvilínea, que se inicia posteriormente à ponta do maléolo fibular e se estende abaixo e anteriormente a ele, permitindo, após dissecção do tecido celular subcutâneo (TCS), a visualização dos tendões fibulares, do retináculo extensor
e acesso ao LFTA e LFC. Na borda do retináculo extensor inferior, afastada distalmente, visualiza-se todo o trajeto do LFTA, desde o maléolo até o corpo do tálus. Quando notada atenuação ou fibrose na parte média do LFTA, individualizam-se, seccionam-se e, com o pé em extensão neutra e leve eversão, suturam-se as extremidades. Se a anormalidade do LFTA for próxima à borda do maléolo, secciona-se o ligamento a poucos milímetros desta e insere-se a parte distal diretamente no maléolo, por meio de pontos transósseos. A seguir, inspeciona-se o LFC desde a ponta do maléolo até por baixo da bainha dos fibulares e procede-se o reparo do ligamento, de maneira semelhante ao LFTA, após a realização da ligamentoplastia, fechamento do TCS e sutura da pele.
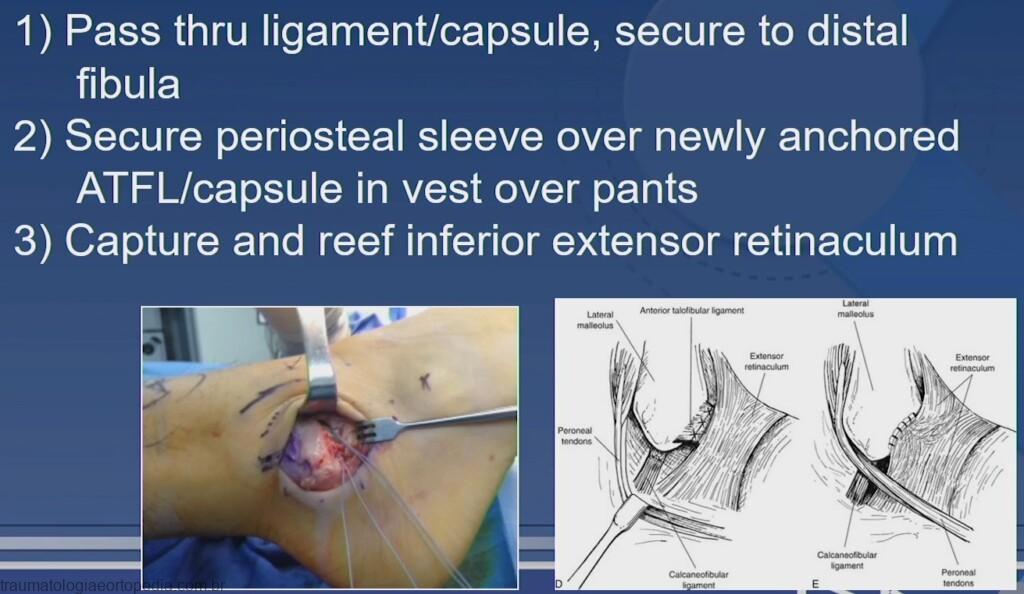
Brostrom-Gould
A retinácula dos fibulares superficial é dissecada a partir da cápsula e ligamentos subjacentes. A cápsula e os ligamentos laterais (LFTA e LFC) são separados da fíbula através de dissecção com instrumento cortante. Deve-se ter cuidado em deixar uma porção da cápsula e dos ligamentos, efetuando
a incisão alguns milímetros proximal à extremidade da fíbula. Devem ser removidos quaisquer osteófitos ou fragmentos de osso soltos. A extremidade fibular distal deve ser cruentizada com o auxílio de um sacabocado para melhorar a aderência dos tecidos moles. A porção visível dos tendões fibulares
é inspecionada, verificando se existem lacerações.
O osso é preparado para inserção das âncoras ou fios transosseos. São normalmente utilizadas três. O osso mais próximo da extremidade fibular posterior, junto à inserção LFC, tem normalmente uma menor densidade.
Passe os fios com agulhas pelos LFTA, LFC e a cápsula e avance para a fíbula distal. Amarre os fios. Se os ligamentos/cápsula parecerem excessivamente finos ou esticados, considere a realização de diversas passagens pelo tecido com um fio de sutura antes de dar o nó. Em casos de atenuação grave dos tecidos, considere o reforço com InternalBrace ou o acréscimo de um enxerto de tendão (enxerto alógeno ou uma fita do fibular curto).
Protocolo Pós-operatório
No pós-operatório imediato, é confeccionada tala gessada suro-podálica, com o tornozelo em posição neutra e sem carga nas primeiras três semanas. Posteriormente, coloca-se aparelho gessado suro-podálico, com salto e libera-se carga, por mais três semanas. A seguir, o paciente é encaminhado a tratamento fisioterapêutico especializado.
• No pós-operatório, os pacientes são tratados com uma tala curta sem carga ou com gesso com bivalvado, alterado para gesso circular após 1 a 2 semanas, quando da remoção das suturas.
• Carga é permitida, ainda com o gesso, após 2 a 3 semanas, seguido por uma bota de suporte lateral com tiras de amarração ou, opcionalmente, por uma bota de caminhar.
• Os pacientes devem utilizar muletas canadenses por 2 a 3 semanas após a cirurgia para proteção.
• A fisioterapia supervisionada inicia-se após a remoção do gesso.
• A utilização bota de suporte lateral com tiras de amarração é recomendada por 2 meses após a remoção do gesso. Os pacientes podem retomar todas as atividades normais 3 a 4 meses após a intervenção, mas devem ser informados de que a recuperação total pode demorar até um ano.
Leia mais:
Entorse de tornozelo