Definição
– Afecção caracterizada pela interrupção do fluxo sanguíneo a um segmento do côndilo femoral, podendo progredir para fratura subcondral, colapso e artrite degenerativa.
Etiologia
– Desconhecida: Vascular? Traumática? Fratura (Fx) por insuficiência do osso subcondral osteoporótico?
Epidemiologia
– Mulheres (3:1)
Primária ou Secundária
| PRIMÁRIO | SECUNDÁRIO | |
| Idade | >55 anos | Até 45 anos |
| Dor | Aguda | Gradual |
| Bilateral | 20% | >80% |
| Local | CFM (90%) + freqüente | Fêmur e tíbia |
| Tamanho | Pequena | Grande |
| Número | Uma | Múltiplas |
| Quadril acometido | <1% | >90% |
| Fatores associados | Obesidade | CC, alcool, tabaco |
| Doenças associadas | Nenhuma | Lupus, tx renal |
Quadro clínico da primária
– Dor aguda de início súbito (sabe quando começou)
– Intensa – piora com peso, à noite e em escadas
– ADM limitado pela dor e espasmo muscular
– Dor pode diminuir gradativamente em 6 a 8 semanas
Exame físico
– EF: Dor a palp. do CFM, hipotrofia muscular. Pode ter pequeno derrame. Sinal de Wilson positivo.
Exames de imagem
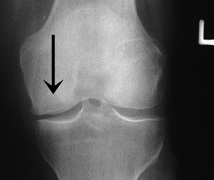
Raio-X (após 3 a 8 semanas)
– Achatamento inicial, halo radiotransparente, bordas escleróticas, desabamento – osteoartrose
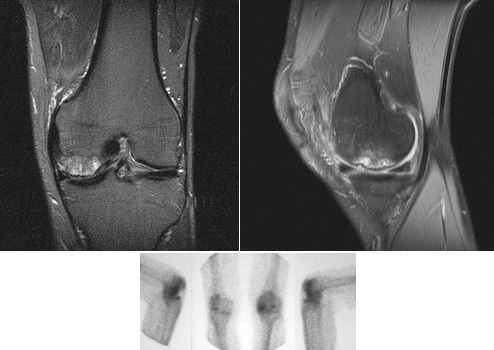
Cintilografia: confirma o diagnóstico
– Diagnóstico precoce: quando a hipercaptação é generalizada – osteoartrose
– Exame em 3 fases não melhora diagnóstico ou prognóstico
– Tc99m e deve ser (+) para confirmar o diagnóstico
– Fase estática: área de captação intensa no côndilo afetado
– Se aumento da captação na periferia dos côndilos e da tíbia: osteoartrose?
– Alteração persistente, na fase de fluxo alto e estática, por 6-12 meses: correlação com mau prognóstico
Ressonância magnética: é diagnóstica e define melhor as alterações do osso subcondral
– Padrão para diagnóstico: edema ósseo em T2 (sinal alto).
– T1: alto sinal da gordura da medular é substituído por baixo sinal
– T2: área de baixo sinal circundada por área de alto sinal (edema)
– Supressão de gordura: alto sinal que pode se estender para a área condilar
* Alguns trabalhos onde a cintilografia é mais precoce
Classificação
Koshino, modificado por Aglietti: processo pode parar em qualquer estágio
Estádio I – incipiente, dor com rx normal
– Diagnóstico: cintilografia ou RNM (RNM pode ser negativa nesta fase)
– Em alguns doentes: resolução espontânea dos sintomas e lesões radiográficas nunca se desenvolvem
– Se não tiver alterações em 6 meses, doente permanecerá no estágio I
Estádio II – avascular – lesão oval radiotransparente c/ cartilagem normal
Achatamento da superfície de carga do côndilo afetado
– Indica risco de fratura subcondral
Estádio III – colapso c/ esclerose no osso subcondral
Lesão típica da osteonecrose
– Área radioluminescente de tamanho variável cercada por halo esclerótico mau definido
– Extensão do envolvimento pode ser quantificada e tem implicação prognóstica
Lesão pode ser medida como:
| Prognóstico | Tamanho da lesão / tamanho do côndilo no AP | Área da lesão |
| Favorável | < 0,45 | < 3,5 cm2 |
| Desfavorável | > 0,5 | > 5,0 cm2 |
Estádio IV – degenerativo, osteófitos c/ esclerose – Osteoartrose
halo esclerótico bem definido e osso subcondral começa a colapsar, formação de sequestro
Estágio V – colapso acompanhado por alterações degenerativas
Evolução clínica
Prognóstico: depende do tamanho da lesão, mas quase todos terão sinais de osteoartrose em 2 anos
Todos têm história e exame físico similar no início
– Dor intensa que começa a melhorar lentamente
– Período de dor intensa: 6 semanas
Prognóstico não pode ser feito no início da doença: RX e RNM pode ser (-)
Bom prognóstico:
– Redução dos sintomas após 6 semanas, com dor leve a moderada por 12-15 meses
– Não desenvolverão lesão radiográfica ou lesão < 40% do côndilo
Mau prognóstico:
– Lesão > 50% da largura condilar
– Dor não melhora e há piora progressiva
– Desenvolvimento rápido de osteoartrose III, IV e V, ocasionalmente < 1 ano
Diagnóstico diferencial
Osteocondrite dissecante
– Geralmente em jovens
– 3 masculino : 1 feminino – Raramente complica com osteoartrose
– Local:
– Geralmente na borda lateral do côndilo femoral medial
– 2/3 a ¾ localizado próximo à incisura troclear
Lesão meniscal: diferencial difícil
– No início, osteonecrose pode não ser evidente à RNM
Fratura por estresse
– Localização típica nas mulheres osteoporóticas
– RX pode ser negativo por 7-10 dias
– Diagnóstico pode ser feito pela formação de calo durante o acompanhamento
Tratamento não-operatório
– Tratamento: não sabe se altera prognóstico
– Tratamento conservador: proteção de carga e analgesia
– – Tirar carga, muletas, AINE , fisioterapia
– Bons resultados se < 40% da largura do côndilo
– Geralmente há desenvolvimento progressivo de artrose
Tratamento operatório
– Debridamento artroscópico
– Descompressão
– Osteotomia
– Enxerto osteocondral
– PUC – não recomendada tto das osteonecrose invisível
– PTJ
Descompressão: útil nos induzidos por corticoesteroides
– Resultados bons para estágio I e II
– ½ do estágio III com bons resultados
– Não há estudos controlados
Desbridamento artroscópico: não há estudos controlados
– Pode ser útil para lesões instáveis ou fragmentos osteocondrais delaminados
Osteotomia tibial proximal
– Indicações:
– – Jovem, ativo
– – Osteoconecrose do compartimento medial na presença de alteração de eixo mecânico
– – Melhor indicada se < 50% da largura do côndilo femoral
– Fazer hipercorreção de 10º de valgo
Artroplastia unicompartimental ou ATJ
– Unicompartimental
– Fazer RNM em todos os casos para avaliar o comprometimento do outro compartimento
– Comprometimento da região epifisária ou metafisária pode comprometer o apoio da prótese
ATJ: bons resultados, mas inferiores das para osteoartrose
> Arquivos de Apresentações em ppt
Autor: Dr. Márcio Silveira – ortopedista especialista em joelho
> Arquivos de Resumos em pdf


