Definição
Tendão é um componente intermediário entre o músculo e o osso (formado por colágeno tipo1).
Polegar: flexão da IF não é o principal movimento
– Mais importantes: abdução, adução, oponência e extensão
Indicador: função diferente dos demais dedos
– Sustituição pela função do 3º dedo pode atrapalhar a reabilitação
– Neste dedo, flexor superficial é igual ou mais importante do que o profundo
Demais dedos: funcionam em conjunto
Função:
– Flexão da MTC-F começa 1º pela ação dos interósseos, seguida pela flexão das IFP e IFD
Epidemiologia
– 20% de todas as lesões traumáticas ocorrem na mão, destas 4,2% são lesões tendíneas -> 3,8% tendões extensores e 0,4% tendões flexores (extensores lesa mais que flexores)
– lesões dos tendões flexores: maioria na zona II, maioria na 4ª polpa digital (PD) (lesão fechada zona I), 50% lesão de nervos
Fisiopatologia
– nutrição: líquido sinovial, circulação vincular (as vínculas curtas sempre estão presentes, a vascularização do tendão é dorsal por isso a sutura deve ser na face mais volar)
– cada artéria é acompanhada por duas veias (1A:2V)
– cura:
– – mecanismo extrínsico: fibroblastos periféricos;
– – mecanismo intrínsico: fibroblastos do tendão;
– – as aderências NÃO são essenciais para o processo de cura; o epitendão é o primeiro a reagir ao trauma com espessamento e produção de colágeno
– lesão tendínea pura não produz aderências, para tal é necessário lesão conjunta da bainha sinovial
– tensão cíclica aplicada no tendão estimula resposta de cura intrínsica mais do que a falta de tensão, então mobilização passiva estimula remodelação da cicatriz, acelera maturação tendinosa, melhora o deslizamento e promove cicatrização mais rápida
– no punho (túnel do carpo): primeiro plano -> nervo mediano, FS 3º, FS 4º; segundo plano -> FS 2º, FS 5º; último plano -> flexor longo polegar, FP 2º, 3º, 4º e 5º
– polegar: 3 polias (A1 – na MCF / Polia Oblíqua – parte média FP / A2 – na IF)
– dedos: 6 polias anulares (AP – aponeurose palmar no colo MTC / A1 – na MCF / A2 – parte média FP / A3 – IFP / A4 – parte média FD / A5 – base FD. A mais importante é A2, depois A4) e 3 polias cruciformes, sendo que C1 fica entre A2 e A3 (total: 9 polias).
Quadro Clínico e Exame Físico
Perda da cascata natural dos dedos, examinar FSs e FPs, nervos digitais ulnar e radial, perfusão
– Ruptura do flexor profundo: mais comum a do 4º dedo
– Lesão tendínea localizada no punho: pode ter flexão pela intercomunicação do flexor profundo
Quando ambos os tendões flexores do dedo estão seccionados, o dedo permanece em posição de hiperextensão. Podem ser confirmadas por manobras:
– a extensão passiva do punho não irá produzir a flexão normal dos dedos pela “tenodese”.
– com a AIFP estabilizada, o flexor profundo dos dedos estará seccionado se a AIFD não puder ser flexionada ativamente.
– para demonstrar transecção de um tendão flexor superficial dos dedos com um tendão flexor profundo intacto, deve-se manter os dedos adjacentes em extensão completa, estabilizar o tendão profundo na posição estendida e remover sua influência sobre a AIFP. Assim, quando um tendão superficial foi seccionado e os dois dedos adjacentes são mantidos em extensão máxima, flexão geralmente não é possível.
Imagem
– RX: para descartar associações com fraturas
Classificação
Zonas de Verdan
I – da inserção do FP na FD até a inserção do FS na metade da FM;
II – da inserção do FS na metade da FM até a prega palmar distal (= polia A1);
III – da prega palmar distal à parte distal do túnel do carpo (esta zona contém a origem dos músculos lumbricais);
IV – túnel do carpo;
V – zona proximal ao túnel do carpo.
– Polegar:
PI – área da articulação IF e inserção FLP;
PII – até imediatamente proximal MCF (área da FP);
PIII – zona dos músculos tênares no MC;
PIV – túnel do carpo;
PV – proximal ao punho.
Tratamento
Lesão dos tendões flexores na criança: resultados similares ao dos adultos
Lesão parcial: > 50%: tratar como lesão total
Reparação segundo Matev:
– Nas 1ª 24hs: Reparação Primária
– Até 2 semanas: Reparação Primária Retardada (abre ferida c/ instrumento rombo)
– Entre 2-4 semanas: Reparação Secundária (consegue aproximar cotos)
– Mais de 4 semanas: Reparação Secundária Tardia (não consegue aproximar cotos -> Enxerto)
Se a ferida for considerada limpa, alguns tendões da mão podem ser reparados no momento do fechamento da ferida primária.
– “Reparação primária” é realizada dentro das primeiras 12 horas.
– “Reparação primária retardada” é aquela realizada dentro de 24 horas após a lesão até 10 dias.
– Depois de 10-14 dias a reparação é considerada secundária.
Reparação primária:
Pode ser realizada se a ferida for considerada limpa, se houver lesão associada de feixe neurovascular ou uma fratura se ela puder ser fixada e estabilizada satisfatoriamente.
– Se isso for impossível, considerar uma reparação secundária que está indicada se a lesão de tendão for associada com cominuição óssea grave, esmagamento extenso próximo à lesão tendinosa, lesão neurovascular grave, perda de pele exigindo enxerto/retalho (complicações q podem comprometer resultado final).
– Se possível é melhor estabilizar fraturas e suturar nervos e tendões digitais inicialmente do que atrasar e efetuar um procedimento secundário.
Incisão da pele: deve evitar retração
– Via: acesso volar em ziguezague de Bruner
– Deve ficar sempre na face volar do tendão, principalmente dentro do túnel osteofibroso
– Sobre as pregas de flexão ou paralelamente a elas
– Se for necessário cortar pregas, fazer incisão oblíqua
– Curvas são de 90º no nível das pregas para evitar necrose dos retalhos
Fio: náilon 4-0 complementado pelo 6-0 (chuleio ancorado) OU poliéster trançado (Ticron, Mersilene)
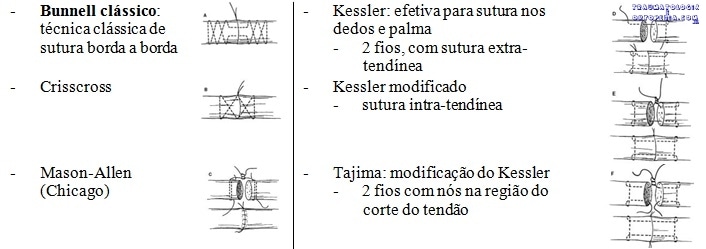
Técnicas de sutura:
– ponto de Kessler-Mason-Allen (Bunnel: críticas pelo efeito estrangulante, porém é usado em suturas tipo “pull-out”)
– Bunnel modificada por Kleinert ainda tende a por em risco a circulação intratendínea
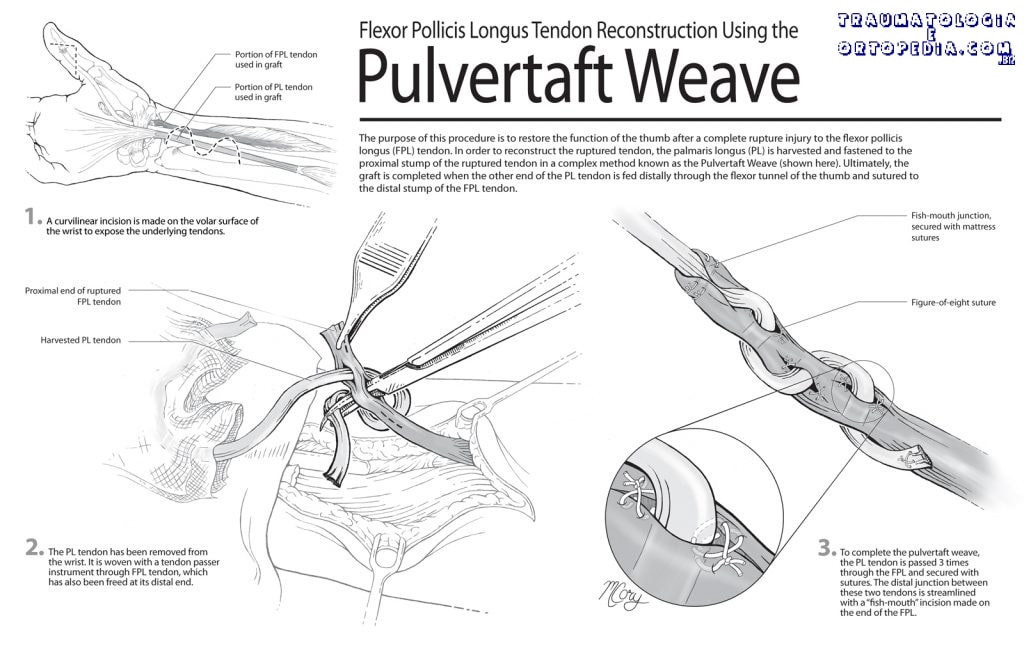
– Pulvertaft ou boca de peixe: discrepância de diâmetro entre os cabos, são as mais fortes e adequadas para antebraço distal e palma
– via de regra todos os tendões flexores (FS e FP) devem ser reparados em qualquer nível que forem seccionados
– reparo primário pode ser feito em: lesão tendínea pura, lesão tendínea com lesão de nervo, lesão tendínea com Fx em que se consiga redução satisfatória com leito tendinoso preservado.
– Grupos:
– – 1: sutura simples -> estresse transmitido nas bordas da lesão. Suturas separadas são as mais fracas.
– – 2: Bunnell -> estresse transmitido diretamente pela junção da sutura e depende da força da própria sutura
– – Kessler: é eficaz nos dedos e palma
– – 3: sutura perpendicular às fibras colágenas do tendão
– – Suturas separadas tem menor força
– – Borda a borda
– – Sutura dupla ortogonal
– – Pulvertaft: reparo de tendões de larguras (diâmetros) diferentes
– – Boca de peixe
– – Borda-lado ou Sutura Término-lateral: nas transferências tendíneas em que um motoneurônio precisa ativar vários tendões
– – Tajima: possibilita o uso da sutura para tração a fim de passar o tendão através da bainha e embaixo das polias em localizações difíceis.
Enxertos:
– Quando?: Com mobilidade passiva normal ou perto do normal, teste de Peacock (pele apertada no dorso, ao ser solta, permanece apertada), tempo mínimo varia desde 2 semanas a 2 meses a 6 mese
– Polias:
– – método de Michon -> lingüetas FS através osso
– – método Kleinert: palmar longo passando várias vezes por orifícios no osso
– Espaçadores de silicone: criam pseudobainha madura em torno de 8 a 12 semanas, procedendo-se então ao segundo estágio, do enxerto propriamente dito
– Fontes: palmar longo, plantar delgado, extensores dos dedos do pé
Zona I
– Sutura ou reinserção direta ou com avanço de no máximo 1 cm (alongamento da junção miotendinosa)
– Falhas maiores que 1 cm faz-se tenodese com IFD fletida 30 graus (preferência) ou artrodese (pacientes mais velhos) ou enxerto (pacientes entre 10 a 21 anos extremamente motivados)
Classificação Leddy e Packer (lesões zona I, mais frequente no 4 PD):
– Tipo 1 – tendão retrai na palma (reparar em no máximo 7 dias)
– – Lesão das vínculas
– – Se 7-10 dias: tendão deve ser puxado novamente e suturado
– – Antigas: tratada com enxerto tendíneo, tenodese ou artrodese da IFD
– Tipo 2 – retrai até IFP, víncula longa está intacta (reparar até alguns meses)
– – Vínculas longas intactas
– – Pode ser reinserido, mesmo após alguns meses
– Tipo 3 – grande fragmento ósseo não retrai por não passar no túnel osteofibroso, fica na FM (reinserção precoce dá bom resultado)
– – Há fragmento ósseo
– – É o tipo mais raro
– – Tratado com reinserção
Complicações: regularização e avanço excessivos podem resultar em dedo mais fletido que os outros quebrando a cascata / efeito quadriga -> tensão desigual ao ventre comum dos FPs, pode levar a flexão limitada dos tendões profundos restantes (só o dedo mais tensionado encosta na palma os outros não fecham a mão por inteiro)
Zona II
Área crítica das polias (zona de ninguém de Bunnell)
Via de regra todos os tendões flexores (FS e FP) devem ser reparados em qualquer nível que forem seccionados
– reparar a bainha é controverso, porém recomendado; é essencial que as áreas A2 e A4 sejam preservadas para evitar corda de arco
– – laceração parcial: < 50% tendão é desbridado e bainha reparada
– – > 50% tendão é tratado da mesma forma que rotura completa;
Complicações: ruptura, gatilho e compressão (Pardini – lesão parcial na zona II é NÃO-cirúrgico)
– Complicações por aderências nas polias: para evitar utilizar a técnica de sutura central com nós sepultados -> porção intratendínea deve ficar na ½ dorsal (58% mais forte)
Zona II é de pior prognóstico devido às vínculas e vasos que são frequentemente lesados, sendo esse o fator responsável pelos maus resultados cirúrgicos; aderências são frequentes
– se reparo for feito em condições apropriadas pode-se esperar função satisfatória em 80%
– melhores resultados em <40 anos
Caso a lesão do FS ocorre na metade do quiasma de Camper (região proximal a IFP), devido ao arranjo espiral do quiasma, as extremidades proximal e distal estarão rodadas 90 graus em direções diferentes, se isso não for reconhecido e ocorrer a sutura errada vai obliterar o quiasma diminuindo a excursão do FP.
Zona III
Zona de segundo melhor prognóstico devido à presença de tecido aureolar frouxo, que permite maior deslizamento se ocorrer aderências
– ventres musculares dos lumbricais são frequentemente lesados, porém não se deve repara-los para evitar “dedo em lumbrical mais”.
– – Síndrome de Parkes (dedo lumbrical plus): extensão paradoxal da IFP com a tentativa de flexão do dedo; mais comum no 3 e depois no 2 PDs, rara no 4 e 5, porque os lumbricais nascem de 2 FPs nesses dedos;
– – Causas: quando a tração da unidade musculotendínea do profundo é aplicada pelo lumbrical e não pelo FP, como pode acontecer no na lesão do FP distal à origem do lumbrical ou no enxerto distal à origem do lumbrical não tensionado corretamente ou nas amputações na FM
Zona IV
Zona de segundo pior prognóstico
– freqüente a presença de aderências
– o retináculo dos flexores pode ser liberado para reparar os tendões e demais estruturas
– os FPs nesta zona podem não ser distintamente separados devido a diversas conexões intra-tendíneas
Zona V
Zona de melhor prognóstico devido à presença de tecido aureolar frouxo que permite maior deslizamento se ocorrer aderências
– os FPs nesta zona não são distintamente separados devido a diversas conexões intra-tendíneas
Polegar
– PI e PII não provocam retração
– PI:
– – < 1cm: avanço ou sutura direta
– – > 1 cm: avanço com alongamento com Z-plastia
– PII:
– – Polia A1 crítica
– PIII pode provocar retração (migração)
– Pode existir retração e necessitar de exploração do tunel do carpo
– – lesão irreparável: enxerto tendão ou transferência FS IV
Reconstrução das polias
– Enxerto de parte de tendão flexor superficial, retináculo dos flexores, fáscia lata, etc.
Pós-operatório
Método de Duran-Houser: imobilização com tala dorsal com punho em 40 graus de flexão e MCF em 70 graus.
– a partir do quinto dia, faz-se flexão passiva dos dedos (com a mão boa) e extensão ativa até a tala.
– a partir da terceira semana faz-se flexão ativa e passiva
– a partir da sexta semana libera-se a extensão passiva (sem tala)
Lister e Kleinert:
– Punho com flexão de 30º, MTC-F a 20º e IFP a 10º com tala dorsal
– Dedo reparado fica preso a um elástico preso à unha e fixado no antebraço distal
– Doente é encorajado a mover a mão extensão ativa com flexão passiva
*CRIANÇAS: IMOBILIZAR POR 4 SEMANAS
Complicações
Aderências -> Tenólise: espera amadurecimento (diferenciação de tecidos) da aderência (6 meses ou 4 meses, quando for reparo primário)
– apenas quando a mobilidade passiva ultrapassar a ativa, pode ser necessária em 18-25% casos, pode melhorar a função do dedo em até 50%.
Dedo lumbrical plus (síndrome de Parkes) ocorre se enxerto muito longo
– Puxada da unidade musculotendínea profunda é feita pelos lumbricais ao invés do enxerto tendíneo flexor
– Flexão forçada: extensão paradoxal das interfalangeanas
– Tratamento: secção dos lumbricais
Efeito “quadriga”
– Se tensão alta no enxerto tendíneo, flexão do dedo será maior no dedo enxertado e chegará à excursão final antes dos demais, limitando a flexão dos dedos não machucados
– Pode acontecer também se não houver correção correta de lesões da espiral do flexor superficial
> Arquivos de Apresentações em ppt
> Arquivos de Resumos em pdf