Definição
Grupo de doenças que levam a um conjunto de sinais e sintomas na articulação patelofemoral. Que podem ser divididas como: Sd da compressão patelar lateral; sub-luxação e luxação patelar; condromalacia patelar e artrose patelofemoral.
Quadro clínico
– Dor anterior
– Sensação de falseio e travamento
– Inchaço
– Descer ou subir escadas
– Dor do cinema
– Instabilidade primeiro episódio, numero de luxações.
Tipos de instabilidade patelo-femoral
Instabilidade patelofemoral maior
– Luxação permanente é a forma mais grave de instabilidade. Geralmente encurtamento do quadríceps.
– Luxação habitual: a patela luxa com a flexão. Se mantivermos a patela no lugar não ocorre a flexão, devido encurtamento do quadríceps.
Instabilidade patelofemoral objetiva
– Traumática: contração violenta do quadríceps com o joelho em flexão e rotação interna.
– Recidivante: após luxação aguda
Instabilidade patelofemoral potencial
– Sinais e sintomas moderados
– 40 a 50 anos iniciam queixas de artrose patelofemoral
Exame físico
Avaliar o varo e valgo, posição das patelas (estrabismo), sinal do camelo (patela alta), aumento de volume da TAT, massa muscular, sinal da baioneta, em flexão ângulo Q tem que retificar, displasia do VMO e contratura do quadríceps.
– Sinal Rabot: compressão da patela contra a tróclea com mobilização superior e inferior, provocando dor (lesão de cartilagem).
– Sinal de Zohlen: contração do quadríceps ativa contra resistência, provoca dor.
– Teste da apreensão de Smilie: é patognomônico de instabilidade, não é dor e sim apreensão.
Movimentos da patela
Frontal: extensão ligeiramente subluxada lateral, flexão reduz.
Horizontal: extensão para a flexão a báscula que era externa se torna interna
Sagital: extensão, 15° em relação a TAT, em flexão, 20° posterior.
Quanto maior a flexão, mais o ponto de contato da patela com o fêmur se desloca superiormente: em 20°, pólo inferior, a 45° médio e a 90° pólo superior. A faceta de Odd faz contato com 135° de flexão.
Ângulo Q (quadríceps)
EIAS ao centro da patela e do centro da patela à TAT
Q é um ângulo agudo:
– Homens: 10º – Mulheres 15º
Fatores que aumentam o ângulo q:
– Joelho valgo
– Rotação interna do fêmur
– Inserção lateralizada do tendão patelar
– Rotação externa da tíbia
Se > 15º, efeito valgizante da contração quadricipital será predominante
– É a causa determinante da síndrome dolorosa retro patelar ± instabilidade
– Efeito valgizante: pode ser definido pelo aumento da distância entre a projeção da TAT e o ponto mais profundo da garganta troclear (GT) -> TA/GT
Características radiográficas
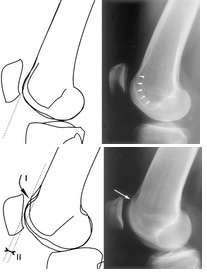
Radiografia em perfil:
– 3 curvas na parte anterior, as 2 primeiras são os côndilos e a terceira o fundo da tróclea. Nas instabilidades o fundo da tróclea é raso e sobrepõe as 2 primeiras linhas, caracterizando displasia (patognomônico), presente em 96% das instabilidades objetivas (traumática ou recidivante).
Classificação de Dejour para displasias trocleares.
TA-GT: normal 14mm (patológico>20mm)
Báscula patelar: em extensão com e sem contração do quadríceps e a 15 ° de flexão. Não deve ultrapassar 20°.
Ângulo patelar formado pelas duas facetas articulares: normal 120° a 140°
Índice patelar: versante externo sobre o interno.
Três tipos segundo Wiberg:
– tipo I: VL = VM (10%)
– tipo II: VL > VM (65%)
– tipo III: VM quase inexistente (25 %)
– tipo IV: faceta medial ausente.
Aconselha-se que a radiografia seja feita com 30 ° de flexão e o corte de TC ao nível da inserção do LCP.
Altura patelar: 3 métodos
– Insall-Salvati: tendão patelar e grande eixo patelar, normal 1,02.
– Blackburne-Peel: distância da tangente do platô e borda inferior da cartilagem sobre a superfície articular, normal 0,8.
– Caton-Deschamps: distância da borda inferior da cartilagem a borda anterior do planalto sobre superfície articular, normal 1 (0,8 patela baixa; 1,2 alta).
Ângulo de abertura troclear: normal 120 ° a 140 °.
Profundidade da tróclea: 4 a 6 mm

Subluxação e luxação da patela
Podem ser agrupadas conjuntamente como instabilidade patelar
Luxação aguda
Quando ocorre o primeiro episódio; geralmente após movimento torcional do joelho levando o paciente à queda, reduzindo espontaneamente ou com a extensão do joelho. Dor a palpação do retináculo medial.
Radiografia axial revela patela deslocada lateralmente. A aspiração demonstra hemartrose.
Diagnóstico diferencial com lesão do LCA, ruptura do tendão patelar ou do quadríceps.
Tratamento com imobilização em extensão por 4 semanas seguida de exercícios de fortalecimento para o quadríceps. Recidiva de luxação é de 33%. O reparo cirúrgico do retináculo medial com realinhamento proximal do quadríceps fica indicado nos casos associados a fraturas osteocondrais e casos de recorrência.
Subluxação crônica
Representam um grau intermediário entre síndrome da compressão patelar lateral e luxação recorrente da patela. Dor patelar e as incidências radiográficas revelam deslocamento lateral da patela. Tratamento inicial é clínico, caso fracasse poderá ser realizada uma liberação do retináculo lateral ou um procedimento completo de realinhamento.
Luxação recorrente da patela
A luxação recidivante ocorre em seguida a luxação aguda com lesões triviais.
Um grau mais avançado do exame físico dos distúrbios patelares com atrofia do quadríceps e hipoplasia do vasto medial oblíquo. Ângulo Q pode estar aumentado. Considerável apreensão quando a patela é deslocada lateralmente.
Radiografia pode revelar um sulco troclear achatado e patela alta até com deformidade em hiperextensão.
Tratamento clínico fortalecimento do quadríceps, órtese de neopreno com orifício para a patela. Na falha do tratamento clínico, pode ser realizada cirurgia: a liberação do retináculo lateral ou um realinhamento proximal. No caso de um joelho displásico realinhamento distal e proximal. A estabilização bem sucedida ocorre em 85% casos.
Luxação crônica da patela
Habitual: a patela luxa-se lateralmente com a flexão do joelho e reduz com a extensão.
Permanente: patela fica permanentemente luxada.
Habitualmente esse distúrbio é observado na primeira década de vida. Pode estar associado à contratura do quadríceps.
Tratamento cirúrgico direcionado para realinhar a patela e alongamento do quadríceps.
Displasia luxante de patela
Formas mais graves na infância, intermediarias na adolescência e leve diagnosticada 30 a 50 anos com quadro de artrose. Sempre bilaterais.
Tratamento clínico
Reeducação muscular, depende da alteração.
Tratamento cirúrgico
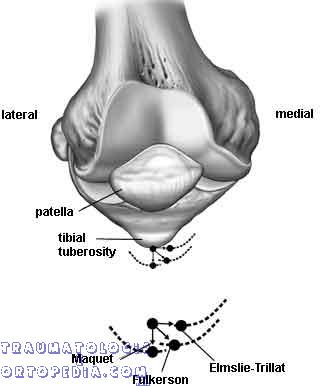
– Secção da aleta externa que provoca medialização da patela.
– Liberação do vasto lateral
– Medialização do tendão patelar -> para corrigir TA-GT. Técnica de Elmslie-Trillat com fragmento ósseo.
– Abaixamento da patela
– Plastia do vasto medial
– Trocleoplastia
– Osteotomia femoral
– Reconstrução do Ligamento patelo femoral medial (LPFM)
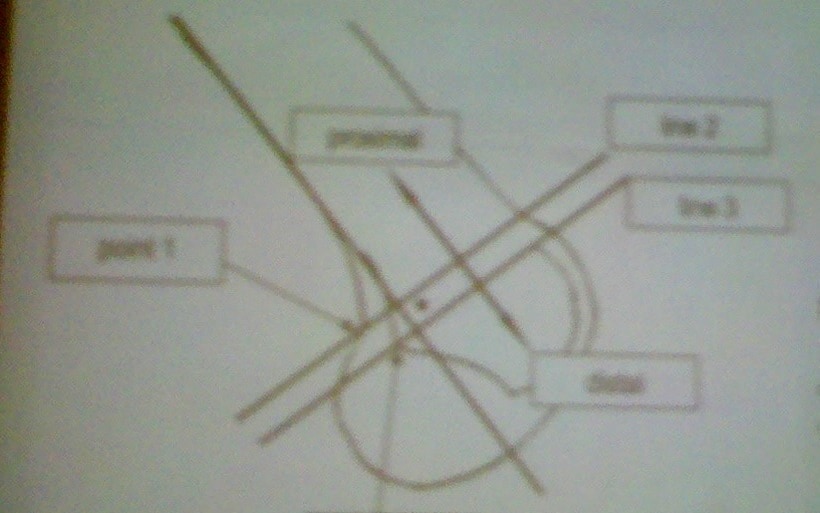
Historicamente, o procedimento para tratamento da instabilidade lateral da patela incluía avanços do vasto medial oblíquo (VMO), transferência não anatômica dos tendões ou procedimentos ósseos como trocleoplastia.
As técnicas atuais para correção da instabilidade patelar lateral têm focado na importância do ligamento patelofemoral medial (MPFL) na estabilização da patela. Os estabilizadores primários passivos para a luxação lateral da patela são o ligamento patelofemoral medial e a tróclea femoral. A tróclea é o estabilizador patelar mais importante em joelhos normais, além de 20 graus de flexão. Se a patela está deslocando lateralmente, os estabilizadores mediais devem estar anormalmente frouxos ou deficientes. Já foi demonstrado que o MPFL é o limitador primário da luxação lateral da patela, sendo que o mesmo funciona principalmente nos primeiros 30 graus de flexão do joelho (antes do acoplamento patelar na tróclea) e se torna frouxo em graus maiores de flexão. Além disso, se o sulco troclear é deficiente (displásico), o LPFM se torna o principal estabilizador da patela mesmo em graus maiores de flexão do joelho.
> Arquivos de Apresentações em ppt
Autor: Dr. Márcio Silveira – ortopedista especialista em joelho
> Arquivos de Resumos em pdf


