Definição
Desvio lateral do primeiro dedo. É uma doença caracterizada por deformidade complexa do primeiro raio, freqüentemente acompanhada por deformidades e sintomas nos dedos menores. Pode vir em duas formas, a juvenil e a adquirida do adulto.
Epidemiologia
Incide especialmente no sexo feminino, em propoção 2:1 na população infantil e 15:1 nos adultos.
* Nas formas juvenis ocorre tendência familiar, com herança autossômica dominante.
Etiologia

Patologia de etiologia multifatorial representada por uma combinação de fatores intrínsecos e extrínsecos.
Fatores extrínsecos:
1. Calçados: o uso de calçados inadequados é o fator extrínseco mais importante (deformidade aparece quase exclusivamente em sociedades que usam calçados), geralmente com calçados de salto alto e bico triangular.
Fatores intrínsecos: indivíduos vulneráveis à ação dos fatores extrínsecos
1. Metatarsus primus varus: deformidade congênita, geralmente envolvida no hálux valgo juvenil. Na forma adquirida, o varismo do primeiro metatarso (meta) pode ser uma deformidade secundária às forças atuantes na cabeça do primeiro meta.
2. Fórmula digital egípcia: fórmula onde o hálux é o maior dos dedos, recebendo durante a marcha a ação de forças valgizantes.
3. Fórmula metatarsal index minus: o I meta é menor que o II e em situação de varismo mais acentuado. O encurtamento congênito do I raio desencadeia a síndrome da insuficiência do I raio, favorecendo o valgismo do hálux.
4. Superfície articular distal do I meta arredondada: facilita o deslocamento da falange proximal. Superfícies irregulares ou planas tendem a resistir às forças deformantes.
5. Inclinação lateral da superfície distal do I meta: favorece o desvio lateral de todo conjunto. Em virtude da inclinação lateral da superfície articular da cabeça do I meta, apesar do desvio lateral do hálux, a articulação permanece congruente.
6. Inclinação das superfícies articulares da falange proximal do hálux: na maioria das vezes, determinam o aparecimento do hálux valgo interfalângico.
7. Obliqüidade acentuada da I articulação tarsometatarsal: favorece o varismo do I meta.
8. I tarsometatarsal arredondada: aumenta a mobilidade do I raio, facilitando o desvio em varo do I meta.
9. Pés planos valgos: hoje, acredita-se que os pés planos valgos influenciam muito pouco na gênese do hálux valgo, pela grande diferença entre incidência e fraca correlação entre as deformidades
10. Hiperfrouxidão ligamentar: faz com que as forças deformantes atuem de forma mais efetiva, por não encontrarem resistência das estruturas estabilizadoras.
11. Doenças sistêmicas (neuromusculares e reumáticas): causam alterações na musculatura intrínseca e extrínseca do pé e estruturas capsuloligamentares, favorecendo as deformidades.
Anatomia
Da I articulação metatarsofalangeana:
1. Ligamentos (lig): colaterais medial e lateral; ligamentos sesamóides medial e lateral.
2. Músculos: dorsais -> extensores longo e curto
– medial: abdutor do hálux
– lateral: adutor do hálux
plantares: flexores longo e curto
Observação: o abdutor e adutor são mais plantares que dorsais; não há nenhuma estrutura dinâmica inserida na cabeça do I meta; as únicas estruturas capazes de impedir a valgização do hálux seriam a porção medial da cápsula, lig colateral medial e músculo abdutor do hálux.
3. Irrigação: principalmente pela I artéria metatársica (ramo da pediosa) e seus ramos penetram na lateral do osso
4. Inervação: fibular superficial (região dorso medial); safeno (face medial); ramo medial do nervo plantar medial (região plantar medial); ramo lateral do plantar lateral (região plantar lateral).
Fisiopatologia
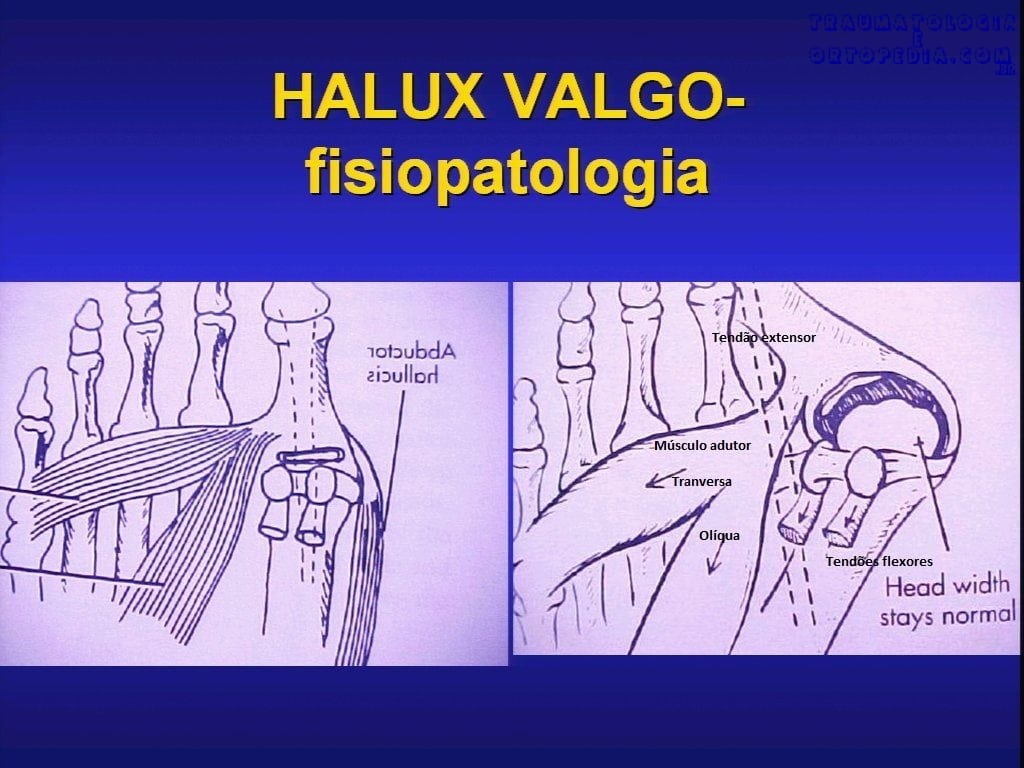
Desvio lateral da falange proximal (FP) sobre a cabeça do I meta e varização do I meta -> pela ação do adutor do hálux (insere no aparelho gleno-sesamóideo), os sesamóides não migram para medial junto com a cabeça do I meta -> porção medial da cápsula e lig colateral medial se alongam, tornando-se insuficientes -> tendão do abdutor do hálux assume posição plantar, tornando-se um flexor fraco e potente pronador -> a crista intersesamóidea na região plantar da cabeça do I meta se desgasta, não consistindo mais obstáculo para a luxação dos sesamóides -> ocorre proliferação óssea na face medial do I meta -> os tecidos moles que recobrem a porção medial do hálux e a exostose sofrem processos inflamatórios e tornam-se espessos, frágeis e rotos -> os tendões do flexor longo do hálux e extensor longo do hálux, através do fenômeno de corda de arco, agravam a deformidade.
Quadro Clínico
- presença de deformidade em valgo e pronação do hálux;
- forma triangular do antepé;
- dor na face medial da meta-falangeana do hálux (higroma);
- dificuldade da utilização de sapatos e atividades físicas;
- dor, deformidades e calosidades em outras regiões dos pés (principalmente no segundo e quinto artelhos), eventual presença de Neuroma de Morton;
- metatarsalgia (insuficiência do I meta);
- joanete lateral do 5 dedo (joanete do costureiro);
- pé plano valgo?
Exame Físico
Hiperfrouxidão ligamentar; dor a palpação da eminência medial da MTT-FL do hálux; possível diminuição da mobilidade dessa articulação; possível aumento da mobilidade da I metatarsocuneiforme (se > 30: deve ser considerada a possibilidade de estabilização do I raio).
Manobras especiais:
– Teste de McBride (redutibilidade do valgismo): determina o grau de contratura das estruturas laterais e a necessidade de liberação cirúrgica, ou seja, se precisa liberar mais)
– Teste de Mulder: presença de neuroma de Morton
– Gaveta da I metatarsocuneiforme: busca de hipermobilidade.
Exames de imagem
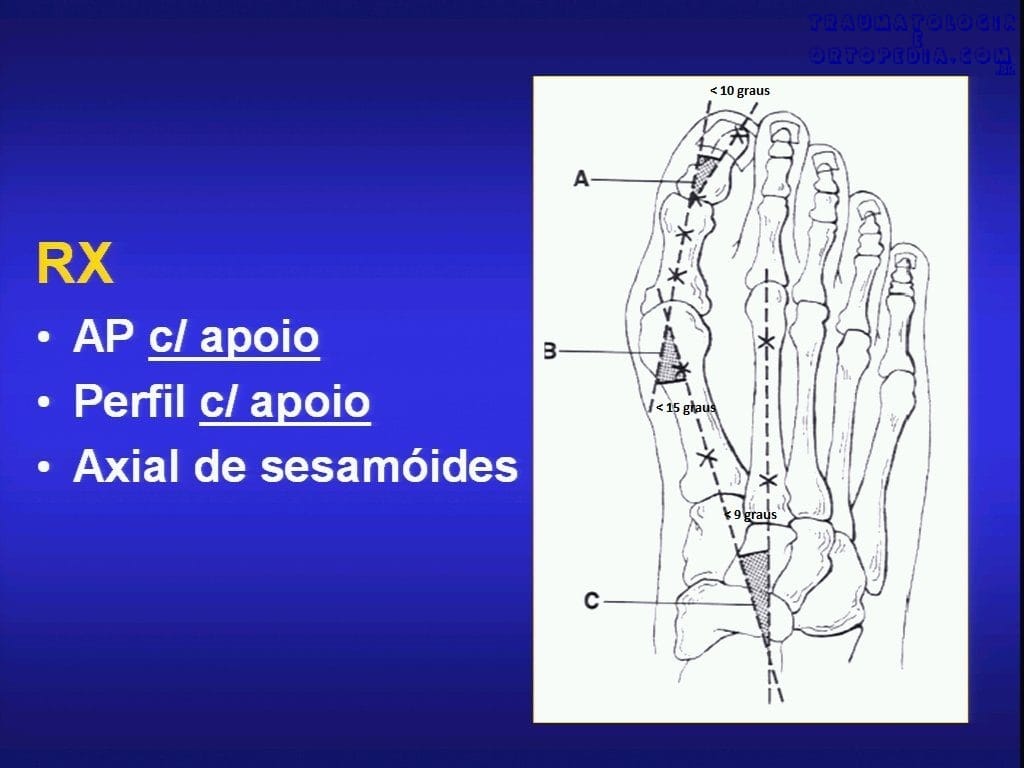
Principais ângulos para avaliar nas radiografias.
RX em AP, perfil com carga para diagnóstico, estadiamento e avaliação do tratamento:
1. Eixo mecânico do I meta: segmento de reta que passa pelo ponto central da cabeça do I meta e pelo ponto mediodafisário proximal do I meta.
2. Ângulo de valgismo do hálux: ângulo entre o eixo mecânico do I meta e o eixo da falange proximal. O normal é até 15º.
3. Ângulo intermetatarsiano: entre os eixos mecânicos do I e II meta. Normal até 9º.
4. Ângulo articular distal do metatarsiano (AADM): medido entre a linha que liga os dois pontos extremos da superfície articular distal do I meta e a perpendicular ao eixo mecânico do I meta. Normal até 8º – 15º).
5. Ângulo interfalangeal do hálux: entre os eixos mediodiafisários da FP e FD do hálux. Se > 6º – 14º firma diagnóstico de hálux valgo interfalângico.
6. Ângulo articular proximal da falange proximal (AAPFP): medido entre a linha que liga os dois pontos extremos da superfície articular proximal da FP e a perpendicular ao eixo mecânico da FP. Normal até 8º.
7. Congruência da articulação MTT-FL do hálux: refere-se ao deslocamento lateral da superfície articular da FP com relação à superfície da cabeça do I meta. Incongruentes são as articulações nas quais ocorre deslocamento lateral da falange, que determina afastamento > 2mm das margens laterais das superfícies articulares
8. Desvio sesamóideo: medida do grau de subluxação lateral dos sesamóides. Utiliza-se como critério a gradação de Smith, que toma como base o sesamóde tibial com relação ao eixo mecânico do I meta, podendo ser obtidas 4 gradações: Grau 0 – sesamóide tibial está medial ao eixo mecânico; Grau 1 – sesamóide tibial é cortado pelo eixo mecânico em – de 50%; Grau 2 – sesamóide tibial é cortado pelo eixo mecânico em mais de 50%; Grau 3 – quando ocorre luxação lateral completa do aparelho gleno-sesamóideo.
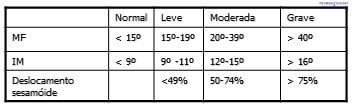
Classificação
| Âng. de valgismo | Âng. intermetatarsal | Sesamóides | |
| Leve | 15-20º | 9-11º | Luxados – 50% |
| Moderado | 21-40º | 12-16º | Luxados 50-75% |
| Grave | + 40º | +17º | Luxados + 75% |
Estadiamento radiológico – Coughlin
Tratamento
Conservador: apenas paliativo, não corrige as deformidades, nem evita progressão da doença. É realizado através de orientações, calçados com câmara anterior ampla, saltos baixos. No tipo juvenil é possível a utilização de órteses.
– Modificação do calçado
– Redução do salto para até 4 cm
– Alargamento da câmara anterior
– Incentivar uso de sandálias
– Barra transversa no solado para metatarsalgia
– Andar descalço: estimula desenvolvimento da musculatura intrínseca
– Palmilha para suporte do arco longitudinal medial
– Espumas nas saliências e espaçadores elásticos para uso noturno
– Exercícios, ajuste de atividades
– Indicação estética deve ser evitada
– Nos adolescentes, geralmente há deformidade progressiva, principalmente se história familiar positivo
Cirúrgico
Dor é o sintoma alvo do tratamento.
– Avaliação pré-operatória: RX AP + P com carga, oblíquo, axial dos sesamóides
– Documentar alterações degenerativas
– Avaliar ângulo de valgo interfalângico
– Os intermetatarseum: entre a base do 1º e 2º MTT -> pode reduzir a eficácia da liberação de partes moles isolada para correção do ângulo intermetatarsal
Realizado segundo o algorítimo de Roger Mann:
Devemos avaliar a qualidade da I articulação MTT-FL do hálux, diferenciando a articulação em congruente; incongruente e com alterações degenerativas.
1. MTT-FL congruente: predomina exostose medial, com valgismo leve. Nesse caso, exostectomia + procedimentos de partes moles. Para graus maiores de valgismo podemos realizar procedimentos ósseos (Chevron, Mitchell, etc). Na presença de valgismo interfalângico, pode ser feita a osteotomia de Akin.
2. MTT-FL incongruente: exostectomia + procedimentos ósseos (Chevron, Chevron biplano, Akin, Mitchell, Scarff e osteotomia da base do I meta).
3. MTT-FL degenerativa: nos estágios iniciais está indicada a artroplastia de ressecção de Keller. Em alterações mais extensas, faz-se artrodese (McKeever).
Hálux valgo < 25º
Congruente: osteotomia de Chevron ou osteotomia de Mitchell
Incongruente (subluxação):
– Realinhamento de partes moles distal
– Chevon ou Mitchell
Hálux valgo de 25º a 40º
Congruente: Chevron com procedimento de Akin ou Mitchell
Incongruente:
– Realinhamento de partes moles distal com osteotomia proximal
– Mitchell
Hálux valgo grave de 25º a 40º
Congruente:
– Osteotomia dupla – Akin e Chevron
– Akin e osteotomia de abertura de cunha do cuneiforme
Incongruente:
– Realinhamento de partes moles distal com osteotomia proximal
– Osteotomia em crescente do 1º MTT
– Osteotomia de abertura de cunha do cuneiforme
– Articulação cuneiforme-1º MTT hipermóvel
– Realinhamento de partes moles distal e artrodese cuneiforme-1º MTT
Cirurgias:
1. Exostectomia + capsuloplastia: casos leves. Não usar o sulco sagital e sim a borda medial do pé como referência para a exostectomia.
– Artroplastia da MTT-F do hálux
– – Reconstrução distal de partes moles e exostectomia
– – Usada em associação a outros métodos nas deformidades moderadas a graves
– Indicações isolada:
– 30-50 anos com sintomas
– Ângulo metatarsofalângico de 15º-25º
– Ângulo intermetatarsal < 15º
– Valgo interfalângico < 15º
– Sem alterações degenerativas
– Falha do tratamento conservador
– Correção aumenta pela excisão do sesamóide fibular
– – Libera a inserção do adutor do hálux e da cabeça lateral do flexor curto do hálux
– – Previne a tração do sesamóide fibular sobre o flexor longo do hálux pela bainha tendínea
– – Reduz o momento de valgo da 1ª MTT-F
– – Se excisado, cápsula medial deve ser reparada com o hálux em 10-15º de valgo
– McBride modificado:
– – Incisão medial e incisão capsular longitudinal
– – Liberação da cápsula da eminência medial, de dentro para fora
– – Avaliação da orientação e situação da superfície articular
– – Redução do hálux congruentemente na cabeça metatarsal
– – Se valgo > 15º após redução -> necessidade de osteotomia distal
– – Ressecção da eminência medial
– – Liberação capsular lateral e do tendão adutor
– – 2º estágio com uma incisão dorsal longitudinal
2. Osteotomia de Akin: valgismo interfalângico. A osteotomia é fixada.
– correção do hálux valgo interfalângico, sem varismo do 1º MTT e com exostose
– Se reconstrução de partes moles, contra-indicada por congruência mantida
3. Osteotomia de Chevron: mais usada, indicada para casos leves, angulação de 60º entre os braços, classicamente não fixada. O deslocamento lateral não deve ser > 50% da largura do meta.
– Indicações: < 50 anos, sem sinais de artrose ou componente de pronação do hálux
– Técnica
– Ressecção da exostose medial
– Osteotomia na cabeça MTT com traços divergindo de 70º e ápice distal
– Translação de até 1/3
– Fixação: desde nenhuma até parafusos
4. Osteotomia de Chevron biplana: permite correção do AADM. O braço inferior é paralelo ao solo e o superior a 80º do inferior. É realizado 3º corte paralelo à superfície articular distal do MTT. A osteotomia é fixada.
Osteotomia dupla
– Chevron + osteotomia de ressecção de cunha medial no nível do colo do 1º MTT
– Congruência articular e AAMD > 15º
– Corrige o valgismo da cabeça relativamente à diáfise e o hálux valgo
– Comum em hálux valgo juvenil
– É necessário fixar
5. Reparação de tecidos moles (McBride): realizada no caso do teste de McBride ser negativo (valgo irredutível). É realizada desinserção da cápsula lateral e do tendão adutor do hálux.
6. Osteotomia de Mitchell: envolve o colo e cabeça do I meta, com 2 osteotomias dorsoplantares e desvio lateral da cabeça.
7. Osteotomia de Scarff: osteotomia diafisária em 2 planos.
8. Osteotomia da base do I meta: osteotomia em cúpula com correção do varismo do I meta (melhor correção dessa deformidade).
– Osteotomias do 1º MTT: podem ser proximais, diafisárias ou distais
– – Distais: para deformidades leves a moderadas
– – Diafisárias: diversos inconvenientes e maior morbidade
– – – Descolamento de partes moles grande
– – – Necessita de estabilização rígida e imobilização prolongada
– – Proximais: casos mais graves
– – – Indicação:
– – – Deformidade moderada a grave
– – – Metatarsocuneiforme estável
– – – AAMD < 15º
– – – Preferencialmente incongruente
– – – Sem sinais degenerativos na metatarsofalângica
– – – Tipos:
– – – Osteotomia de subtração de cunha lateral: se index plux
– – – Osteotomia de adição – realizada a 1,5 cm da articulação metatarsocuneiforme
– – – Aproveita a exostose medial como enxerto
– – – Indicação: index plus minus e index minus
– – Osteotomia tipo Chevron: realizada a 1,5 cm da metatarsocuneiforme
– – – Ápice distal, ângulo de 60º e deslizamento lateral de até 1/3
– – – Indicação: index plux minus e index minus
– – Osteotomia crescente a 1,5 cm da metatarsocunieforme
– – – Convexidade distal, direção dorsoplantar
– – – Indicação: index plux minus e index minus
– – – Fixação: é recomendada
9. Artrodese da I metatarsocuneiforme (Lapidus): artrodese em valgo e dorsiflexão do I raio. Usada nos casos de hipermobilidade do I raio, contraindicada em pacientes com fise aberta.
– Artrodese da 1ª metatarsocuneiforme com ressecção de cunha de base lateral e fusão das bases do 1º e 2º MTT
– Fixação com FK ou parafusos canulados
– Contra-indicações:
– – Hálux valgo juvenil com fise aberta
– – 1º MTT curto (index minus): fazer adição de cunha de base medial
– – Artrose metatarsofalângica
10. Artroplastia de ressecção (Keller): ressecção da base da falange proximal do hálux e fixação com fio de Kirschner. Indicada na degeneração leve.
– Artropastia de ressecção da base da falange proximal do hálux + exostectomia
– Indicações para idosos e sedentários
– Deformidade moderada a grave associada a artrose dolorosa
– Contra-indicada para doentes jovens e ativos
– – Retração dos sesamóides, insuficiência do 1º MTT -> metatarsalgia de transferência
– Deteriorização do resultado a longo prazo
– Ressecção excessiva da base da falange proximal: flexor curto inserido na base da FP
– Desequibíbrio dos intrínsecos:
– – Garra do hálux
– – Extensão do hálux (hallux extensus)
11. Artrodese MTT-FL (McKeever): 15º de valgismo e 15º de dorsiflexão em relação ao solo (30º de dorsiflexão em relação ao I meta).
– Indicação principal: artrose avançada
– Procedimento de salvamento nas deformidades graves
– Posição ideal: 15º-20º de valgo e 20-30º de flexão dorsal e rotação neutra
– Artrodese da cunha medial – 1º MTT
– Indicação:
– – Doente jovem, com deformidade moderada ou grave
– – Hipermobilidade da metatarsocuneiforme ou frouxidão ligamentar generalizada
– Técnica de salvamento nas recidivas de hálux valgo grave
– Se 1ª MTT-F congruente:
– artrodese metatarsocuneiforme + Akin (osteotomia da falange proximal com correção extra-articular)
12. Silver: capsulorrafia medial, exostectomia, liberação capsular lateral, liberação do tendão do adutor do hálux e correção do desvio lateral dos sesamóides
Hálux Valgo Interfalangeano
Desvio lateral da falange distal do hálux em relação a falange proximal
Etiopatogenia: alteração congênita do desenvolvimento (crescimento excessivo do lado medial da falange) e alteração adquirida (relacionado com 2º dedo em martelo ou excessivamente curto)
Tratamento incruento: não tem resultado.
Tratamento cirúrgico: osteotomia em cunha de fechamento da falange proximal.
Hálux Valgo com Espasticidade
Pacientes com transtornos neuromusculares como PC, AVC, podem desenvolver hálux valgo.
– Estes pacientes apresentam espasticidade dos músculos da panturrilha, que produzem pé eqüino e secundariamente um hálux valgo severo por diminuição do bordo (arco) interno do pé (pronação).
– Nestas situações, a recorrência da deformidade e uma possibilidade definida.
Geralmente, uma artrodese primária oferece resultados melhores.
> Arquivos de Apresentações em ppt
Autor: Dr. Márcio Silveira – ortopedista especialista em esportiva
> Arquivos de Resumos em pdf


