Epidemiologia
– Adultos jovens
Mecanismo de Trauma
Solicitação longitudinal do pé plantarmente flexionado – ROMPE PRIMEIRO LIGAMENTOS (lig) DORSAIS, DEPOIS plantares.
– traumas de alta energia, carga axial descendo escadas, estribo de moto e cavalo.
Anatomia
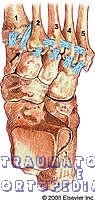
Transição do médio-pé e ante-pé.
– 3 cunhas e cuboide para metatarsos (meta). Ligamentos plantares são mais fortes. Não há ligamento entre o segundo e o primeiro meta.
– Ligamento de Lisfranc = Cunha medial plantar para base do 2º meta.
– 2º e 3º meta tem forma triangular na base, demais são quadriláteros.
Quinto raio é o mais móvel, depois o primeiro, demais são mais fixos sendo o 2º fixo devido a sua conformação óssea entre as cunhas (cunha intermédia mais curta).
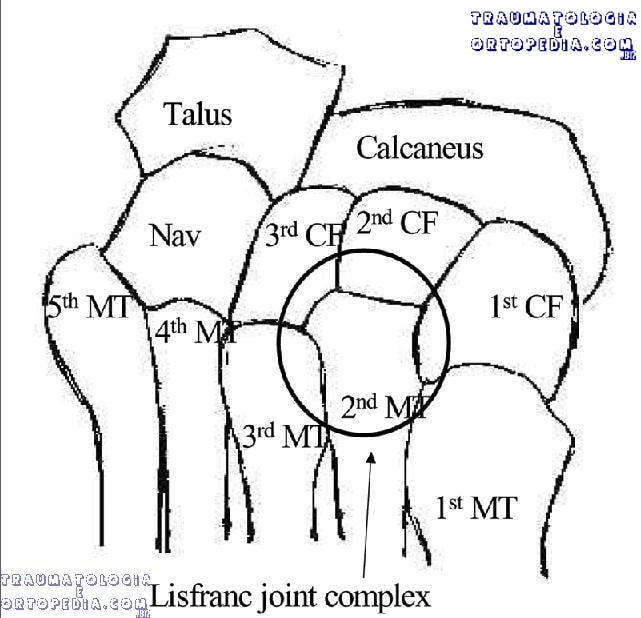
Classificação
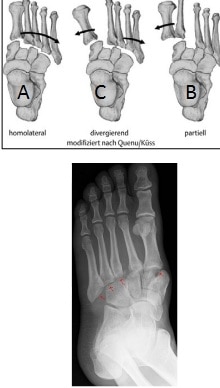
Quenu-Kuss, modificada por Hardcastle:
I – Homolateral (medial e lateral);
II – Isoladas (1 ou 2 metas);
III – Divergentes
Myerson:
–> A – incongruência total em qualquer plano ou direção
–> B1 – Incongruência parcial que afeta o raio medial isoladamente
–> B2 – Incongruência Parcial que afeta metas laterais em qualquer direção ou plano
–> C1 – Padrão divergente com primeiro meta deslocado medial e metas laterais deslocados em outro padrão, com incongruência parcial
–> C2 – Padrão divergente com incongruência total
Quadro clínico
– Dor, Edema, alargamento do ante-pé pode estar presente.
Exames de imagem
– Rx AP, Perfil (com carga) e oblíquo medial a 30º
– – até 20% das lesões passa despercebida no início
– RX oblíquo: relação da borda medial do 4º com a borda medial do cuboide e da borda medial do terceiro com a cunha lateral
– indicadores mais consistentes: 2º meta no AP e 4º meta na Oblíqua
– Se não suportar carga, fazer stress (adução e abdução, pronação e supinação) com analgesia.
– Desvios: maiores do que 2mm
Tratamento não-operatório
– Menos do que 2 mm de desvio, sem evidência de instabilidade no perfil com carga.
– Gesso suropodálico por 6 semanas.
– Rx de estresse para controle com 10 dias. Teste progressivo quanto à tolerância de carga até que seja indolor (ponta do pé monopodálico é bom sinal)
Tratamento operatório
– incisão: entre 1º e 2º / sobre o 4º meta
– – mais de 2 mm desvio
– Redução aberta tem melhor resultado (mas pode-se tentar primeiro fechada)
– Usar parafusos sou fios (preferência: parafusos nas centrais e FK nas laterais)
– Ordem de fixação: 2º, 3º, 4º, 5º e 1º
Os bloqueios mecânicos que dificultam a redução incluem a impactação das superfícies articulares, a interposição do tibial anterior entre o 1º e 2º metatarsos
Pós-operatório
– sem apoio de peso por 6 a 8 semanas, depois apoio progressivo com gesso, retirar gesso assim que pcte apoiar totalmente sem dor
– Retirada de material de síntese (RMS): FK – 6 semanas (ou 3-6 meses) / parafusos: 3-6 meses
Complicações
– Clássica é artrose.
– Síndrome Compartimental.
> Arquivos de Apresentações em ppt
> Arquivos de Resumos em pdf


