Epicondilite lateral (tennis elbow)
– Doença é do tendão e não óssea
– 35-50 anos
– Incidência em Homem = Mulher
– Pouco sinais inflamatórios na anatomia patológica
– Mais comum em não atletas (95%)
– Atividades com supinação e pronação repetitivas com antebraço em extensão
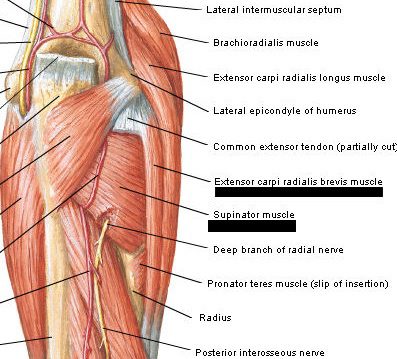
– Geralmente acomete a origem do extensor radial curto do carpo ou supinador (origem comum)
Quadro clínico
– Desconforto na origem do extensor radial curto do carpo (ERCC)
– Dolorimento 5 mm distal e anterior ao ponto médio do côndilo
– Dor maior com dorsiflexão e supinação resistida e ao agarrar objetos
– Radiografia (RX): ocasionalmente calcificação
– Ressonância magnética (RNM): aumento de sinal e espessura em T1 e T2
Teste de Mill
No teste de Mill o examinador realiza a palpação do epicôndilo lateral com o polegar e realiza movimento de pronacão passiva do antebraço, com flexão do punho e extensão do cotovelo. A presença de dor ao redor do epicômdilo lateral é considerada como teste positivo. A sensibilidade desse teste é intermediária (53%), mas possui alta especificidade (100%).
Teste de Maudsley
No teste de Maudsley o paciente realiza força de extensão d 3o dedo (dedo médio) enquanto o examinador realiza contra-resistência. O antebraço fica em posição de pronação e o cotovelo flexionado. A extensão do cotovelo costuma sensibilizar o teste em alguns pacientes e causar mais dor. A presença de dor ao redor do epicôndilo lateral e trajeto do tendão extensor comum é indicativo de teste positivo. O teste de Maudsley apresenta alta sensibilidade (88%), o que significa que nos pacientes com epicondilite ele quase sempre será positivo, no entanto sua especificidade é baixa (<10%), significando que mesmo em pacientes sem epicondilite lateral o teste pode estar positivo.
Teste do levantamento da cadeira
Um teste que habitualmente desencadeia dor da epicondilite lateral é realizar o levantamento de uma cadeira com a palma da mão voltada para baixo (antebraço em pronação). A movimentação do cotovelo sem resistência costuma estar normal.
Diagnósticos Diferenciais:
– Instabilidade em varo
– Artrose do compartimento lateral
– Osteocondrite dissecante do capitato

– Síndrome do túnel radial: coexiste em 5% dos doentes
– Síndrome compressiva do interósseo posterior
— Causada por 1 de 4 estruturas:
— Banda fibrosa perto da borda anterior da cabeça radial
— Ramo da artéria radial recorrente
— Margem distal do tendão do extensor radial curto do carpo
— Margem superior do supinador (arcada de Frohse)
— Dor é localizada 3-4 cm distal ao epicôndilo lateral
— Pode ser reproduzida com extensão do 3º dedo contra resistência
– Síndrome do túnel do carpo: 10%
Correlação clínico patológica
Nirschl:
Categoria I: sem invasão angiofibroblástica
– Quadro clínico: dor latejante leve, geralmente após trabalho pesado
– Patologia: inflamação aguda e reversível
– Tratamento: AINH, fisioterapia, evitar sobrecarga
Categoria II: invasão angiofibroblástica parcial
– Quadro clínico: dor intensa com atividade e sintomas ao repouso
– após repouso: atividades rotineiras podem ser feitas com pouca dor
– Patologia: doença permanente mas há alguma cicatrização
– Tratamento: se < 50% do tendão: conservador
– ocasionalmente cirúrgico
Categoria III: invasão angiofibroblástica intensa
– Quadro clínico: dor noturna e ao repouso com atividades diárias prejudicadas
– Patologia: ± ruptura parcial ou total do tendão
– Tratamento: invariavelmente necessita de cirurgia
– raramente há sucesso com tratamento conservador
Dlabach e Baker (classificação artroscópica)
Tipo I: cápsulas intactas
Tipo II: lesões lineares na superfície inferior da cápsula
Tipo III: rupturas completas da cápsula, com avulsões parciais ou completas do ERCC
Tratamento
Conservador (95%): RICE
– fisioterapia / órtese de contenção / infiltração / AINE
A maioria dos casos de epicondilite lateral (70 a 80%) apresenta evolução auto-limitada, com melhora espontânea em até 3 meses. Em uma parte dos casos a lesão torna-se crônica, causando limitação prolongada. O tratamento ideal deve ser individualizado de acordo com a fase da lesão e nível de dor e limitação. Abaixo apresentamos as opções de tratamento:
Correção funcional
Uma das medidas mais importantes no tratamento da epicondilite lateral é a identificação dos padrões de movimento e postura que desencadearam a lesão. É comum que o paciente não perceba atitudes posturais e movimentos que sobrecarregam o tendão extensor comum. O uso de computadores e celular está envolvido em muitos casos, da mesma forma que trabalhos e esforços repetitivos. Particularmente, o paciente deve ter atenção à sustentação prolongada do punho e antebraço. A correção funcional é medida essencial para que exista regeneração tendínea.
– Sem melhora: procurar causas secundárias
– após 6-12 meses: considerar cirurgia
– manipulação sob anestesia (especialmente de contratura em flexão)
– ressecção do tendão doente e reparo direto no osso
Cirúrgico: melhora de 85-90% dos doentes operados
– Bosworth: liberação da aponeurose extensora e do ligamento orbicular da cabeça radial
– Ligamento orbicular: relação íntima com os extensores do punho e dos dedos
– Alongamento do extensor radial é possível
– Cabot recomenda associar liberação da cápsula anterior quando contratura em flexão
– Fatores de seleção para a cirurgia:
— Falha na reabilitação e sintomas > 1 ano: provavelmente é categoria III
— Múltiplas infiltrações com corticoesteróides
— Dor constante sem atividade: sugere categoria III
— Doença articular associada
– Técnica:
— Identificação e excisão de todo o tecido doente
— Geralmente a maioria ou toda a inserção do extensor radial curto do carpo
— Pode incluir a porção anteromedial do extensor comum dos dedos e raramente a borda inferior do extensor longo do carpo
— Na cirurgia a porção degenerada do tendão (processo chamado de “tendinose com hiperplasia angiofibroblástica”) é ressecada e a porção saudável do tendão e do osso (epicôndilo lateral) são cruentadas para se estimular o processo de regeneração.
Procedimento de Almquist: ressecção do epicôndilo lateral e do tecido acometido, cruentação da região e transferência do músculo ancôneo para a região.
Anteriormente era utilizado a técnica de Boyd e McLoad. Esse procedimento consistia de excisão da parte proximal do ligamento anular, liberação de toda a origem dos extensores, excisão da bursa adventícia originalmente descrita por Osgood, e ressecção da sinovial hipertrófica na articulação radiocapitelar, conforme originalmente descrito por Trethowan.
Atualmente utiliza-se uma via de acesso mais limitada, que consiste de exposição da origem doente do ERCC, ressecção do tecido degenerativo e reparo direto ao osso (cirurgia de Nirschl modificada).
De acordo com a maioria dos autores, a melhora ocorrerá dentro de 3 a 4 meses se bem sucedido. Morrey refere que 1 ano é um período razoável para considerar uma nova intervenção, caso sintomas não melhorem.
Pós-operatório:
Após a cirurgia de Nirschl, o membro deverá ser mantido em uma tala até a 1ª semana, onde se dá inicio a exercícios de amplitude de movimento. Após cicatrização da ferida poderá dar inicio ao exercícios de fortalecimento. A atividade intensa poderá ser retomada dentro dos limites da dor em 8 a 10 semanas, a força deverá retornar completamente em cerca de 3 meses.
Epicondilite medial
– Menos comum (1/5) e mais difícil de tratar do que a lateral
– Causa mais comum de dor medial
– 3ª-5ª década de vida
– Incidência de 2x Masculino > feminino
– Membro dominante em 60%
– Mais comum em atletas com movimentos acima da cabeça e com força de valgo do cotovelo
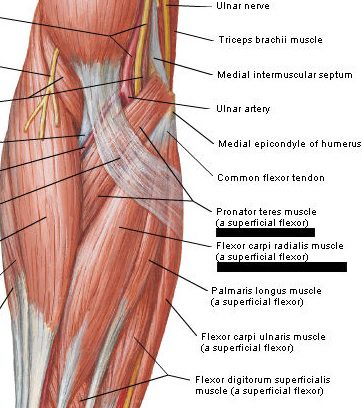
– Flexor radial do carpo: origem primária do tendão conjunto medial
– Pronador redondo: origem da parte supero-ânterior do epicôndilo medial e do tendão conjunto medial (ligamento oblíquo anterior acessório)
– Geralmente origem do flexor radial do carpo e pronador redondo e no tendão conjunto medial
Quadro clínico
– Dor na face medial do cotovelo que piora com pronação ou flexão resistida
– Associado a neuropatia do nervo ulnar: 50%
– Área de maior dor distal e anterior ao ponto médio do epicôndilo medial
– RX: geralmente normal
– Calcificação do ligamento colateral ulnar: pode significar insuficiência ligamentar crônica
Classificação
Baseada na presença de alterações do nervo ulnar
– Tipo IA: sem sintomas do nervo ulnar
– Tipo IB: sintomas leves do nervo ulnar
– Tipo II: neuropatia moderada a grave com déficit objetivo
Diagnóstico Diferencial
Neuropatia do nervo ulnar e instabilidade ligamentar colateral medial
Tratamento
Conservador: RICE
Cirúrgico:
– Indicações: falha no tratamento conservador ou progressão da neuropatia ulnar
– Tipo IA: desbridamento epicondilar
– Tipo IB: desbridamento mais descompressão cubital ou transposição do nervo ulnar
– Tipo II: desbridamento mais transposição
Vangsness e Jobe descreveram a liberação da origem do flexo-pronador, excisão do tecido patológico e reinserção ao osso cruentizado.
Nirschl prefere a excisão do tecido patológico por um procedimento que deixa o tecido normal intacto, reparando o defeito subseqüente.
Pode ser feito a transposição do ulnar nos pacientes sintomáticos. Também pode ser feita uma epicondilectomia, mas não mais que 20% do ligamento colateral ulnar.
> Arquivos de Apresentações em ppt
> Arquivos de Resumos em pdf