Nervo Periférico seccionado. Anatomia do Nervo/ Tipos de Lesão nervosa/ Prognóstico
Anatomia do Nervo
O sistema nervoso é dividido em duas partes: uma central, formada pelo cérebro e pela medula espinhal, e outra periférica, composta por todos os nervos que se originam do cérebro (nervos cranianos) e da medula espinhal (nervos periféricos). Os nervos periféricos são estruturas em forma de cordões que podem conter milhares de fibras nervosas. Essas fibras conectam o cérebro e a medula espinhal com todo o corpo humano (pele, músculos e órgãos internos), controlando movimentos e sensações.
Quando executamos um movimento, é gerado um comando em nosso cérebro, que segue, sob a forma de um estímulo elétrico, até a medula espinhal, que através dos nervos periféricos alcança o músculo solicitado. Já quando falamos de sensibilidade (calor, frio, dor), o trajeto do estímulo elétrico é inverso. Tem origem em receptores na pele, tendões e músculos e segue até a medula espinhal e depois para o cérebro.
Cada nervo espinhal é formado pela raiz dorsal (sensitiva) e ventral (motora). 31 pares de nervos saem pelos seus respectivos forames na coluna (8 cervicais, 12 torácicos, 5 lombares, 5 sacros, 1 coccígeo).
As fibras que formam a raiz motora saem da região ântero-lateral da medula. As fibras sensitivas originam-se de receptores à dor, térmicos, tácteis, e ao estiramento. Os corpos celulares destas fibras estão localizados dentro dos gânglios das raízes dorsais e penetram na medula na região póstero-lateral. Cada fibra nervosa, ou axônio, é extensão direta de uma célula de um gânglio da raiz dorsal, de uma célula do tronco anterior, ou de uma célula nervosa simpática pós-ganglionar.
Pode ser mielinizada ou não (1:4).
– Nas fibras mielinizadas as Células de Schwann envolvem uma bainha de mielina em torno do axônio.
– Nódulo de Ranvier é o ponto no qual um Célula Schwann termina e outra começa.
– Endoneuro é a camada de Tecido Fibroso que envolve axônio-Célula de Schwann-bainha mielina. Cada grupo de axônios (fascículos) são envolvidos pelo Perineuro. Cada grupo de fascículos são envoltos pelo Epineuro.
– Existe uma vascularização extrínseca e outra intrínseca em cada nervo. A intrínseca corre longitudinalmente dentro do endo-peri-epineuro é extensa e permite mobilização cirúrgica sem desvascularizar o nervo.
– Qualquer parte de neurônio separada do seu núcleo degenera e sofre fagocitose. Esse processo de degeneração distal ao ponto de lesão é a Degeneração Walleriana.
– A reação proximal ao ponto de separação é a Degeneração primária traumática ou retrógrada.
Existem três tipos de nervos: os mistos, os motores e os sensitivos. Os motores têm como função transmitir o estímulo elétrico ao músculo para que um movimento seja realizado. Os sensitivos exercem apenas a função de sensibilidade, como os nervos localizados nas pontas dos dedos. Os mistos exercem as duas funções. “Quanto mais complexo for um nervo, como o misto, maior a dificuldade de as fibras encontrarem seu par correspondente”, esclarece o ortopedista. A recomendação é que ela seja feita o mais rápido possível.
Caso o procedimento demore para ser realizado, a área atingida pelo nervo perde sua função. Os músculos possuem uma estrutura chamada placa neuromotora, que é onde chegam as informações transmitidas pelos nervos. A partir de um ano de lesão essa placa, que ficou sem receber informações, começa a se degenerar. Por isso, lesões antigas não são mais passíveis de reconstrução.
Degeneração Walleriana
– Degeneração de axônios e suas baínhas de mielina após secção do nervo, geralmente traumática. O material resultante da degeneração da mielina e dos axônios tende a formar enovelados de membranas conhecidas como figuras de mielina.
– As alterações ocorrem nas fibras nervosas desde o ponto de rompimento distalmente ao órgão efetor ou receptor e proximalmente até o nodo de Ranvier acima da incisão.
Circulação neuronal
– vasos epineurais: mais calibrosos
– – suprem segmentarmente os vasos fasciculares
– vasos perineurais
– vasos endoneurais
– plexo vascular fascicular -> simpateticamente inervado
– isquemia (> 50-60 mmHg): edema, invasão por fibroblastos -> cicatriz constritiva
Classificação de Seddon
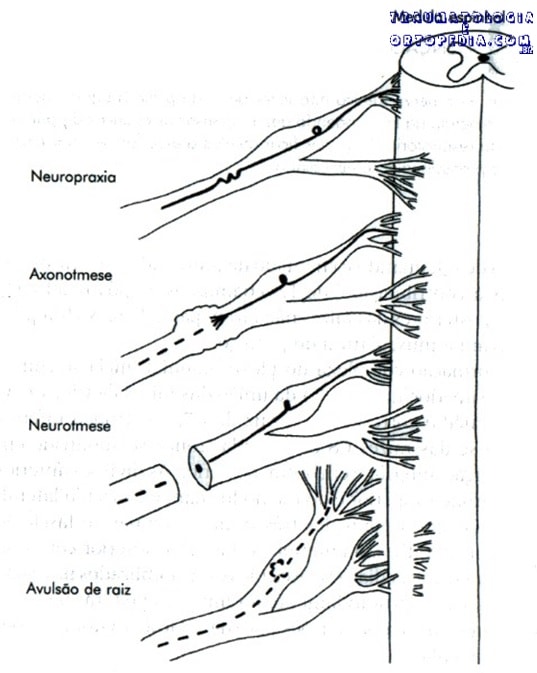
Neuropraxia: pequena contusão ou compressão de um nervo periférico. Interrupção fisiológica da condução nervosa. A recuperação ocorre em dias ou semanas.
Axonotmese: ruptura axonal e degeneração walleriana distal, mas com preservação das células de Schwann e do tubo endoneural. Pode ser esperada uma regeneração espontânea, com boa recuperação funcional.
Neurotmese: secção completa do nervo, avulsão ou esmagamento do mesmo. Não se pode esperar recuperação espontânea significativa.
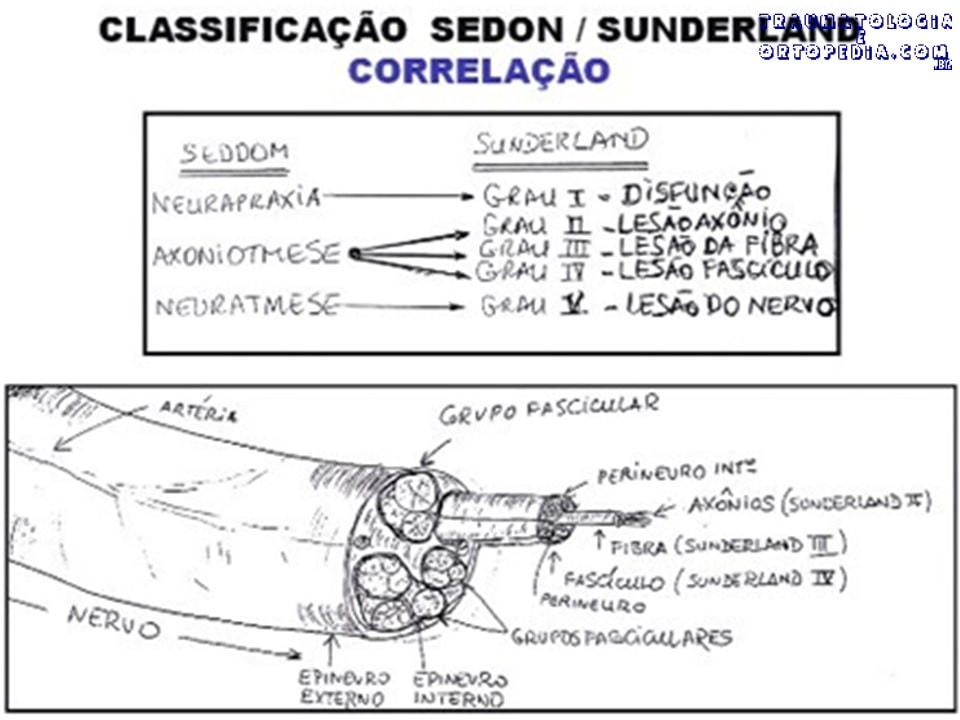
Classificação de Sunderland
Grau 1 (lesão mielínica) – Lesão da bainha de mielina: neuropraxia, regeneração espontânea; afeta mais a função motora
Grau 2 (lesão axonal) – Lesão do axônio: corre degeneração walleriana; déficit motor-sensitivo; Tinel; bom prognóstico
Grau 3 (lesão do tubo endoneural e de seu conteúdo) – Lesão de tubo neural e seu conteúdo: perineuro preservada; entretanto retorno da função neural não ocorre
Grau 4 (lesão ao perineuro) – Lesão de perineuro: Não haverá Tinel; prognóstico é ruim sem cirurgia
Grau 5 (lesão de todo o tronco nervoso) – Lesão de tronco nervoso inteiro: possibilidade de retorno funcional sem cirurgia é remota
Grau 6 (Mackinnon): lesões mistas.
O axônio cresce a uma velocidade de 1-2 mm por dia, embora a velocidade tenda a ser um pouco menor conforme ele se estende longe do corpo celular.
Causas das lesões dos nervos periféricos
Laceração e contusão
A lesão por laceração e contusão é causada por instrumentos penetrantes, por fragmentos ósseos (resultantes de fraturas) e por armas de fogo.
Nos ferimentos por instrumentos penetrantes ou fragmentos ósseos a lesão é causada no momento do trauma diretamente pelo agente. Já nas lesões por arma de fogo o nervo é deslocado para fora do seu trajeto na hora da passagem do projétil, mas em seguida retorna à sua posição original.
É por isso que as lesões por arma de fogo resultam em contusão local, ruptura interna dos axônios e do tecido conjuntivo de sustentação.
Aproximadamente metade dos nervos que sofre uma paralisia completa por lesão de arma de fogo pode recuperar algum grau de disfunção útil. Já 20% das lesões por fratura causam neurotmese grave a ponto que seja necessária a ressecção do fragmento lesado e uma sutura dos cotos do nervo.
Estiramento-Tração
As lesões de estiramento-tração acontecem geralmente em movimentos exagerados na articulação do ombro, com ou sem luxação articular ou fratura.
Apesar de geralmente ocorrerem em traumatismos fechados, todos os graus de lesões podem ocorrer. Os vários elementos do plexo braquial podem ser acometidos por lesões de diferentes intensidades.
Durante o parto alguns elementos do plexo braquial podem ser lesados por estiramento durante as manobras para passagem da criança pelo canal vaginal. O mais comum é que isso aconteça em partos com apresentação cefálica, por causa das manobras de liberação forçada dos ombros, com tração cefálica e comprometimento dos elementos superiores do plexo.
As manifestações clínicas da paralisia braquial obstétrica são o comprometimento dos movimentos das articulações do ombro e cotovelo, denominada de paralisia do tipo superior ou de Duchene-Erb.
Com uma frequência menor os elementos inferiores podem ser comprometidos durante o parto pélvico, em um movimento de hiperabdução de braços durante uma tração efetuada pelo corpo. Esse tipo de lesão gera comprometimento nos movimentos das mãos e é chamada de paralisia do tipo inferior ou de Dejerine-Kumpke.
A paralisia braquial obstétrica pode apresentar recuperação espontânea, dependendo do caso.
Acidentes de trabalho em que o indivíduo prende o braço em equipamentos como esteiras rolantes também são causas de estiramento do plexo braquial. Em alguns casos pode ocorrer lesão de plexo braquial por causas iatrogênicas durante procedimentos cirúrgicos.
Os nervos do plexo lombosacral também podem sofrer estiramento por meningoceles ou devido à hiperextensão grave da coxa em fraturas pélvicas.
As lesões por estiramento podem melhorar espontaneamente, porém quando elas não melhoram não existe um tratamento cirúrgico para curar completamente. Quando há uma neurotmese o segmento comprometido é muito extenso, sendo necessário longos enxertos que nem sempre apresentam bons resultados.
Compressão/Isquemia
Pode ocorrer por pressão externa, posturas extremas durante anestesias para cirurgias, durante o sono anormal (induzido por intoxicação exógena) e etc.
As lesões por isquemia podem gerar leves alterações da bainha de mielina ou degeneração walleriana completa.
As lesões por compressão podem ocorrer após traumas e devem ser prevenidas e tratadas o quanto antes.
A manipulação dos membros para alinhar fraturas pode causar lesões de nervos íntegros, que podem variar desde uma seção até uma formação de hematomas que resultam na ruptura de vasos do epineuro.
A contratura de Volkman é um exemplo grave de paralisia isquêmica, que ocorre após a manipulação ou imobilização com gesso de uma fratura do rádio ou ulna proximal, associada a edema e hemorragia no compartimento anterior do antebraço. Quando a isquemia é muito grave pode resultar em um infarto da musculatura volar do antebraço, com lesão no nervo mediano e talvez no nervo ulnar, com fibrose do epineuro.
Quando o paciente apresenta edema e relata a presença de parestesia dolorosa, pode haver a possibilidade de uma síndrome do compartimento.
Caso haja suspeita dessa síndrome, o tratamento cirúrgico é indicado para descompressão imediata, para prevenir uma lesão nervosa.
Se as alterações isquêmicas envolvem um segmento muito longo do nervo, as alterações se tornam irrecuperáveis.
Choque elétrico
Esse tipo de lesão resulta de um contato de uma extremidade com fios de alta tensão.
A passagem de corrente elétrica de alta voltagem causa lesões nervosas e musculares. Os segmentos dos nervos podem sofrer necrose completa, dando lugar a tecido cicatricial. Mesmo a estrutura fascicular estando íntegra, a região intrafascicular pode estar lesionada e impedir a regeneração neuronal.
Além disso, os músculos podem sofrer grandes coagulações, que levam a grandes contraturas e diminuindo as chances de reinervação.
Alguns pacientes podem se recuperar e outros não. Substituir os segmentos lesados por enxertos se torna difícil em razão das extensas queimaduras de pele e necrose óssea.
Injeção de drogas
Caso um indivíduo injete drogas próximo aos nervos ou até mesmo dentro deles, uma lesão poderá ser causada. Os nervos mais atingidos desses casos são o ciático e o radial.
Drogas injetadas próximas aos nervos causam neurites e isquemia, já as injeções dentro dos nervos podem causar degeneração axonal.
Sinais e sintomas de nervo lesado
A lesão aguda tem como característica a perda da sua função normal, e isso depende do tipo de nervo lesado (motor ou sensorial) e do local da lesão.
Caso o comprometimento seja muscular os sintomas podem ser fraqueza ou paralisia. Se o comprometimento for sensorial, os sintomas podem ser a parestesia e a dor.
Diagnóstico
A história clínica sugere qual o tipo de lesão produzida sobre o nervo (tração, compressão, isquemia, etc), porém um exame neurológico detalhado é necessário para ajudar a localizar a lesão.
As explorações eletrofisiológicas (eletromiografia e eletroneurografia) podem indicar o nível e tipo de lesão nervosa, distinguir as lesões nervosas e musculares e seguir o processo de reinervação.
A eletromiografia realiza-se colocando um eletrodo/agulha no músculo que será examinado. O músculo normal em estado de repouso não produz atividade elétrica espontânea, a não ser que o relaxamento seja insuficiente, porque as unidades motoras estão inativas. Como resposta a uma contração mínima, produzem-se potenciais de ação débil, bifásicos e trifásicos.
Porém, geralmente um único exame eletromiográfico pode não ser o suficiente para se estabelecer a gravidade e prognóstico da lesão. Para melhores informações, o ideal é que exames seriados sejam realizados para uma avaliação correta dos processos degenerativos e regenerativos.
Em alguns casos, quando existe seção do nervo, a evolução da degeneração é rápida e os sinais da desnervação muscular é rápida, podendo aparecer já nos primeiros dias da lesão.
Já a eletroneurografia consiste na captação de potenciais evocados em um ponto de tronco nervoso distal a uma lesão em continuidade, após um estímulo efetuado em um ponto do nervo proximal à lesão ou vice-versa. Esse tipo de exame geralmente é efetuado em um procedimento cirúrgico.
Tratamento
Ferida aberta com lesão de nervo periférico deve ser lavada, desbridada, sob anestesia. ATB e profilaxia anti-tetânica.
– Reparação imediata deve ser realizada se houver equipe e material adequados e condições clínicas do paciente.
– Se não, efetuar nos primeiros 3-7 dias.
Idade: quanto mais novo o pct, melhor a velocidade e o grau de regeneração nervosa.
Intervalo entre extremidades nervosas é o fator mais importante: melhor uma lesão por instrumento afiado do que por PAF.
– Perda segmentar de nervo pode ser tratada com:
1) mobilização de nervo
2) transposição de nervo
3) flexão de articulação
4) enxerto (nos casos em que as extremidades não conseguem se tocar, impossibilitando a sutura, é necessário realizar um enxerto, que consiste na retirada de um pedaço de um nervo que tem uma função menos nobre como uma emenda para um nervo mais importante)
5) encurtamento ósseo.
Atraso entre a lesão e a neurorrafia afeta mais a lesão motora que a sensitiva. Limite é desconhecido, mas deve-se fazer nos primeiros 3-7 dias.
Quanto mais proximal a lesão, mais incompleto é o retorno global da função. Usar náilon monofilamento 8-0, 9-0, 10-0. Estimulador de Nervo é mto útil. Instrumentos delicados são essenciais.
Avaliação da recuperação da sensibilidade
Medida pela escala do British Medical Council System of Assessment, em que:
- S0 – não há recuperação sensorial,
- S1 – recuperação à dor profunda cutânea,
- S2 – recuperação à dor superficial cutânea,
- S2+ – exacerbação da resposta,
- S3 – recuperação à dor e toque sem exacerbação e discriminação de 2 pontos > 15 mm,
- S3+ – boa localização do estímulo e discriminação de 2 pontos de 7-12 mm e
- S4 – recuperação completa e discriminação 2 de pontos de 2-6 mm;
Avaliação da recuperação motora
Pela escala British Medical Council System of Assessment, na qual:
- Grau 5: força normal contra a resistência total,
- Grau 4: a força muscular é reduzida, mas há contração muscular contra a resistência,
- Grau 3: obtido o movimento da articulação apenas contra gravidade e sem resistência do examinador,
- Grau 2: há força muscular e movimentação articular somente sem a resistência da gravidade,
- Grau 1: contração muscular sem movimento é vista ou sentida ou fasciculações são observadas no músculo e
- Grau 0: nenhum movimento é observado;
Transferências tendíneas
Músculo deve ter força grau IV ou V antes da transferência
– Perde 1 ponto de força após procedimento
– Não se deve usar músculo que foi reinervado – Deve-se escolher músculo que tenha excursão similar
– Não deve acarretar impotência de função do doador
Paralisia do radial
– Pronador redondo -> ERCC – FUC -> ECD e ELP – PL -> AbLP
Paralisia do mediano
– FS 4º / EUC -> AbCP com polia no FUC
Paralisia do nervo ulnar
– Se proximal: extensores e intrínsecos
– Distal: somente extensores
Lesão de plexo braquial
– Flexoplastia de Steidler
– – Se bíceps braquial e braquial paralisados
– – Grupo muscular com origem no epicôndilo medial com força melhor
– – Técnica: transferência dos flexores comuns do epicôndilo medial para o úmero, 5 cm proximal
– – Problema: deformidade em pronação do antebraço



