Defeito total
Raramente cicatriza espontaneamente
Maioria desenvolve alterações degenerativas
Técnicas para tratamento: abrasão, perfuração, aloenxerto, auto-enxertos e transplante de células
Classificação
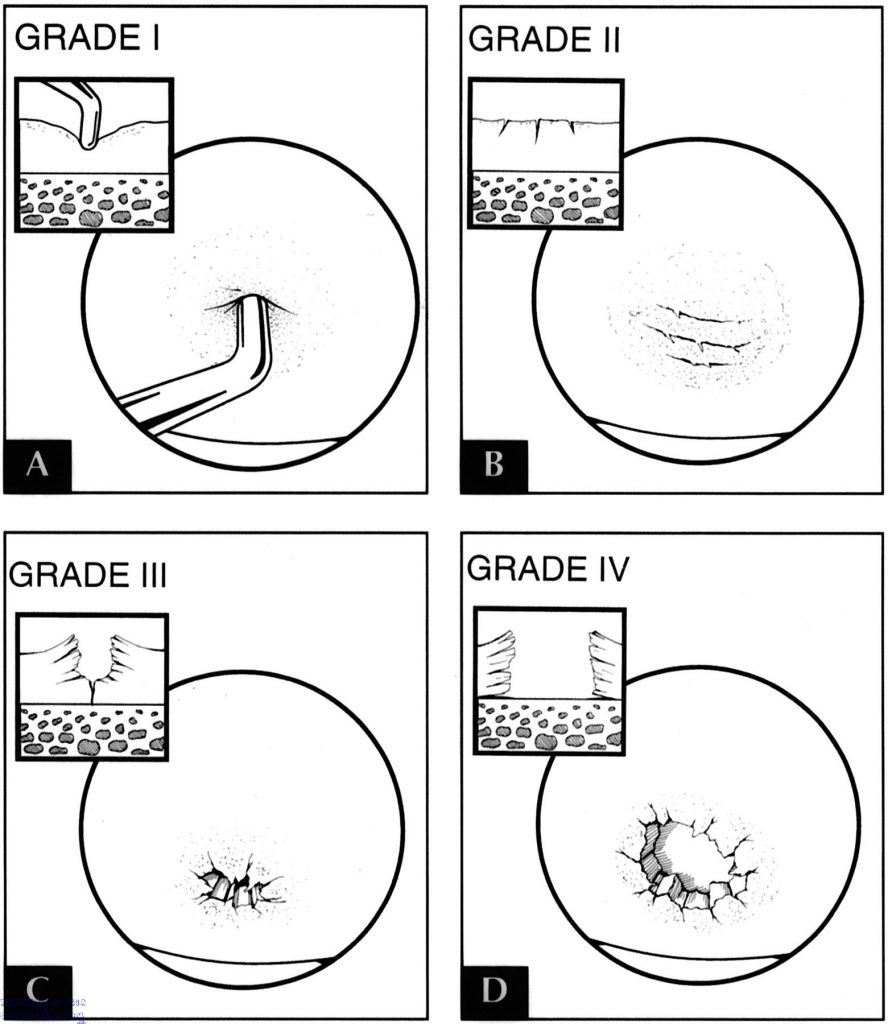
I – amolecimento da cartilagem e edemas
II – fragmentação de cartilagem ou fissuras com diâmetro < 1,5 cm ou < 50%
III – fragmentação ou fissuras com diâmetro > 1,5cm ou > 50%
IV – erosão ou perda completa da cartilagem articular, com exposição do osso subcondral
Tratamento
– conservador por 12 semanas pela suspeita clínica
– falha do tratamento conservador: tratamento cirúrgico
Técnica das microfraturas para lesões condrais
Melhora a recobertura condral
Indicações:
– Lesão de espessura total
– Cartilagem instável superposta ao osso subcondral
– Alterações degenerativas em joelho com alinhamento axial normal
Pré-requisitos:
– Alinhamento normal
– Considerar idade e nível de atividade
Contra-indicações:
– Paciente não cooperativo
– Defeitos de espessura parcial
– Doença mediada pelo sistema imune
– Idade > 60 anos (contra-indicação relativa)
– Desalinhamento axial
– Ângulo tibiofemoral com varo ou valgo > 5º em comparação ao joelho normal
– Incapacidade da utilização da outra perna para carga durante a reabilitação
Técnica:
– Inspeção artroscópica
– Desbridamento do osso exposto de toda a cartilagem instável para formar limite de cartilagem de 90º com relação ao osso
– Se cartilagem circundante for muito fina, não sendo possível estabelecer uma borda para reter o coágulo, não é feita a microfratura
– Orifícios de microfratura com distância de 3-4 mm entre si
– Profundidade: 2-4 mm
Reabilitação:
– Melhora clínica não é imediata; é progressiva e ocorre até 2 anos
– Protocolo de reabilitação depende a localização e tamanho do defeito
– Lesões do côndilo femoral
– CPM com início imediato
– Inicialmente de 30º – 70º
– Incrementos de 10º – 20º quando tolerado até ADM total
– Velocidade: 1 ciclo / min
– Mantida por 6-8 horas por 24 horas
– Se não puder: usar CPM
– 500 repetições de flexo-extensão 3 x ao dia
– Deambulação com carga parcial durante 6-8 semanas
– Exercícios de força começam imediatamente após a cirurgia
– Lesões patelofemorais
– Órtese em 0-20º por 8 semanas – Movimento passivo sem órtese é autorizado
– Observar grau de flexão que leva a compressão da lesão na artroscopia para planejar reabilitação
Transplante de cilindro osteocondral ou Mosaicoplastia osteocondral autóloga
Reproduz um reparo hialino ou tipo-hialino
Indicações: defeito pequeno ou médio da superfície de suporte de peso
– de 1 a 4 cm2 de lesão
Contra-indicações:
– ausência de uma área doadora adequada
– defeitos infecciosos ou tumorais
– idade > 50 anos – artrite generalizada, do tipo reumatóide ou degenerativa
– defeitos osteocondrais com profundidade > 10 mm
Planejamento pré-operatório:
– Exame físico: determinar alterações de estabilidade e biomecânica da articulação
– RX com e sem carga
– RNM: pode determinar a extensão e a localização mas não a gravidade da lesão
Procedimento cirúrgico:
– início pela artroscopia para avaliação da articulação
– determina se procedimento será artroscópico, miniartrotomia, aberto
– colocação do enxerto deve ser perpendicular a superfície articular, através de um portal adequado
– preparação do defeito
– – Desbridamento para regularizar os bordos do defeito: cartilagem hialina em ângulo reto
– – Abrasão do leito da lesão
– Preenchimento do defeito por anéis de mesmo tamanho permite cobertura de 70-80% da lesão
– Associado a anéis de diversos tamanhos, cobertura de 90-100%
– Coleta do enxerto:
– – Área preferida: côndilo femoral medial na periferia da articulação patelofemoral, acima da linha da incisura
– – Área da incisura pode ser usada em situações especiais
– – – menos favorável pela superfície côncava
– – Comprimento mínimo deve ser 2x o diâmetro
– – Lesões condrais: geralmente 15 mm de comprimento
– – Lesões osteocondrais: cilindros de 25 mm de comprimento
– Implantação dos enxertos
Reabilitação:
– Movimentação precoce
– Deambulação com duas muletas, sem carga: imediato
– Carga parcial: 2-4 semanas
– Carga total: 4-5 semanas
– De acordo com a região operada:
– – Côndilo femoral ou tibial com defeito condral
– – – < 15 mm
– – – Sem carga: 1 semana
– – – Com carga parcial: 1-3 semanas
– – – > 15 mm
– – – Sem carga: 2 semanas
– – – Com carga parcial: 2-4 semanas
– – Côndilo femoral ou tibial com defeito osteocodral
– – Sem carga: 3 semanas
– – Com carga parcial: 3-5 semanas
– – Defeito patelar
– – – < 15 mm: carga parcial 2 semanas
– – – > 15 mm: carga parcial: 3 semanas
> Arquivos de Apresentações em ppt
Autor: Dr. Márcio Silveira – ortopedista especialista em joelho


