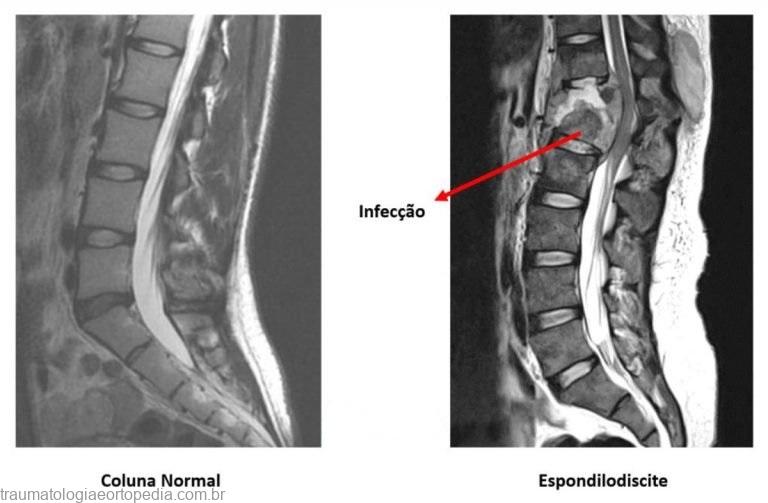
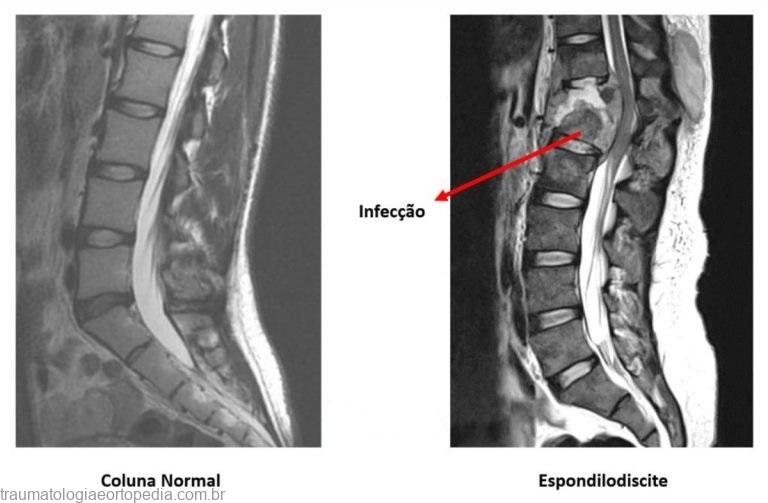
A espondilodiscite se refere à infecção das vértebras e dos discos intervertebrais por bactérias (espondilodiscite piogênica) ou pela tuberculose (Mal de Pott).
A espondilodiscite é uma doença que se caracteriza por uma inflamação nos discos da coluna. Ela geralmente é causada por um processo infeccioso que pode ser transmitido pela corrente sanguínea. Como a região do entorno das vértebras é muito vascularizada, um vírus ou bactéria pode contaminar o local e afetar o osso. A doença também é conhecida pelo nome de osteomielite vertebral ou infecção do espaço discal. Ela pode aguda, subaguda ou crônica e acomete duas a cada 100 mil pessoas. Por conta deste número é considerada uma patologia rara. O diagnóstico da doença pode não ser simples. Isso acontece, porque seus sintomas podem se confundir com os de uma infecção primária ou os de uma lombalgia, por exemplo. No entanto, diante da confirmação da doença, seu tratamento é absolutamente viável atualmente e envolve principalmente o uso de medicamentos analgésicos e antibióticos. Alguns fatores favorecem o surgimento da doença. Estes se relacionam com quadros onde a infecção por vírus ou bactérias sejam favorecidos. Entre eles, os mais observados são os casos em que o paciente tenha se submetido a alguma cirurgia de coluna ou procedimentos nos ossos, portadores de diabetes mellitus, pessoas que fazem uso de drogas injetáveis ou que tenham sofrido infecção por vírus como o HIV.
Neste sentido, as infecções bacterianas da coluna vertebral são na maioria das vezes causadas pelo Staphylococcus aureus. A principal via de contágio da espondilodiscite é a hematogênica (sanguínea). Isto quer dizer que após uma infecção em outra região, a bactéria atinge a corrente sanguínea e acaba se instalando na coluna vertebral. Certamente as infecções de pele e de urina são as que mais disseminam bactérias para a coluna.
A espondilodiscite pode ocorrer em qualquer indivíduo, porém os principais fatores de risco são:
- Idade (crianças abaixo de 10 anos e idosos acima de 65 anos)
- Imunodepressão (baixa imunidade por medicamentos ou por outras doenças como câncer)
- Infecções ativas, principalmente de pele e do trato urinárioHemodiálise
- Diabetes mellitus
- Uso de drogas endovenosas
- Etilismo
- Acessos venosos de repetição para colher sangue ou infusão de medicações
Sintomas
A manifestação clínica da espondilodiscite é variada já que podemos ter desde casos leves com cura espontânea até condições graves com risco de vida. Felizmente, na maioria das vezes os sintomas são leves, porém o atraso do diagnóstico pode trazer sérias complicações.
O habitual é que o paciente desenvolva alguns dos sintomas a seguir de forma lenta e gradual:
- Febre
- Dor na região da coluna
- Astenia (fraqueza e cansaço)
- Dor irradiada para as pernas ou para os braços
Diagnóstico da espondilodiscite
O diagnóstico para a doença deve ser buscado diante de sintomas como dor em qualquer região da coluna, que aumente progressivamente, e febre. O uso indiscriminado de analgésicos pode mascarar o problema, disfarçando a febre e diminuindo a dor. Em muitos casos, pacientes se automedicam e mascaram o quadro, agravando o problema. Sua piora pode levar à metástase nas vértebras com a compressão da medula óssea. Nestes casos, é necessária a cirurgia de emergência. Outra sinal da espondilodiscite que merece atenção é a alteração na sensibilidade da região afetada, já que a infecção atinge raízes nervosas presentes no local. Muitos sintomas da doença se confundem com o de outras, que acaba ocasionando um atraso no diagnóstico. Os exame prescritos quando há suspeita de espondilodiscite são o hemograma, a radiografia, a tomografia computadorizada e a ressonância magnética. Se os exames de imagem levantarem a suspeita da doença e o exame de sangue não confirmar o diagnóstico, pode ser necessária a realização de biopsia óssea.
Tratamento
O tratamento varia de acordo com a gravidade do caso, agressividade da bactéria e extensão da doença. Em virtude da maioria dos casos serem leves ou moderados, a principal forma de tratamento é por meio da antibioticoterapia. Portanto, de maneira geral, os antibióticos são administrados de forma endovenosa por 4-6 semanas e após este período se completa o tratamento com antibióticos orais por mais 4-6 semanas. É importante mencionar que a escolha do antibiótico, quanto tempo e qual a via de administração são definidos por um exame chamado “cultura” que identifica qual bactéria é a causadora da infecção e qual antibiótico é eficaz contra ela.
Os casos graves são melhor tratados de forma cirúrgica, sendo as principais indicações: Lesões de estruturas neurológicas (nervos ou medula); Comprometimento da estabilidade da coluna; Disseminação da infecção para o restante do organismo (sepse) ;Falha do tratamento clínico com antibiótico.
Complicações
O atraso no diagnóstico e o tratamento inadequado podem trazer complicações graves. As principais são: Deformidade da coluna; Déficits neurológicos (perda de sensibilidade e motricidade); Dor crônicaPerpetuação da infecção (osteomielite); Evolução da infecção com falência de órgãos, sepse e até morte.
Leia mais:
Osteomielite vertebral