Definição
“Doença caracterizada por baixa massa óssea, e deterioração da microarquitetura do tecido ósseo ocasionando fragilidade e conseqüente aumento do risco de fraturas” (Consenso de 1991).
“Doença esquelética caracterizada pelo comprometimento da resistência do osso predisposto a um aumento do risco de fratura” (Instituto Nacional de Saúde dos EUA – 2001).
Resistência é o reflexo da integração entre densidade mineral e qualidade (arquitetura, metabolismo, mineralização, acumulação de danos e propriedades biomecânicas).
Epidemiologia
Mulher após a menopausa, em idades mais avançadas.
– Nas mulheres mais velhas, a diminuição da massa muscular (sarcopenia), é fator de risco importante para a ocorrência de fraturas.
Densitometria óssea: estima a quantidade do conteúdo mineral do osso (átomo de cálcio) por área ou volume.
Classificação clínica
Osteoporose Primária
Advém de alterações afetando diretamente o osso, e se subdivide em:
I) Tipo I ou pós-menopáusa: forma mais comum, atingindo predominantemente o tecido ósseo esponjoso, sendo mais notável nas vértebras. Mais prevalente em mulheres brancas e asiáticas. Dor lombar, sem causa mecânica.
II) Tipo II ou senil: comum aos dois sexos, em idades acima dos 60 anos, acometendo mais o osso cortical, quando se nota nas radiografias um alargamento do canal medular pelo afilamento das corticais nos ossos longos.
III) Osteoporose idiopática ou do adulto jovem: pouca freqüência, podendo se manifestar em crianças, adolescentes e adultos jovens. Pode ser de natureza idiopática ou relacionada com a falta de atividade física e hábitos alimentares irregulares.
IV) Localizada ou regional: ocorre após imobilização gessada, em diáfise óssea fixada com placas longas devido ao efeito escudo, na distrofia simpático reflexa e na osteoporose transitória do quadril.
A osteoporose primaria no homem, deve ser investigada em pacientes que apresentam com fraturas de trauma leve, através dos fatores de risco como baixos níveis de testosterona, idade, quedas, baixo peso ou perda de peso, sedentarismo, fumo, alcoolismo, uso de medicamentos, e doenças de base como gastrectomia, artrite reumatóide e hipertensão arterial.
– afastar outras doenças osteometabólicas que cursam com perda de cálcio, como mieloma múltiplo, osteomalácia e outras.
– pesquisar fatores de risco.
– determinar o estágio clínico da doença, através da densitometria, história familiar, fraturas prévias e sintomas.
Na grande maioria, a osteoporose no homem é secundária a corticóides em pacientes com DPOC.
Osteoporose Secundária
Alterações genéticas, hipogonadismo, doenças endócrinas, gastrointestinais, hematológicas, do tecido conjuntivo, deficiência nutricional, medicamentos, DPOC, ICC, IRC, alcoolismo.
– Em homens, 30-60%. Mais comum o hipogonadismo, uso de corticóide e alcoolismo.
– Nas mulheres, no período perimenopausa, 50%. Mais comuns são hipoestrogenemia, uso de corticóides, excesso de hormônio da tireóide e anticonvulsivantes.
Fatores de risco
História de fratura prévia, história de fraturas em familiares de primeiro grau, sexo, cor, idade, raça, fumo, álcool, baixo peso corporal, deficiência estrogênica, baixa ingestão de cálcio, distúrbios da visão, quedas frequentes e sedentarismo. Hidantoinatos, diuréticos de alça, hidróxido de alumínio.
No caso de pacientes idosos, a osteoporose até certo grau é normal e esperada, e o risco de queda é maior por inúmeros fatores como: menor mobilidade, visão limitada, dificuldade de equilíbrio, entre outros. Uma queda com fratura no punho pode chamar a atenção para a osteoporose que, mais tarde, pode fazer com que o paciente apresente fraturas em outras regiões do corpo, e com maior gravidade, como a coluna e o fêmur. Após a recuperação, se o paciente desconhece que possui um quadro de osteoporose, ele será encaminhado para os exames e, caso tenha a doença, receberá as orientações e o tratamento adequados para o seu caso.
Diagnóstico
Dor lombar, diminuição da altura, aumento das pregas cutâneas com desaparecimento do talhe da cintura, com atrito dos arcos costais no ilíaco (síndrome ileocostal), e o dorso curvo formando a imagem de “corcunda de viúva”.
– Avaliar fatores de risco, doenças de base.
– Exames: hemograma, provas de função reumática, acido úrico, calcemia, fosfatase alcalina, eletroforese de proteínas, dosagem de cálcio e fósforo em urina de 24 horas. A maioria dos exames são normais.
– Hipercalcemia ocorre em hiperparatireoidismo e neoplasias malignas; a hipocalcemia no raquitismo, osteomalácia, má nutrição e hipoparatireoidismo; fosfatase alcalina está aumentada na Doença de Paget.
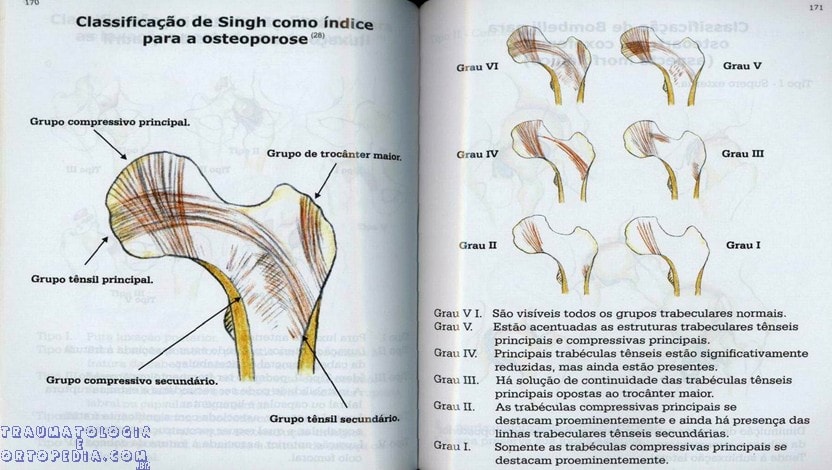
Os grupos compressivos principal e secundário, tensores principal e secundário e do trocanter maior representam a massa óssea em seis tipos. No grau 6, todos os cinco tipos de trabeculado são visíveis; no 5, existe apenas alargamento do triângulo de Ward; no 4, ocorre diminuição do trabeculado tensor principal. No tipo 3, acontece solução de continuidade no trabeculado tensor principal. No tipo 2, todo o trabeculado compressivo principal é vísivel, enquanto, no tipo 1, apenas parte do trabeculado compressivo principal é visível.
Diagnóstico diferencial
Metabolismo ósseo tem a reabsorção aumentada e a formação diminuída.
– Característica histológica é deposição e mineralização normal do tecido osteóide.
-> mieloma múltiplo, doença de Paget, osteomalácia, raquitismo, metástases ósseas, osteodistrofia renal e osteogênese imperfecta.
Procedimentos indicados para a investigação da osteoporose – afastar/tratar causas secundárias:
Rotina
– História e exame físico;
– Hemograma, VHS, Proteína C reativa;
– Cálcio e fosfato séricos, fosfatase alcalina;
– Transaminases, creatinina;
– 25-OH-vitamina D;
– Provas de função tireoidiana;
– Densitometria óssea (DXA);
– Marcadores remodelação óssea podem ser avaliados P1NP (formação); CTX (telopeptídeos C – reabsorção).
Outros – se houver indicação
– RX perfil coluna lombar e torácica;
– Eletroforese proteínas/ proteinúria Bence-Jones;
– PTH, cálcio urinário;
– Testosterona;
– Marcadores de remodelação óssea (ctx, FA);
– Cortisol livre urinário;
– Anticorpo antiendomísio;
– Cintilografia óssea.
Densitometria óssea
Ferramenta padrão-ouro auxiliar de diagnóstico, a qual não deve ser fechada com base somente nesse exame. O T-score representa o desvio-padrão em relação ao pico de maturação do esqueleto, que se mantém constante até os 40 anos de idade.
– Osso normal: T-score de 0 até acima de -1 DP (desvio padrão)
– Osteopenia: T-score de -1 até -2,4 DP
– Osteoporose: T-score de -2,5 ou menos
– Osteoporose grave: T-score abaixo de -2,4 associado com com fratura
Z-score ou número de desvios padrão em relação à média esperada para a idade.
Para adultos jovens (Homens entre 20 e 49 anos e mulheres dos 20 aos 40 anos com ciclos menstruais normais) utilizamos o Z-score. Sítio usados: coluna, fêmur ou antebraço.
Na osteoporose secundária ocorrem perdas ósseas mais rápidas do que no processo primário, então o Z-score abaixo de -1,9 sempre é sugestivo para a pesquisa de causa secundária.
– Melhor e mais confiável método de auxílio diagnóstico para avaliar risco de fratura e quantificar as respostas do esqueleto aos diversos tratamentos.
– Ultrassom ósseo, análises estruturais, tomografia quantitativa periférica e as imagens de ressonância magnética do osso, podem fornecer informações sobre a estrutura e a qualidade ósseas.
Indicações para DMO, associadas com fatores de risco:
• Mulheres com idade ≥ 65 anos e homens ≥ 70 anos, ou em idade mais jovem na presença de fatores de risco.
• Fatores de risco maiores;
• Baixo Peso (Índice de Massa Corporal – IMC – menor que 18,5 kg/m²)
• Deficiência hormonal;
• Terapia prolongada com corticóides;
• Historia familiar de fratura da extremidade superior do fêmur;
• Constituição corporal delgada;
• Doenças causadoras de osteoporose secundária;
• Monitorização de tratamento;
• Osteopenia radiológica;
• Fratura prévia conseqüente de trauma leve ou moderado;
• Perda de altura com cifose torácica.
– mulher pós-menopáusica
– mulheres acima dos 50 anos ou homem acima dos 60
– amenorréia em mulheres jovens
– hiperparatireoidismo primário
– história familiar de osteoporose
– achado de osteopenia em radiografia convencional
– controle e acompanhamento do tratamento
Contraindicações:
- Mulheres grávidas ou com suspeita de gravidez, por conta da radiação
- Pessoas que fizeram exame com contraste de iodo ou bário não podem fazer a densitometria óssea durante uma a duas semanas a depender do contraste utilizado (tempo para que seja eliminado do corpo), pois este interfere no resultado. Outros exames radiológicos como os de cintilografia devem ter um intervalo de eliminação determinado pelo médico
- Cirurgia ortopédica extensa ou prótese extensa na região avaliada: no caso de pessoas que tem próteses em um fêmur, é feita a avaliação do outro. Para pessoas que tem prótese na coluna, é feita uma análise do fêmur e outra do antebraço
- Obesidade grave: a maioria dos aparelhos para a densitometria óssea suporta até até 160 kg. Alguns aparelhos suportam até 200 kg.
O melhor método de avaliação ainda é a densitometria. Resultados em prazo menor do que um ano são inconclusivos, por isso a primeira avaliação deve ser após um ano de tratamento, exceto na osteoporose induzida por glicocorticoides (que deve ser a cada seis meses). Quando a densitometria anual mostrar um ganho de massa óssea maior do que 2%, esta avaliação pode ser bianual.
Tratamento
Individualizado. Nas associações com formas secundárias é necessário o tratamento da doença de base. Boa nutrição, atividade física regular, e evitar hábitos prejudiciais ao estilo de vida são recomendadas para todos os pacientes em risco de osteoporose.
O cálcio nas pessoas jovens deve ser ingerido de fontes naturais de preferência, como o leite e derivados, e dos vegetais verdes e crus. Nas pessoas mais velhas, a suplementação de cálcio deve ser feita, com adição de vitamina D em doses de 400 a 1000 UI/dia.
Exercícios físicos de impacto contribuem para aumento do pico de massa óssea nos jovens, e sua manutenção nos adultos.
Candidatos para tratamento:
• Acima de 65 anos com ou sem fatores de risco, do sexo feminino;
• Com fratura vertebral ou do quadril do sexo feminino;
• Com fatores de risco se DMO tem T-score abaixo de -1,0;
• Sem fatores de risco se DMO tem T-score abaixo de -2,4.
O tratamento dos pacientes que tiveram fraturas osteoporóticas inclui manter sua qualidade de vida, encorajar mobilização precoce, controlar as dores e promover interação social.
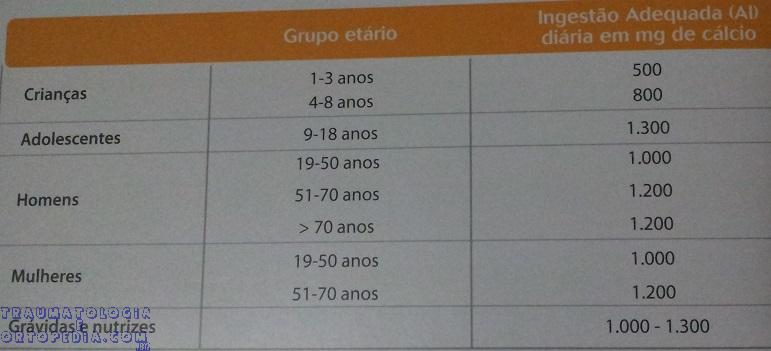
Necessidades diárias de cálcio e vitamina D:
| Pré menopausa | Pós menopausa | Alvo | |
| Cálcio | 1000 mg/dia | 1200-1500 mg/dia | Valores referência |
| Vitamina D3 | 800-1000/dia | 800-1000/dia | 25(OH)D ≥30 ng/mL |
Observação: Suplementos em indivíduos repletos de cálcio e vitamina D parecem ter pouco ou nenhum benefício.
Ingestão excessiva de cálcio (mais de 1500 mg no total diário) pode estar associada a um aumento no risco de pedras nos rins. Além disso, embora um grupo de pesquisa tenha sugerido que a suplementação de cálcio e vitamina D possa estar associada ao aumento do risco cardiovascular, a evidência permanece contraditória.
Doses altas intermitentes de vitamina D (60.000 UI mensalmente ou 500.000 UI anualmente) estão associadas ao aumento do risco de quedas e fraturas, e a dose diária recomendada não deve exceder 4000 UI, a menos que o paciente tenha má absorção documentada.
Tratamento farmacológico
• Ativadores da formação óssea, com alvo no osteoclasto, com indicação para a osteoporose de baixa remodelação, que é a forma senil ou as formas graves com fraturas. Tem efeito anabolizante, aumentando a massa óssea. São citados a vitamina D e seus metabolitos ativos, o alfacalcidol e o calcitriol. O fluoreto, os esteróides anabólicos e hormônio da paratireóide.
• Inibidores da reabsorção que bloqueiam a ação do osteoclasto, estabilizando a massa óssea, indicados na osteoporose de alta remodelação, principalmente na osteoporose pós-menopausa. São citados os estrógenos, os bisfosfonatos, os SERMS, a calcitonina e a ipriflavona.
Mais informações sobre o tratamento farmacológico >
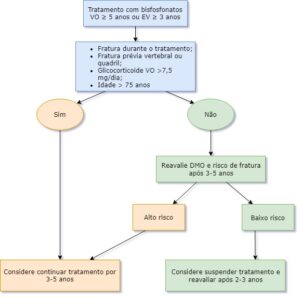
Pessoas que sofrem uma fratura durante o tratamento devem ser avaliadas quanto à adesão ao tratamento e DMO. Se causas secundárias foram excluídas deve-se considerar a troca da medicação.
Marcadores Bioquímicos
Os marcadores bioquímicos do rodízio ósseo são muito interessantes para pesquisas clínicas ou, na dúvida da eficácia do tratamento, em avaliações clínicas em prazo muito curto. Os marcadores séricos de formação e os marcadores de reabsorção óssea, em geral urinários, podem nos trazer informações já aos três meses de tratamento. Os marcadores de formação óssea mais estudados são: a fosfatase alcalina sérica total e sua fração óssea, a osteocalcina e os peptídeos procolágeno tipo I, carboxi e aminoterminal, séricos (pró-peptídeos C e N séricos). Os marcadores de reabsorção óssea mais estudados são: a hidroxiprolina urinária, os telopeptídeos N (NTx) e C (CTx) séricos e urinários, a piridinolina e a deoxipirinolina (DPD) urinárias, a fosfatase ácida tartarato resistente sérica e a calciúria.
Arquivos de Apresentações em ppt
> Arquivos de Resumos em pdfAutor: Dr. Márcio Silveira – ortopedista especialista em Idoso