Compartimentos extensores ao nível do punho
1º – extensor curto do polegar e abdutor longo do polegar
2º – extensor radial curto do carpo e extensor radial longo do carpo
3º – extensor longo do polegar
4º – extensor próprio do indicador e extensor comum dos dedos
5º – extensor próprio do dedo mínimo
6º – extensor ulnar do carpo
Tratamento geral
– O tendões do polegar podem ser suturados como os flexores.
– Os interósseos e os lumbricais podem suprir a função dos extensores.
– As lesões podem ser abertas ou fechadas.
– A reparação, quando lesão aberta, pode ser primária (se condições) ou primária retardada.
– Pontos em “U”, naylon 5.0 ou 6.0 e imobilização por 4 a 6 semanas.
Anatomia
O retináculo dos extensores impede a migração em corda de arco.
Nos dedos há fibras do extensor comum que se insere frouxamente na base da falange proximal e por fibras que se dirigem para o dorso da mesma, onde vão entrecruzar-se com fibras originárias dos interósseos e lumbricais, formando o capuz extensor.
A partir daí, as fibras se dividem em 3 bandas unidas às bandas provenientes dos intrínsecos, vão formar o tendão extensor central (mediano) para se inserir na base da falange média e os tendões extensores laterais no 1/3 distal da falange média para originar o extensor terminal que se insere no lábio dorsal da falange distal.
Todas essas estruturas são delgadas.
O ligamentode Cleland ocorre na FP e FM, solidarizando a pele com as estruturas profundas.
O ligamento retinacular é formado por fibras longitudinais e transversas:
– as longitudinais tem origem óssea na FP, inserindo-se no tendão extensor terminal.
– as transversas se originam na polia dos flexores ao nível da FP e vão até os tendões extensores laterais, cruzando a IFP.
O ligamento triangular solidariza os tendões extensores, impedindo sua migração ventral.
Deformidade em pescoço de cisne é mais comum em contratura dos intrínsecos, que desquilibram o sistema extensor, mas pode ocorrer devido lesão do tendão terminal, que afrouxa os tendões laterais e desequilibra os tendões extensores e flexores.
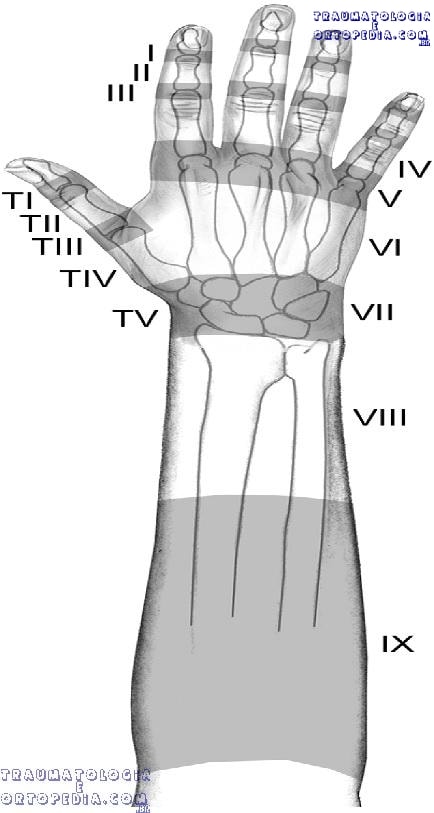
Classificação de Eaton e Weilby
| Zone | Finger | Thumb |
| I | Distal interphalangeal joint | Interphalangeal joint |
| II | Middle phalanx | Proximal phalanx |
| III | Proximal interphalangeal joint | Metacarpophalangeal joint |
| IV | Proximal phalanx | Metacarpal |
| V | MP joint | Carpometacarpal joint / radial styloid |
| VI | Metacarpal | |
| VII | Dorsal retinaculum | |
| VIII | Distal forearm | |
| IX | Mid and proximal forearm |
Zona 1

ARTICULAÇÃO IFD
– A extensão da FD ocorre por ação do extensor comum, intrínsecos e ligamento retinacular.
– LESÕES RECENTES
– A queda da FD será maior, quanto mais distal for a lesão.
– dedo em martelo: 95% fechada. Ocorre em esportistas e lesões de trabalho.
– Se possível pode-se fazer sutura primária do tendão, se exposto.
Classificação de Albertoni para “dedo em martelo”:
A1 – lesão tendinosa pura com queda da FD < 30º
A2 – lesão tendinosa pura com queda da FD > 30º
B1 – lesão com avulsão óssea e queda da FD < 30º
B2 – lesão com avulsão óssea e queda da FD > 30º
C1 – lesão com fratura da base da FD com IFD estável
C2 – lesão com fratura da base da FD com IFD instável (subluxação volar da FD, sem redução adquada)
D1 – descolamento epifisário da FD
D2 – fratura-descolamento epifisário da FD
Tratamento: conservador para lesões recentes (até 15 dias) e cirúrgico para as tardias.
– Se a queda for menor que 30 graus, o sucesso com tala em hiperesxtensão é de 95%, se for maior, fixa-se percutanemente com sucesso de 30%.
– Lesões com arrancamento ósseo tem melhor prognóstico que as lesões com lesão tendinosa pura.
– casos com impossibilidade de redução da superfície articular dever ser submetido a RAFI com fios K.
– o prognóstico nos dedos anular e mínimo é melhor.
– predomínio entre 20 – 30 anos, dedo mínimo e mão esquerda.
Resultados:
– MILLER’S CRITERIA FOR ASSESSING EXTENSOR TENDON FUNCTION
| Result | Total Extension Lag (degrees) | Total Flexion Loss (degrees) |
| Excellent | 0 | 0 |
| Good | ≤ 10 | ≤ 20 |
| Fair | 11-45 | 21-45 |
| Poor | ≥ 45 | ≥ 45 |
– LESÕES TARDIAS
– Indicação cirúrgica, resultados não satisfatórios.
– Cirurgia de Brooks-Graner – melhores resultados – resseca-se uma cunha e sutura em bloco (pele-subcutâneo-tendão)
Zona 2
FALANGE MÉDIA
– Sempre originadas por ferimentos abertos, com queda discreta da IFD, não há lesão da cápsula articular.
– Reparação com sutura primária ou primária retardada. Imobilização em pós-operatório com tala ou fio K, por 6 semanas.
– Aderências são freqüentes.
Zona 3
IFP
– Neste nível, quando há lesão do extensor mediano e do ligamento triangular, ocorre luxação volar dos extensores laterais. Com isso, há flexão IFP e hiperextensão da IFD – deformidade em botoeira (ocorre migração da cabeça da falange proximal entre os tendões extensores laterais).
– Podem ser abertas ou fechadas.
– LESÕES RECENTES
– Nas lesões abertas, se possível, deve ser feito o reparo primário. As lesões fechadas são de difícil diagnóstico. São resultado de uma flexão brusca da IFP, em acidentes e esportes. Na dúvida, observa-se o pct por 15 dias.
– Tratamento conservador com tala com IFP em extensão por 6 semanas.
– Tratamento cirúrgico com reparo de todas estruturas, seguida de imobilização com tala gessada por 3 semanas e tala metálica por mais 3 semanas.
– Fraturas do lábio dorsal da base da FM devem ser operados precocemente.
– LESÕES TARDIAS
-Fácil diagnóstico devido à Botoeira.
– resultados ruins.
– é indispensável vencer a deformidade em flexão, com splint ou fisioterapia.
– o ideal é atuar sobre e tendão mediano e ligamento triangular. Quando não é possível, pode-se transferir um dos extensores laterais para o dorso – Técnica de Matev.
– em casos extremos pode-se realizar a tenotomia sobre o extensor terminal. Produz-se um martelo, mas alivia a IFP.
– Quando há deformidade articular, opta-se por próteses ou artrodeses.
Zona 4
FP
– ocorrem apenas lacerações parciais de uma banda lateral
– sutura primária.
Zona 5
Articulação metacarpofalangeana
– A lesão neste nível leva à deformidade em flexão da FP, sendo o diagnóstico simples e havendo pouca retração dos tendões em lesões agudas.
– Lembrar dos extensores próprios do 2º e 5º dedos.
– reparo primário ou primário retardado.
– A imobilização deve ser com o punho em extensão de 45 graus, MF em leve flexão e IFs em extensão.
– Nesta zona, pode haver luxação habitual do extensor em traumatismos antigos.
Zona 6
Dorso da mão
– Leva a flexão da FP, apesar do quadro clínico ser mascarado pela presença de laminas interdendinosas, que solidarizam os extensores entre si.
– Sutura primária ou primária retardada.
– Lesões tardias pode haver tecido cicatricial entre os tendões.
– Nas lesões antigas com perda de substância pode ser necessária a transposição tendinosa.
Zona 7
Retinacular dorsal
– Zona desfavorável à reparação, visto que os tendões passam por túneis e são recobertos por bainhas sinoviais. A excursão tendinosa é da aproximadamente 5 cm.
– quando a cicatriz fica distal ao ligamento anular, pode haver perda da extensão.
Zona 8
Antebraço distal
– Neste nível as lesões podem afetar tanto os extensores dos dedos quanto do punho e o supinador.
– usar nylon 4.0
– sutura na região musculotendínea, com bom prognóstico.
Polegar
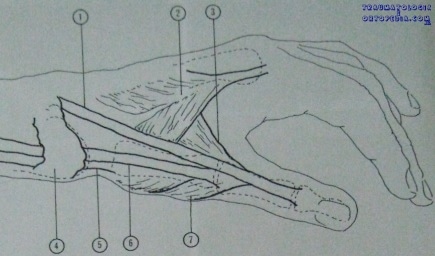
– (2): 1º interósseo dorsal
– (3): adutor do polegar
– (4): ligamento anular dorsal do carpo
– (5): abdutor longo do polegar
– (6): extensor curto do polegar
– (7): abdutor curto
Zona 1: Articulação interfalangeana
– em geral são abertas.
-raro dedo em martelo
– sutura primária com nylon 5.0 e fixação temporária de IF com fio K, por 4 semanas.
Zona 2: Falange proximal
– reparação fácil
– pode-se fixar temporariamente tb com fio K
Zona 3: Articulação metacarpofalangeana
– quando há lesão apenas do extensor longo, ocorre flexão da FD. A secção do extensor curto pode passar desapercebida. A lesão de ambos leva a perda de extensão de FP e FD
– em geral não há luxação do tendão.
Zona 4: Metacarpiano
– pode haver grande migração do coto proximal
– em reparação secundária, é comum a utilização de enxertos.
Zona 5: Retinácula
– zona difícil, recomenda-se a extirpação da aponeurose dorsal.
– se necessário pode-se transferir o extensor próprio do indicador.
CRITICAL POINTS
TREATMENT PRINCIPLES FOR EXTENSOR TENDON INJURIES
– Suture technique should be chosen to maximize strength and minimize shortening of the tendon
– Success of rehabilitation depends on associated bone and soft tissue damage and the quality of the initial tendon repair
– Injuries over zones I to IV typically result in less motion on follow-up than for zones V to VIII
– The most common complication is adhesions between the repair site and adjacent tissue
– Adhesions may require tenolysis and capsulotomy, collateral ligament release, or flexion tenolysis, or a combination of these methods.
> Arquivos de Apresentações em ppt
Lesões do aparelho extensor da mão
> Arquivos de Resumos em pdf



